Περίληψη
Η θεραπεία με γλυκοκορτικοειδή είναι αναγκαία και ωφέλιμη για την αντιμετώπιση πολλών και ποικίλων νοσημάτων, αλλά η απόσυρσή της μπορεί να συνοδεύεται από σοβαρές ανεπιθύμητες ενέργειες και συμπτώματα. Τρεις κλινικές καταστάσεις μπορεί να παρατηρηθούν κατά την απόσυρση των γλυκοκορτικοειδών: δευτεροπαθής επινεφριδιακή ανεπάρκεια οφειλόμενη στην αρνητική παλίνδρομη δράση των γλυκοκορτικοειδών στον υποθάλαμο-υποφύσιο-επινεφριδιακό άξονα, σύνδρομο απόσυρσης των γλυκοκορτικοειδών και υποτροπή της νόσου για την οποία χορηγήθηκαν. Η απόσυρση των γλυκοκορτικοειδών πρέπει να γίνεται βαθμιαία, με σκοπό την παροχή χρόνου για την επάνοδο της λειτουργικότητας του υποθάλαμο-υποφύσιο-επινεφριδιακού άξονα. Τα συμπτώματα της απόσυρσης – αδυναμία, κόπωση, ελάττωση της όρεξης, απώλεια βάρους, ναυτία, έμετος, διάρροια, κοιλιακό άλγος– μπορεί να μιμηθούν ορισμένα άλλα παθολογικά προβλήματα, μερικά από τα οποία μπορεί να είναι επικίνδυνα για την ζωή. Η βαθμιαία μείωση της δόσης μπορεί να μην προλαμβάνει πλήρως τα συμπτώματα της απόσυρσης. Η συμπληρωματική χορήγηση των γλυκοκορτικοειδών μπορεί να είναι αναγκαία κατά τη διάρκεια περιόδων stress (όπως η εγχείρηση), ακόμη και ένα έτος μετά την απόσυρση των γλυκοκορτικοειδών.
An Algorithm for Glucocorticoid Withdrawal
Kostoglou-Athanassiou, Endocrinology Department, “Korgialenio – Benakiο Hospital EES”, Athens
Abstract
Corticosteroid therapy is necessary and beneficial for the management of many diseases and syndromes. High or low doses of corticosteroids are administered for either a short or long period of time. Glucocorticosteroid therapy withdrawal may be accompanied by serious symptoms. Three clinical situations may occur during glucocorticoid withdrawal adrenal insufficiency secondary to negative feedback on the hypothalamic-pituitary-adrenal axis, steroid withdrawal syndrome and relapse of the disease for which the glucocorticoids were prescribed. Corticosteroid withdrawal should be performed gradually in order to provide time for the restoration of normal function of the hypothalamic-pituitary-adrenal axis. Withdrawal symptoms – weakness, fatigue, decreased appetite, weight loss, nausea, vomiting, diarrhea, abdominal pain – may mimic other pathologic situations, some of which may be dangerous for life. The gradual decrease in dosage may not prevent all withdrawal symptoms. Corticosteroid supplementation may be necessary periods of stress, such as surgery, even for a period of one year after corticosteroid withdrawal.
Εισαγωγή
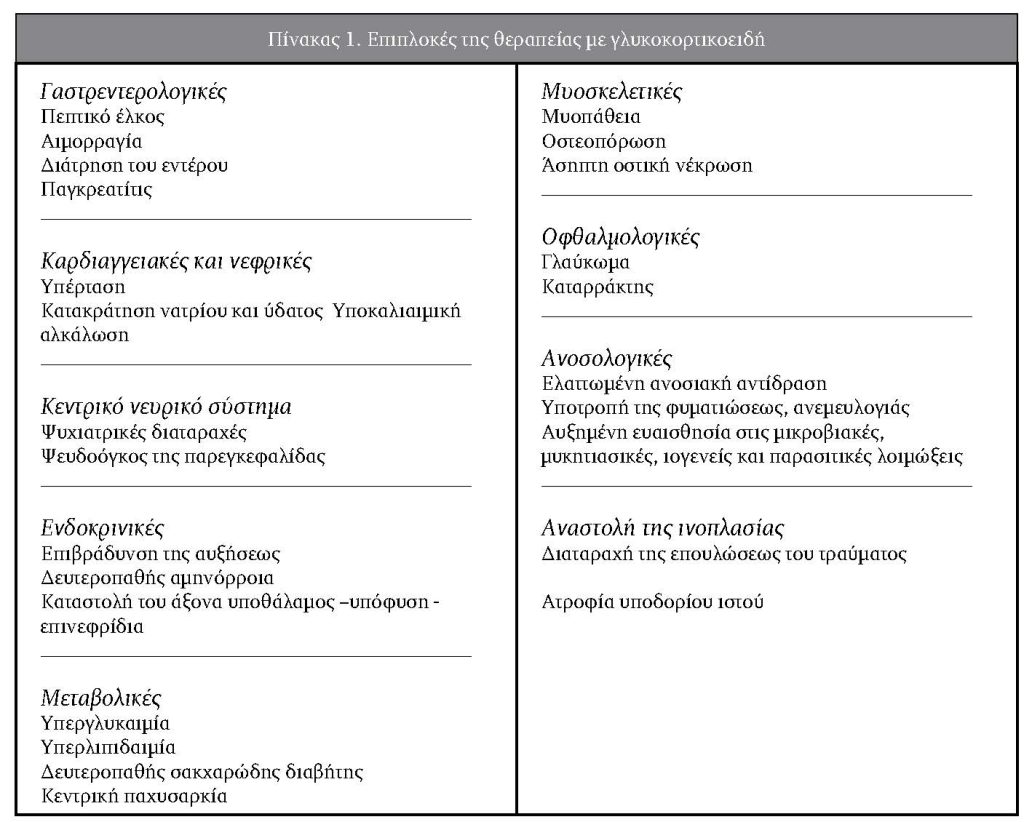
Τα γλυκοκορτικοειδή είναι οι πλέον ισχυροί αντιφλεγμονώδεις παράγοντες και χρησιμοποιούνται ευρύτατα σε σημαντικό αριθμό νοσημάτων στην προσπάθεια για την επίτευξη ιάσεως ή βελτιώσεως των περισσοτέρων από αυτά. Είναι γνωστό ότι η μακράς διαρκείας θεραπεία με γλυκοκορτικοειδή συνοδεύεται με αριθμό ποικίλων επιπλοκών, οι οποίες σχετίζονται με όλα τα οργανικά συστήματα1-5 (Πίνακας 1).
Κατά πόσον η δευτερογενής φλοιοεπινεφριδιακή κρίση, δευτεροπαθώς λόγω αποσύρσεων των γλυκοκορτικοειδών είναι ασυνήθης, είναι τελευταία υπό αμφισβήτηση με την υπόδειξη ότι η απρόσφορη διακοπή ή καθ’ υπερβολή ταχεία ελάττωση της δόσεως μπορεί να είναι η πλέον συχνή αιτία της φλοιοεπιεφριδιακής κρίσεως.
Τρείς κλινικές καταστάσεις μπορεί να παρατηρηθούν κατά την απόσυρση των γλυκοκορτικοειδών: δευτεροπαθής επινεφριδιακή ανεπάρκεια οφειλόμενη στην αρνητική παλίνδρομη δράση των γλυκοκορτικοειδών στον υποθάλαμο – υποφύσιο – επινεφριδιακό (ΥΥΕ) άξονα, σύνδρομο απόσυρσης των γλυκοκορτικοειδών και υποτροπή της νόσου για την οποία τα γλυκοκορτικοειδή προκαλούν σημαντική καταστολή της λειτουργίας του άξονα ΥΥΕ και καθιστά τον ασθενή αδύναμο να απαντήσει στο stress. Οι γεννητικές ορμόνες δεν επηρεάζονται από την καταστολή του άξονα ΥΥΕ5.
- Ρύθμιση της έκκρισης των γλυκοκορτικοειδών
Οι μηχανισμοί ρύθμισης των γλυκοκορτικοειδών συμπεριλαμβάνουν αλληλεπιδράσεις διαφόρων ορμονών στο υποθάλαμο, την υπόφυση και τα επινεφρίδια, καθώς και την παρέμβαση ρυθμιστικών συστημάτων από το νευρικό σύστημα. Σήματα από τον εγκέφαλο, όπως π.χ. σε περιπτώσεις stress, διεγείρουν στον υποθάλαμο την έκκριση εκλυτικής ορμόνης της κορτικοτροπίνης (corticotropin releasing hormone, CRH), αντιδιουρητικής αρμονίας (arginine vasopressin, AVP) καθώς και άλλων παραγόντων.
Όλες αυτές οι υποθαλαμικές ορμόνες φτάνουν με την πυλαία κυκλοφορία στην υπόφυση. Στην υπόφυση διεγείρεται η έκκριση της ACTH στην γενική κυκλοφορία11-13 και έτσι διεγείρεται η έκκριση της κορτιζόλης και των άλλων στεροειδών από το φλοιό των επινεφριδίων. Η ACTH εκκρίνεται από τα κορτικοτρόφα κύτταρα στην υπόφυση του ανθρώπου, που αποτελούν 15-20% των κυττάρων της πρόσθιας υπόφυσης. Παράλληλα με την κορτιζόλη, τα επίπεδα της ACTH παρουσιάζουν έναν ενδογενή κιρκάδιο ρυθμό, με υψηλότερα επίπεδα μεταξύ 06:00 και 09:00, ελαττούμενα κατά την διάρκεια της ημέρας, με χαμηλότερα επίπεδα μεταξύ 23:00 και 02:00, ενώ αρχίζουν να αυξάνουν και πάλι μεταξύ 02:00 και 03:00. Η αύξηση στο πλάτος, κυρίως, παρά στη συχνότητα της ACTH ευθύνεται για το ρυθμό αυτό. Το ρυθμιστικό σύστημα συμπληρώνεται με την αρνητική δράση που ασκούν τα γλυκοκορτικοειδή στη σύνθεση και έκκριση της CRH και της AVP στον υποθάλαμο και της ACTH στην απόφυση.
Η αρνητική παλίνδρομη ρύθμιση που εξασκούν τα γλυκοκορτικοειδή παρατηρείται σε πολλαπλά επίπεδα, στην υπόφυση, στον υποθάλαμο και κεντρικότερα στο επίπεδο του ιππόκαμπου που περιέχει τη μεγαλύτερη συγκέντρωση υποδοχέων των γλυκοκορτικοειδών στο κεντρικό νευρικό σύστημα. Πολλαπλές επιδράσεις διαμεσολαβούν στην αρνητική αυτή παλίνδρομη ρύθμιση. Σε αυτές τις επιδράσεις περιλαμβάνονται η αναστολή της σύνθεσης και έκκρισης της CRH και της AVP στον παρακοιλιακό πυρήνα του υποθαλάμου14, η αναστολή της μετάφρασης της προ -οπιομελανοκορτίνης (POMC) και η αναστολή της έκκρισης της ACTH που επάγεται από την CRH και την AVP15. Σε μία μελέτη φάνηκε ότι το κορτικοτρόφο κύτταρο στην υπόφυση δεν είναι το σημείο που καθορίζει το ρυθμό ανάνηψης του ΥΥΕ άξονα από την καταστολή που προκαλείται από τα γλυκοκορτικοειδή και ότι η θέση της καταστολής βρίσκεται στον υποθαλαμικό CRH νευρώνα και/ή σε υψηλότερες ρυθμιστικές περιοχές στο κεντρικό νευρικό σύστημα16. Η ταχεία αναστολή παρατηρείται σε δευτερόλεπτα ή λεπτά και περιλαμβάνει αναστολή της έκκρισης της ACTH από τα κορτικοστεροειδή. In vitro φαίνεται να περιλαμβάνει αναστολή της έκκρισης της ACTH και της CRH μετά διέγερση, αλλά η βασική έκκριση δεν επηρεάζεται. Η πρωτεϊνική σύνθεση δεν είναι απαραίτητη, υποδηλώνοντας ότι η επίδραση των γλυκοκορτικοειδών δεν είναι γονιδιακή, αλλά επιτελείται μέσω συστημάτων δεύτερου αγγελιοφόρου17. Πρόσφατα δεδομένα δείχνουν συμμετοχή των ενδοκανναβινοειδών στη διαμεσολάβηση της ταχείας αναστολής18. Μέση αναστολή παρατηρείται σε διάστημα 4 ωρών και περιλαμβάνει αναστολή της σύνθεσης και έκκρισης του CRH, αλλά δεν επηρεάζει τη σύνθεση της ACTH. Η βραδεία αναστολή παρατηρείται σε μακρότερο χρονικό διάστημα και περιλαμβάνει αναστολή της μετάφρασης της POMC.
2. Τρόπος δράσης των γλυκοκορτικοειδών
Τα γλυκοκορτικοειδή δρουν ως αντιφλεγμονώδεις παράγοντες με πολλές οδούς, που είναι ακόμη υπό μελέτη. Οι μηχανισμοί δράσης των γλυκοκορτικοειδών μπορούν να διαιρεθούν σε γονιδιακούς και μη-γονιδιακούς19,20. Πρωτεΐνες του θερμικού shock συνοδεύουν το σύμπλεγμα γλυκοκορτικοειδούς – υποδοχέα γλυκοκορτικοειδούς στον πυρήνα, όπου δεσμεύεται αναστρέψιμα και εξασκεί ισχυρή επίδραση στη μεταγραφή των γονιδίων στόχων. Το σύμπλεγμα γλυκοκορτικοειδούς – υποδοχέα γλυκοκορτικοειδούς αναστέλλει παράγοντες μεταγραφής, όπως τον πυρηνικό παράγοντα κΒ-Nuclear Factor kB και την Activator Protein 1. Πιστεύεται ότι οι περισσότερες αντιφλεγμονώδεις επιδράσεις εξασκούνται μέσω αναστολής της μεταγραφής των γονιδίων που ασκείται μέσω της δράσης στον NF-KB (transrepression), ενώ οι ανεπιθύμητες ενέργειες των γλυκοκορτικοειδών, όπως οι μεταβολικές επιδράσεις, ασκούνται μέσω ενεργοποίησης της μεταγραφής γονιδίων (transactivation). Τα γλυκοκορτικοειδή, επίσης, ασκούν τη δράση τους με μεμβρανικούς υποδοχείς και διαμεσολαβητές. Σε υψηλές συγκεντρώσεις των γλυκοκορτικοειδών (>το ισοδύναμο 100 mg πρεδνιζολόνης) οι υποδοχείς των γλυκοκορτικοειδών κορέννυνται και εμφανίζονται οι μη γονιδιακές επιδράσεις. Οι μη γονιδιακές επιδράσεις διαμεσολαβούνται με την ενσωμάτωση των μορίων των γλυκοκορτικοειδών στις κυτταρικές μεμβράνες21. Οι τρεις αυτοί μηχανισμοί που προαναφέρθηκαν σε συνδυασμό καταλήγουν στην ελαττωμένη σύνθεση φλεγμονωδών κυτταροκινών22, όπως η ιντερλευκίνη-1, η ιντερλευκίνη-2, ο υποδοχέας της ιντερλευκίνης-2, η ιντερφερόνη-α, η ιντερλευκίνη-6 και ο παράγοντας νέκρωσης των όγκων-α.
3. Γλυκοκορτικοειδή και καταστολή του άξονα υποθαλάμου – υπόφυσης – επινεφριδίων
Η εξωγενής χορήγηση της κορτιζόλης και των συνθετικών γλυκοκορτικοειδών προκαλεί την αναστολή της έκκρισης της ACTH και του CRH. Ο βαθμός της αναστολής εξαρτάται από διάφορους παράγοντες (Πίνακας 2), όπως είναι η διάρκεια της θεραπείας, ο χρόνος χορήγησης, το είδος, η συνολική δόση και η οδός χορήγησης του γλυκοκορτικοειδούς23,24.
3.1. Διάρκεια της θεραπείας με γλυκοκορτικοειδή
Ακόμη και η χορήγηση μιας απλής δόσης μπορεί να αναστείλει την απάντηση του άξονα για ορισμένες ώρες σε περίπτωση μείζονος συμβάντος, όπως είναι η εγχείρηση. Όταν χορηγείται θεραπεία βραχείας διάρκειας, π.χ. μία ή δυο δόσεις, ο άξονας αναλαμβάνει γρήγορα και η καταστολή παρατηρείται όσο τα γλυκοκορτικοειδή υπάρχουν στην κυκλοφορία23. Σε περιπτώσεις θεραπείας με γλυκοκορτικοειδή βραχείας διάρκειας, η καταστολή του άξονα ΥΥΕ σπάνια παρατείνεται περισσότερο από λίγες ώρες. Οι Streck & Lockwood24 βρήκαν ότι, μετά τη χορήγηση μιας απλής δόσης 25mg πρεδνιζόνης στις 16:00, τα επίπεδα της κορτιζόλης του ορού νήστεος του ατόμου το επόμενο πρωί ήταν κατασταλμένα συγκριτικά με τα προ της θεραπείας επίπεδα. Την επομένη ημέρα, τα επίπεδα της κορτιζόλης του ορού και η απάντηση τους στη δοκιμασία υπογλυκαιμίας με ινσουλίνη επανήλθαν στα προ της θεραπείας επίπεδα. Οι Nickols et al25 βρήκαν ότι, μετά τη χορήγηση μιας απλής δόσης δεξαμεθαζόνης 0,5mg στις 20:00, τα επίπεδα του πλάσματος της 17-υδροξυ-κορτιζόλης εξακολουθούσαν να είναι κατασταλμένα κατά το μεσονύκτιο, αλλά επανήλθαν στο φυσιολογικό στις 8:00 το επόμενο πρωί.
| Πίνακας 2. Παράγοντες καταστολής του άξονα υποθαλάμου-ιπόφυσης-επινεφριδίων |
| Διάρκεια της θεραπείας Χρόνος χορήγησης Είδος γλυκοκορτικοειδούς Δόση και συχνότητα της δοσολογίας Ημέρα παρ’ ήμερα χορήγηση Οδός χορήγησης |
Η βραχείας διάρκειας θεραπεία με πρεδνιζόνη 0,25mg δύο φορές ημερησίως για 5 ημέρες καταστέλλει τον ΥΥΕ άξονα για μακρότερη περίοδο. Δύο ημέρες μετά τη διακοπή της θεραπείας, η απάντηση της κορτιζόλης του ορού στην ACTH και την υπογλυκαιμία εξακολουθεί να παραμένει σημαντικά ελαττωμένη συγκριτικά με τις τιμές πριν από τη θεραπεία. Εντούτοις, αν και 5 ημέρες μετά τη διακοπή της θεραπείας η απάντηση της κορτιζόλης στην υπογλυκαιμία επανήλθε στα επίπεδα περίπου προ της θεραπείας, η απάντηση στην ACTH εξακολουθούσε να είναι κατασταλμένη23 27.
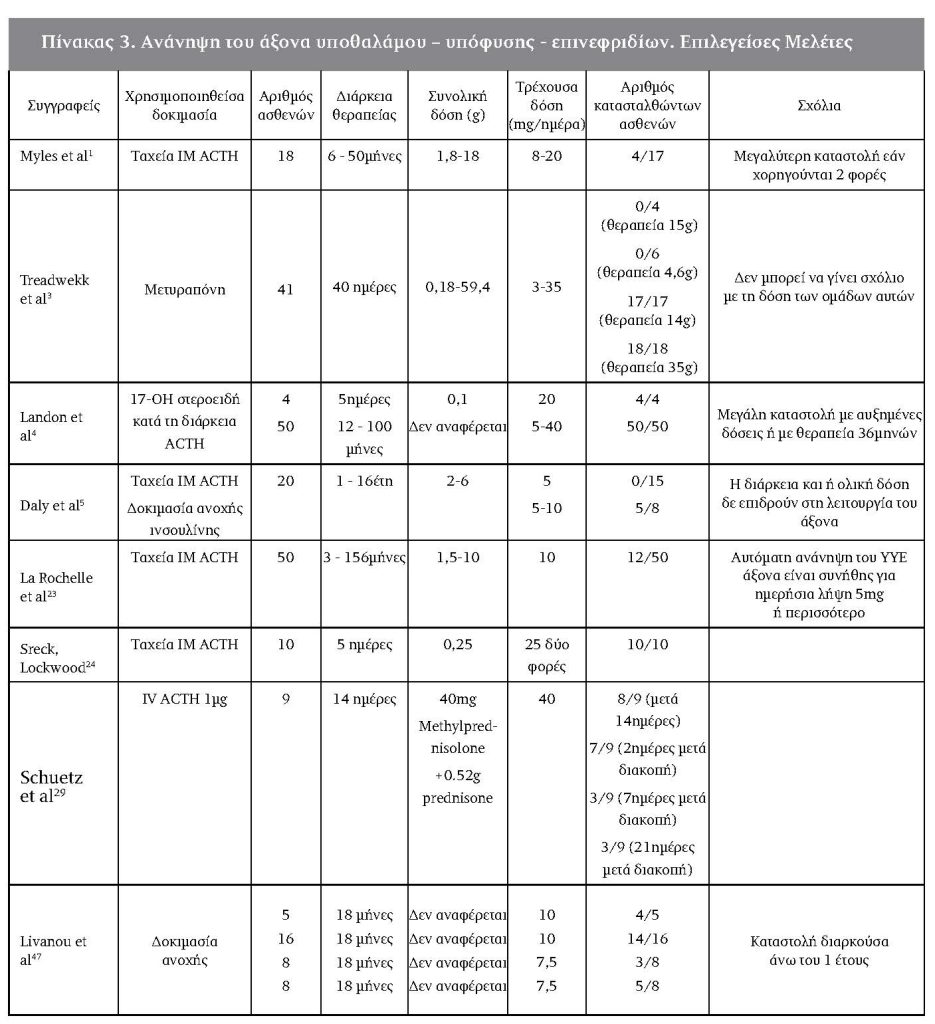
Γενικότερα, εάν οι ασθενείς λαμβάνουν τα γλυκοκορτικοειδή καθημερινά, σε δόση μεγαλύτερη από τη φυσιολογική, για διάστημα 3 εβδομάδων ή λιγότερο, μπορεί συνήθως να διακόψουν τη θεραπεία απότομα28. Σε πρόσφατη, ωστόσο, μελέτη εκτιμήθηκε η λειτουργία του ΥΥΕ άξονα κατά τη διάρκεια 14ημερης συστηματικής θεραπευτικής χορήγησης κορτικοστεροειδών σε ασθενείς με οξεία έξαρση χρόνιας αποφρακτικής πνευμονικής νόσου29. Μετρήθηκαν τα βασικά επίπεδα κορτιζόλης και εκτιμήθηκε η απάντηση σε δοκιμασία διέγερσης με 1μg ACTH σε εννέα ασθενείς πριν, την πρώτη ημέρα, την τελευταία ημέρα και 2, 7 και 21 μέρες μετά την απόσυρση των κορτικοστεροειδών. Πριν την έναρξη της θεραπευτικής αγωγής όλοι οι ασθενείς είχαν φυσιολογική απάντηση στη δοκιμασία με 1μg ACTH. Κατά την πρώτη ημέρα της θεραπευτικής αγωγής με στεροειδή, 78% είχαν κατασταλμένη απάντηση. Μετά 14 μέρες θεραπευτικής αγωγής με στεροειδή, 89% των ασθενών είχαν κατασταλμένη απάντηση. Δύο, 7 και 21 μέρες μετά την απόσυρση των κορτικοστεροειδών, 78%, 33% και 33% των ασθενών, αντίστοιχα, είχαν κατασταλμένη απάντηση στη δοκιμασία διέγερσης με 1μg ACTH. Η βασική κορτιζόλη αίματος, και όχι η ACTH ή τα κλινικά σημεία, ήταν προγνωστικά της διαταραγμένης λειτουργίας του ΥΥΕ άξονα. Από τα αποτελέσματα της πρόσφατης αυτής εργασίας φάνηκε ότι μετά χορήγηση κορτικοστεροειδών επί 14 ημέρες παρατηρείται άμεση και παρατεταμένη καταστολή του ΥΥΕ άξονα, που μπορεί να εκτιμηθεί με τη δοκιμασία διέγερσης με 1μg ACTH28. Αυτοί που λαμβάνουν παρατεταμένη θεραπεία θα πρέπει να παίρνουν υψηλή δόση γλυκοκορτικοειδών σε περίπτωση stress ή εγχείρησης, για μέχρι και 1 έτος μετά τη διακοπή της θεραπείας (Πίνακας 3).
3.2. Χρόνος χορήγησης των γλυκοκορτικοειδών
Ο βαθμός καταστολής του άξονα ΥΥΕ εξαρτάται επίσης από το χρόνο της ημέρας κατά τον οποίο χορηγούνται τα γλυκοκορτικοειδή26. Τα επίπεδα της κορτιζόλης είναι υψηλότερα νωρίς το πρωί και χαμηλότερα αργά το απόγευμα και το βράδυ. Η καταστολή είναι μεγαλύτερη εάν τα γλυκοκορτικοειδή χορηγηθούν αργά το απόγευμα ή τη νύκτα. Η χορήγηση δεξαμεθαζόνης 0,5mg στις 8:00 το πρωί προκαλεί μεγάλη καταστολή της έκκρισης των γλυκοκορτικοειδών στις 16:00 της ίδιας ημέρας και τα μεσάνυκτα, αλλά ασήμαντη στις 8:00 της επόμενης ημέρας. Η χορήγηση της ίδιας δόσης στις 16:00 καταστέλλει τελείως την έκκριση των γλυκοκορτικοειδών τα μεσάνυκτα, μερικώς στις 8:00 το επόμενο πρωί και ασήμαντα στις 16:00 το επόμενο απόγευμα. Η καταστολή είναι μεγαλύτερη, εάν τα γλυκοκορτικοειδή χορηγούνται το εσπέρας ή τη νύκτα, επειδή αυτό προκαλεί τη μεγαλύτερη καταστολή του φυσιολογικού πρωινού κιρκάδιου ρυθμού αύξησης της ACTH25.
3.3. Είδος γλυκοκορτικοειδούς
Ο τύπος και η δόση των διαφόρων γλυκοκορτικοειδών εξαρτώνται από τη νόσο για την οποία χορηγούνται. Τα διάφορα από του στόματος χορηγούμενα γλυκοκορτικοειδή έχουν διαφορετικό χρόνο ημισείας ζωής και δραστικότητες. Μετά τη χορήγηση μιας απλής δόσης, τα σκευάσματα αυτά συνήθως καταστέλλουν τον ΥΥΕ άξονα μέχρι να απομακρυνθούν από το αίμα27. Τα γλυκοκορτικοειδή, όμως, που έχουν μεγάλο χρόνο ημισείας ζωής, όπως είναι η δεξαμεθαζόνη, προκαλούν μεγαλύτερη καταστολή από τα βραχείας δράσης, όπως είναι η υδροκορτιζόνη, η πρεδνιζολόνη ή η πρεδνιζόνη, επειδή αυτά παραμένουν στην κυκλοφορία για μακρύτερη χρονική περίοδο30 (Πίνακας 4).
Πίνακας 4. Χρόνος ημισείας ζωής, βιολογικός χρόνος ημισείας ζωής και σχετική ισχύς των κορτικοστεροειδών που χρησιμοποιούνται συνήθως
| Κορτικοστεροειδές | Χρόνος ημισείας ζωής (min) | Βιολογικός χρόνος ημισείας ζωής (h) | Ισοδύναμη δόση (mg) |
| Κορτιζόνη | 30 | 8 – 12 | 25 |
| Κορτιζόλη (υδροκορτιζόνη) | 80 – 118 | 8 – 12 | 20 |
| Πρεδνιζόνη | 60 | 18 – 36 | 5 |
| Πρεδνιζολόνη | 115 – 212 | 18 – 36 | 5 |
| Μεθυλπρεδνιζολόνη | 78 – 188 | 18 – 36 | 4 |
| Τριαμσινολόνη | 200+ | 18 – 36 | 4 |
| Δεξαμεθαζόνη | 110 – 210 | 36 – 54 | 0,75 |
3.4. Δόση των γλυκοκορτικοειδών
Η καταστολή του ΥΥΕ άξονα σχετίζεται με τη συνολική δόση του γλυκοκορτικοειδούς10,30,31. Η θεραπεία με δόσεις μεγαλύτερες από τις φυσιολογικές, όπως αυτές που συνήθως χρησιμοποιούνται για τη θεραπεία των φλεγμονωδών και αυτοάνοσων νοσημάτων, καταστέλλει τον ΥΥΕ άξονα. Ωστόσο, κάποια επίπεδα καταστολής παρατηρούνται ακόμη και με φυσιολογικές δόσεις. Οι ακριβείς δόσεις και η διάρκεια της θεραπείας που απαιτούνται για την καταστολή του ΥΥΕ άξονα κυμαίνονται σημαντικά μεταξύ των διαφόρων ατόμων. Μετά τη μελέτη της επίδρασης των διαφόρων δόσεων και της διαφορετικής διάρκειας θεραπείας στους ασθενείς που αντιμετωπίζονται με γλυκοκορτικοειδή, οι Schlaghecke et al.32 συμπέραναν ότι ούτε η δόση, ούτε η διάρκεια, ούτε οι συγκεντρώσεις της κορτιζόλης του πλάσματος μπορεί να χρησιμοποιηθούν αξιόπιστα για την πρόβλεψη της λειτουργίας του άξονα υπόφυσης-επινεφριδίων στους ασθενείς αυτούς. Ορισμένοι ασθενείς, που ελάμβαναν δόσεις μικρότερες από εκείνες που ισοδυναμούν με 5mg πρεδνιζόνης ημερησίως, βρέθηκε ότι είχαν καταστολή ή έλλειψη απάντησης στη διέγερση με CRH. Αντίστροφα, ορισμένοι ασθενείς που ελάμβαναν πολύ υψηλές δόσεις, ισοδύναμες με περισσότερο από 25mg πρεδνιζόνης ημερησίως, είχαν φυσιολογική απάντηση στη δοκιμασία CRH. Σε μια άλλη μελέτη, σε ασθενείς που είχαν λάβει θεραπεία με δόση ισοδύναμη με 25mg πρεδνιζόνης ημερησίως για 5 μέχρι 30 ημέρες, έγινε δοκιμασία διέγερσης με χαμηλή δόση 1μg ACTH33. Βρέθηκε ότι 45% των ασθενών είχαν καταστολή της φλοιοεπινεφριδιακής απάντησης αμέσως μετά τη διακοπή των στεροειδών. Με εξαίρεση δύο ασθενείς, όλοι οι άλλοι είχαν φυσιολογική απάντηση εντός 14 ημερών. Οι υπόλοιποι δύο ασθενείς συνέχισαν να έχουν κατασταλμένη απάντηση ακόμη και μετά παρέλευση 6 μηνών. Σύμφωνα με τη μελέτη αυτή, η καταστολή του ΥΥΕ άξονα δεν συσχετίζεται με τη διάρκεια ή τη δόση της θεραπείας με γλυκοκορτικοειδή.
3.5. Χρόνος και συχνότητα χορήγησης των γλυκοκορτικοειδών
Η μεγαλύτερη εκκριτική δραστηριότητα του φλοιού των επινεφριδίων παρατηρείται νωρίς το πρωί και η μικρότερη αργά το απόγευμα και το βράδυ. Τα γλυκοκορτικοειδή που χορηγούνται εξωγενώς καταστέλλουν τη φλοιοεπινεφριδιακή δραστηριότητα ελάχιστα, όταν χορηγούνται κατά το χρόνο της μεγίστης εκκριτικής δραστηριότητας.
Έχει βρεθεί ότι η χορήγηση των γλυκοκορτικοειδών αρκετή φορές κατά διάρκεια του 24ώρου αυξάνει, το βαθμό καταστολής του ΥΥΕ άξονα συγκριτικά με την εφάπαξ το πρωί χορήγηση της συνολικής ημερήσιας δόσης34. Για παράδειγμα, 20mg πρεδνιζόνης χορηγούμενα σε 4 διαιρεμένες δόσεις προκαλούν μεγαλύτερη καταστολή του ΥΥΕ άξονα34 από ότι η ίδια δόση χορηγούμενη εφάπαξ το πρωί.
3.6. Ημέρα παρ’ ημέρα χορήγηση των γλυκοκορτικοειδών
Η χορήγηση της συνολικής δόσης 48ωρου του γλυκοκορτικοειδούς σε μια απλή δόση κάθε δεύτερη ημέρα φαίνεται ότι ελαττώνει την καταστολή ακόμη περισσότερο35. Οι ανεπιθύμητες ενέργειες της θεραπείας με γλυκοκορτικοειδή μπορεί να μειωθούν με τη χρήση διακεκομμένου δοσολογικού σχήματος είτε με τη χορήγηση του φαρμάκου άπαξ ημερησίως το πρωί ή, εάν τα θεραπευτικά αποτελέσματα είναι ικανοποιητικά, άπαξ κάθε δεύτερη ημέρα36.
Η θεραπεία με γλυκοκορτικοειδή χορηγούμενα ημέρα παρ’ ημέρα σχεδιάστηκε με το σκοπό να ελαττώσει τη συχνότητα του συνδρόμου Cushing και της καταστολής του ΥΥΕ άξονα. Η αρχική λογική για το σχήμα αυτό βασίστηκε στην υπόθεση ότι η αντιφλεγμονώδης δράση των γλυκοκορτικοειδών παραμένει επί μακρύτερο χρονικό διάστημα από τις ανεπιθύμητες ενέργειες τους,35,37,38 επιτρέποντας στον ασθενή να παραμένει ελεύθερος για κάποια διαστήματα από τις ανεπιθύμητες ενέργειες ενώ συνεχίζεται η αντιφλεγμονώδης δράση. Η δεύτερη υπόθεση ήταν ότι η διαλείπουσα χορήγηση προκαλεί κυκλική αύξηση των επιπέδων των γλυκοκορτικοειδών στην κυκλοφορία και στα κύτταρα στόχους, με αποτέλεσμα την πρόληψη της ανάπτυξης συνδρόμου Cushing και της καταστολής του ΥΥΕ άξονα, ενώ εξακολουθεί να υπάρχει θεραπευτικό όφελος39. Διάφορες μελέτες έδειξαν ότι όλα τα ανάλογα γλυκοκορτικοειδών δεν είναι εξίσου κατάλληλα για την κάθε δεύτερη ημέρα θεραπεία. Κατά τον Harter40, τα γλυκοκορτικοειδή διαιρούνται σε 3 ομάδες: (1) τα βραχείας δράσης: κορτιζόνη, πρεδνιζόνη, πρεδνιζολόνη και μεθυλπρεδνιζολονη, (2) τα ενδιαμέσου δράσης: παραμεθαζόνη και τριαμσινολόνη και (3) τα μακράς δράσης: δεξαμεθαζόνη και βηταμεθαζόνη. Για τη θεραπεία ημέρα παρ’ ημέρα συνιστάται η χρήση των γλυκοκορτικοειδών βραχείας δράσης. Οι Harter et al.35 βρήκαν ότι η διαλείπουσα χορήγηση πρεδνιζόνης με μεσοδιάστημα 12, 24 και 36 ωρών συνοδευόταν από καταστολή των επινεφριδίων, ενώ το μεσοδιάστημα των 72 ωρών δεν είχε θεραπευτικό αποτέλεσμα. Βρέθηκε ότι το μεσοδιάστημα των 48 ωρών ήταν το ιδανικό. Στον Πίνακα 5 φαίνονται οδηγίες για την ημέρα παρ’ ήμερα θεραπεία με γλυκοκορτικοειδή.
3.7. Οδός χορήγησης των γλυκοκορτικοειδών
Τα γλυκοκορτικοειδή μπορεί να χορηγηθούν από το στόμα, παρεντερικά (ενδοφλέβια, ενδομυϊκά και ενδαρθρικά) και τοπικά (με ένεμα, από το δέρμα, με εισπνοή και ενδοφθαλμικά). Όλα τα τοπικά σκευάσματα μπορεί να απορροφούνται συστηματικά. Η πιθανότητα καταστολής του ΥΥΕ άξονα κυμαίνεται ανάλογα με την ποσότητα των γλυκοκορτικοειδών που περιέχεται στο μόριο, την απορρόφηση και το χρόνο ημισείας ζωής του παρασκευάσματος. Με τα ενέματα μπορεί να απορροφηθεί περισσότερο από το 50% της χορηγούμενης δόσης.
Τελευταία, έχει δοθεί ιδιαίτερη έμφαση στις συστηματικές επιδράσεις των γλυκοκορτικοειδών που χορηγούνται με την εισπνοή, καθώς αυτά χρησιμοποιούνται ευρέως σε ασθενείς με χρόνια αποφρακτική πνευμονοπάθεια14. Οι συστηματικές επιδράσεις των εισπνεομένων γλυκοκορτικοειδών οφείλονται στο ότι μέρος της δόσης καταπίνεται και απορροφάται από τον πεπτικό σωλήνα και δεν μεταβολίζεται κατά την πρώτη δίοδο, ενώ μέρος της δόσης μεταφέρεται στον πνεύμονα και απορροφάται. Μπορεί να υπάρχουν σημαντικές διαφορές στο επίπεδο της συστηματικής επίδρασης και ευαισθησίας του ΥΥΕ άξονα μεταξύ των ασθενών που λαμβάνουν ίδιες δόσεις του χορηγουμένου γλυκοκορτικοειδούς από το στόμα ή με εισπνοή42. Καταστολή των επινεφριδίων και οξεία επινεφριδιακή κρίση έχει περιγράφει κυρίως σε παιδιά43-45 και τελευταία στους ενήλικες45-46. Περιπτώσεις επινεφριδιακής κρίσης έχουν αναφερθεί σε ασθενείς που ελάμβαναν φλουτικαζόνη για περισσότερο από 1 έτος.
| Πίνακας 5. Συστάσεις σχετικά με την ημέρα παρ’ ήμερα θεραπεία με γλυκοκορτικοειδή |
| Χρησιμοποιείται γλυκοκορτικοειδές βραχείας διάρκειας Αποφεύγεται σε οξείες καταστάσεις ή βραχείας διάρκειας θεραπεία Ενημερώνεται πλήρως ο ασθενής για τα πλεονεκτήματα Δίδεται ιδιαίτερη προσοχή εάν υπάρχει ήδη καταστολή του άξονα υποθαλάμου – υπόφυσης – επινεφριδίων |
4. Χρονική πορεία ανάνηψης από την καταστολή του άξονα υποθαλάμου – υπόφυσης – επινεφριδίων
Η ανάνηψη του ΥΥΕ άξονα από την καταστολή μετά από θεραπεία με γλυκοκορτικοειδή εξαρτάται από τους παράγοντες που αναφέρθηκαν και ειδικότερα από τη δόση και τη χρονική διάρκεια χορήγησης τους24,47. Όπως είναι γνωστό, οι απαντήσεις του ΥΥΕ άξονα εξακολουθούν να παραμένουν φυσιολογικές μετά τη χορήγηση απλών δόσεων και επανέρχονται στο φυσιολογικό εντός ολίγων ημερών, μετά από θεραπεία με γλυκοκορτικοειδή βραχείας διάρκειας24. Όταν η χορήγηση μετρίων δόσεων των γλυκοκορτικοειδών συνεχίζεται για μήνες μέχρι χρόνια, η απάντηση είναι παρατεταμένη, αν και μπορεί να παρατηρούνται διαφορές μεταξύ των διαφόρων ατόμων47. Η ανταπόκριση, ως προς τη βασική έκκριση κορτιζόλης και την απάντηση στο stress, είναι ταχύτερη σε ασθενείς που λαμβάνουν χαμηλές δόσεις γλυκοκορτικοειδών (7,5mg ή λιγότερο πρεδνιζόνης ημερησίως) και σε ασθενείς στους οποίους η θεραπεία είναι μικρότερης διάρκειας47. Τα επίπεδα της βασικής κορτιζόλης του πλάσματος επανέρχονται στο φυσιολογικό πρώτα, συνήθως εντός μηνός από τη διακοπή της θεραπείας, αλλά μπορεί να χρειαστούν μήνες πριν επανέλθει στο φυσιολογικό η απάντηση στην υπογλυκαιμία48.
5. Αποφυγή της καταστολής του άξονα υποθαλάμου – υπόφυσης-επινεφριδίων
Τα γλυκοκορτικοειδή μακράς δράσης θα πρέπει να αποφεύγονται, εκτός εάν υπάρχουν ειδικές ενδείξεις (π.χ. χρήση της δεξαμεθαζόνης κατά τη διάρκεια της δοκιμασίας ελέγχου των επινεφριδίων). Τα γλυκοκορτικοειδή με βραχύ χρόνο ημισείας ζωής, όπως η πρεδνιζόνη και υδροκορτιζόνη, είναι λιγότερο πιθανό να προκαλέσουν καταστολή του ΥΥΕ άξονα. Θα πρέπει να συνταγογραφείται η χαμηλότερη δυνατή δόση. Εάν, όμως, αρχικά είναι απαραίτητη η χορήγηση υψηλής δόσης, αυτή θα πρέπει να ελαττώνεται το δυνατόν ταχύτερα, εφόσον το επιτρέπει η κλινική κατάσταση του ασθενούς. Στην ελάττωση της συνολικής δόσης των γλυκοκορτικοειδών μπορεί να βοηθήσει η χορήγηση τους τοπικά, καθώς η τοπική απορρόφηση, αν και παρατηρείται, είναι μικρότερη από την από του στόματος10. Η ολική 24ωρη δόση του γλυκοκορτικοειδούς θα πρέπει να χορηγείται ως απλή δόση νωρίς το πρωί, για να μιμηθεί το φυσιολογικό κιρκάδιο ρυθμό. Εάν η κλινική κατάσταση του ασθενούς το επιτρέπει, τότε θα πρέπει να επιχειρείται η μετάβαση στην ημέρα παρ’ ημέρα θεραπεία (Πίνακας 6). Κατόπιν γίνεται βραδεία μείωση. Σε περίπτωση υποτροπής της νόσου, η δόση πρέπει να αυξάνεται. Όταν παρατηρούνται συμπτώματα από τη διακοπή των γλυκοκορτικοειδών, η διαδικασία απόσυρσης τους πρέπει να επιβραδύνεται.
Τα γλυκοκορτικοειδή θα πρέπει να συνταγογραφούνται μόνον όταν υπάρχει ένδειξη και η διάρκεια της θεραπείας θα πρέπει να είναι όσον το δυνατό μικρότερη, με ιδανικό χρονικό διάστημα 3 εβδομάδες ή μικρότερο. Με τον τρόπο αυτό ελαχιστοποιείται η καταστολή του ΥΥΕ άξονα. Πράγματι, οι Garber et al.48 βρήκαν ότι, μετά από διακοπή θεραπείας με κορτικοστεροειδή, χρειάζονται αρκετοί μήνες για να φθάσουν τα πρωινά επίπεδα της κορτιζόλης σε εκείνα της ομάδας ελέγχου. Από τη μελέτη αυτή φάνηκε ότι, μετά τη διακοπή των κορτικοστεροειδών, ο χρόνος που είναι απαραίτητος για την αποκατάσταση στο φυσιολογικό της λειτουργίας του ΥΥΕ άξονα μπορεί να διαιρεθεί σε πέντε φάσεις.
| Πίνακας 6. Μέτρα για την αποφυγή της καταστολής του άξονα υποθαλάμου – υπόφυσης – επινεφριδίων |
| Χρησιμοποιείται γλυκοκορτικοειδές βραχείας δράσης (πρεδνιζόνη, υδροκορτιζόνη) στη χαμηλότερη δυνατή δόση Χρησιμοποιούνται τοπικά γλυκοκορτικοειδή (δερματικά, εισπνεόμενα, από το ορθό και ενδοαρθρικά) εάν αυτό ενδείκνυται και είναι πρόσφορο Χορηγείται ολόκληρη η αρχική δόση του γλυκοκορτικοειδούς σε απλή δόση στις 8:00 Εφόσον η κατάσταση του ασθενούς το επιτρέπει, γίνεται νωρίτερα η μετάπτωση στην ημέρα παρ’ ημέρα θεραπεία Εάν είναι εφικτό, περιορίζεται το διάστημα της θεραπείας με γλυκοκορτικοειδή |
Στην πρώτη φάση, τα επίπεδα της ACTH και της κορτιζόλης του πλάσματος ήταν κατεσταλμένα σε σχέση με την ομάδα ελέγχου. Στη δεύτερη φάση, κατά τη διάρκεια του δευτέρου μήνα μετά τη διακοπή, η ACTH είχε επανέλθει στο φυσιολογικό, αλλά η κορτιζόλη εξακολουθούσε να παραμένει σε χαμηλά επίπεδα. Στην τρίτη φάση, από δυο μέχρι πέντε μήνες μετά τη διακοπή, το επίπεδο της ACTΗ ήταν υψηλότερο του φυσιολογικού, πιθανώς στην «προσπάθεια» να αυξηθεί το ήδη κατασταλμένο επίπεδο της κορτιζόλης. Στην τέταρτη φάση, πέντε μέχρι εννέα μήνες μετά τη διακοπή, τα επίπεδα της κορτιζόλης ήταν πάλι παρόμοια με εκείνα της ομάδας ελέγχου, αλλά μόνο στους ασθενείς που είχαν υψηλότερα από το φυσιολογικό επίπεδα ACTH. Τελικώς, στην πέμπτη φάση, μετά εννέα μήνες, όλοι ήταν φυσιολογικοί. Από τους 14 ασθενείς της μελέτης, 8 ήταν ασθενείς με σύνδρομο Cushing που οφείλετο σε αδενώματα του φλοιού των επινεφριδίων τα οποία είχαν αφαιρεθεί χειρουργικά, οι δε υπόλοιποι 6 υποβάλλοντα σε μακράς διάρκειας θεραπεία με υψηλή δόση γλυκό κορτικοειδών. Σε μια άλλη μελέτη, οι Doherty et al.49 βρήκαν ότι σε ασθενείς με σύνδρομο Cushing οφειλόμενο σε αδένωμα του φλοιού των επινεφριδίων, η αφαίρεση του αδενώματος προκαλεί άμεση ύφεση της υπερκορτιζολαιμίας, αλλά η επάνοδος της φυσιολογικής επινεφριδικής λειτουργίας μπορεί να απαιτήσει 1 ως 2 έτη.
6. Σύνδρομο απόσυρσης των γλυκοκορτικοειδών
Ο όρος «σύνδρομο απόσυρσης των γλυκοκορτικοειδών» αναφέρεται στην κατάσταση κατά την οποία δεν υπάρχει υποτροπή της υποκείμενης νόσου μετά τη διακοπή των γλυκοκορτικοειδών ή καταστολή του ΥΥΕ άξονα, αλλά ο ασθενής δεν μπορεί να ανεχθεί την απόσυρση των γλυκοκορτικοειδών50,51. Η κλινική κατάσταση χαρακτηρίζεται από φυσική ή ψυχολογική εξάρτηση9,52. Η φυσική εξάρτηση χαρακτηρίζεται από ανορεξία, ναυτία, εμετούς, απώλεια βάρους, εξασθένηση, κεφαλαλγία, μυαλγίες, αρθραλγίες, ορθοστατική υπόταση, ταχυκαρδία, πυρετό και ξηρότητα δέρματος. Μπορεί να παρατηρηθεί και ειλεός. Η ψυχολογική εξάρτηση μπορεί να εκδηλωθεί με ποικίλου βαθμού ψυχικές εκδηλώσεις. Διαταραχές της διάθεσης, ψυχική αστάθεια είναι συχνές εκδηλώσεις, αλλά μπορεί να παρατηρηθούν και ψυχωτικές καταστάσεις. Τα συμπτώματα αυτά διαρκούν για ολίγο, αλλά εάν αυτά είναι σοβαρά και παρατείνονται για αρκετές ημέρες, υπάρχει ένδειξη επανέναρξης της θεραπείας με γλυκοκορτικοειδή σε μικρές δόσεις ή αύξηση της δόσης στο προηγούμενο επίπεδο και ακολούθως βραδύτερη βαθμιαία ελάττωση53. Στην παθογένεια του συνδρόμου διακοπής των γλυκοκορτικοειδών μπορεί να συμμετέχουν διάφοροι μεσολαβητές, μεταξύ των οποίων η CRH, η AVP, η POMC, κεντρικά αδρενεργικά και ντοπαμινεργικά συστήματα, κυτταροκίνες και προσταγλανδίνες (Πίνακας 7)9. Η αυξημένη παραγωγή ιντερλευκίνης-6, που παρατηρείται όταν ελαττώνονται τα επίπεδα της κορτιζόλης, μπορεί να εξηγεί τη συμπτωματολογία της οξείας ανεπάρκειας γλυκοκορτικοειδών54.
Από τη μέχρι σήμερα κλινική εμπειρία, έχει βρεθεί ότι υπάρχουν διαφορετικές απαντήσεις των ασθενών μετά τη διακοπή των γλυκοκορτικοειδών. Κατά τους Dixon & Christy52 υπάρχουν τέσσερις μορφές απάντησης στη διακοπή των γλυκοκορτικοειδών. Οι μορφές αυτές είναι:
- Η πρωτοπαθής νόσος μπορεί να παραμένει σε ύφεση και ο ασθενής να είναι ασυμπτωματικός. Στην περίπτωση αυτή, όπου δεν υπάρχουν συμπτώματα και η νόσος για την οποία έχουν χορηγηθεί τα στεροειδή είναι σε ύφεση, έχει βελτιωθεί ή εξαλειφθεί, είναι απαραίτητη μόνον η παρακολούθηση της νόσου και της πιθανής καταστολής του άξονα. Ορισμένοι ασθενείς μπορεί να έχουν καταστολή του ΥΥΕ άξονα χωρίς συμπτώματα επινεφριδιακής ανεπαρκείας και, αν εκτεθούν σε καταστάσεις stress, μπορεί να αναπτύξουν οξεία επινεφριδιακή ανεπάρκεια.
Πίνακας 7. Συμπτώματα, σημεία και -παθογένεια της διακοπής των γλυκοκορτικοειδών
| Υποτροπή της πρωτοπαθούς νόσου Καταστολή του ΥΥΑ άξονα Αδδισονική κρίση CRH | CRH |
| Υπερασβεστιαιμία | Γλυκοκορτικοειδή |
| Υπερφωσφαταιμία | AVP |
| Μη ειδικό σύνδρομο διακοπής Ανορεξία, ναυτία, έμετος, απώλεια βάρους | Κεντρικό αδρενεργικό σύστημα |
| Μυαλγίες, αρθραλγίες, πυρετός, κεφαλαλγία | Κεντρικό ντοπαμινεργικό σύστημα |
| Υπνηλία, λήθαργος | Πεπτίδια σχετιζόμενα με την POΜC |
| Απολέπιση δέρματος | Κυτταροκίνες |
| Προσταγλανδίνες |
- Μπορεί να υπάρχει υποτροπή ή επιδείνωση της νόσου και ο ασθενής μπορεί να έχει ή όχι άλλα συμπτώματα. Σε περίπτωση υποτροπής της πρωτοπαθούς νόσου, η επανέναρξη των γλυκοκορτικοειδών μπορεί να είναι απαραίτητη. Όταν δεν γίνεται επανέναρξη της θεραπείας, θα πρέπει να παρακολουθείται η καταστολή του ΥΥΕ άξονα.
- Ο ασθενής μπορεί να εμφανίζει συμπτώματα και σημεία οφειλόμενα στη φλοιοεπινεφριδιακή ανεπάρκεια.
- Ο ασθενής εμφανίζει συμπτώματα παρόμοια με εκείνα της φλοιοεπινεφριδιακής ανεπάρκειας, χωρίς βιοχημικές ενδείξεις της ανεπάρκειας αυτής.
7. Σχήματα απόσυρσης των γλυκοκορτικοειδών
Η ελάττωση των γλυκοκορτικοειδών από φαρμακολογικές, δηλαδή μεγαλύτερες από την ποσότητα της εκκρινόμενης κορτιζόλης υπό συνθήκες stress ή 300mg ημερησίως, σε φυσιολογικές δόσεις εξαρτάται από την παρουσία ενεργού υποκείμενης νόσου και το ρυθμό ανάκτησης της ενδογενούς λειτουργίας του ΥΥΕ άξονα. Η καταστολή του άξονα μπορεί να παραμείνει για 9 μέχρι 12 ή περισσότερους μήνες, εάν ο ασθενής έχει λάβει υψηλές δόσεις γλυκοκορτικοειδών για χρονικό διάστημα μεγαλύτερο από δύο εβδομάδες53. Παρότι τα γλυκοκορτικοειδή χρησιμοποιούνται ευρύτατα στη θεραπευτική, δεν υπάρχουν ελεγχόμενες κλινικές μελέτες απόσυρσης τους.
Μετά τη διακοπή της θεραπείας, δεν υπάρχει αποτελεσματικός τρόπος να επιταχυνθεί η ανάνηψη της λειτουργίας του ΥΥΕ άξονα, εφόσον έχει κατασταλεί. Η χορήγηση ACTH παρεντερικά δεν προλαμβάνει την καταστολή, ούτε επαναφέρει νωρίτερα τη λειτουργία του ΥΥΕ άξονα53.
Σημαντικό στοιχείο, όταν αποφασίζεται η απόσυρση της θεραπείας με γλυκοκορτικοειδή, είναι η εκτίμηση της δυνατότητας ανάνηψης του ασθενούς από την καταστολή. Ο ιατρός πρέπει να είναι πλήρως ενήμερος για την υποκείμενη νόσο και τις πιθανές δυσκολίες της διαδικασίας. Ο ασθενής θα πρέπει να πληροφορείται για τα συμπτώματα της απόσυρσης αλλά και για τον πιθανό χρόνο που χρειάζεται για την ανάνηψη της λειτουργίας του ΥΥΕ άξονα. Τα γλυκοκορτικοειδή πρέπει να διακόπτονται βαθμιαία55. Η ταχύτητα μείωσης των γλυκοκορτικοειδών εξαρτάται από το φυσιολογικό έλεγχο της υποκείμενης νόσου και από την ταχύτητα προσαρμογής του οργανισμού στην αναγκαία παραγωγή των ορμονών. Μια λογική χρονική περίοδος είναι τέσσερις μέχρι έξι εβδομάδες ή και μεγαλύτερη.
Η βαθμιαία μείωση δεν μπορεί πάντοτε να προλάβει τα συμπτώματα της διακοπής. Η απάντηση στις λειτουργικές δοκιμασίες του ΥΥΕ άξονα δεν συσχετίζεται πάντοτε με τα συμπτώματα του ασθενούς και οι δοκιμασίες αυτές δεν έχουν αξία ενώ λαμβάνονται τα γλυκοκορτικοειδή. Μπορεί να είναι δύσκολος ο καθορισμός της πραγματικής αιτίας των συμπτωμάτων ή η εκτίμηση της απάντησης του ασθενούς σε ενδεχόμενο stress (π.χ. εγχείρηση).
Το πρόγραμμα απόσυρσης των γλυκοκορτικοειδών πρέπει να είναι εύκολο, ασφαλές και να παρέχει τη δυνατότητα προσαρμογής της δοσολογίας και του ρυθμού της διακοπής, με σκοπό την πρόληψη υποτροπής της νόσου και την ανάνηψη του ΥΥΕ άξονα56. Μέχρι το ισοδύναμο των 20mg υδροκορτιζόνης ημερησίως, η μείωση της δόσης πρέπει να γίνεται με ρυθμό ανάλογο με το υποκείμενο νόσημα. Κάτω από το ισοδύναμο των 20mg υδροκορτιζόνης ημερησίως, η μείωση θα γίνεται με ρυθμό ανάλογο με το βαθμό καταστολής του ΥΥΕ άξονα. Στην περίπτωση χορήγησης υψηλών δόσεων γλυκοκορτικοειδών μόνο για βραχείες περιόδους, σε επείγουσες καταστάσεις, η ελάττωση και η διακοπή μπορεί να είναι πολύ ταχεία.
Ασθενείς που λαμβάνουν γλυκοκορτικοειδή για 3 εβδομάδες ή περισσότερο μπορεί να έχουν παρατεταμένη καταστολή του ΥΥΕ άξονα και η διακοπή πρέπει να γίνεται βαθμιαία. Εάν, κατά τη διάρκεια της απόσυρσης των γλυκοκορτικοειδών, οι ασθενείς υποστούν κάποιο ήπιο stress ή πρόκειται να υποβληθούν σε χειρουργική επέμβαση, ακόμη και μικρή, η δόση των γλυκοκορτικοειδών θα πρέπει να αυξηθεί στο αντίστοιχο ισοδύναμο των 300 μέχρι 500mg υδροκορτιζόνης ημερησίως, με σκοπό τη μίμηση της φυσιολογικής επινεφριδιακής απάντησης. Μετά την πάροδο του stress, ξεκινά εκ νέου η μείωση της δόσης, μέχρι το αντίστοιχο ισοδύναμο των 20mg υδροκορτιζόνης ημερησίως. Ο ασθενής παραμένει σε φυσιολογική δόση υποκατάστασης για τέσσερις εβδομάδες μετά την υποχώρηση του οξέος stress. Η δόση του γλυκοκορτικοειδούς πρέπει να λαμβάνεται νωρίς το πρωί, μεταξύ 6:00 και 8:00, με σκοπό την έκθεση των ιστών στη μέγιστη δόση κατά το «φυσιολογικό» χρόνο5758 και η μέτρηση της κορτιζόλης να γίνεται το επόμενο πρωί, νήστεος του ατόμου.
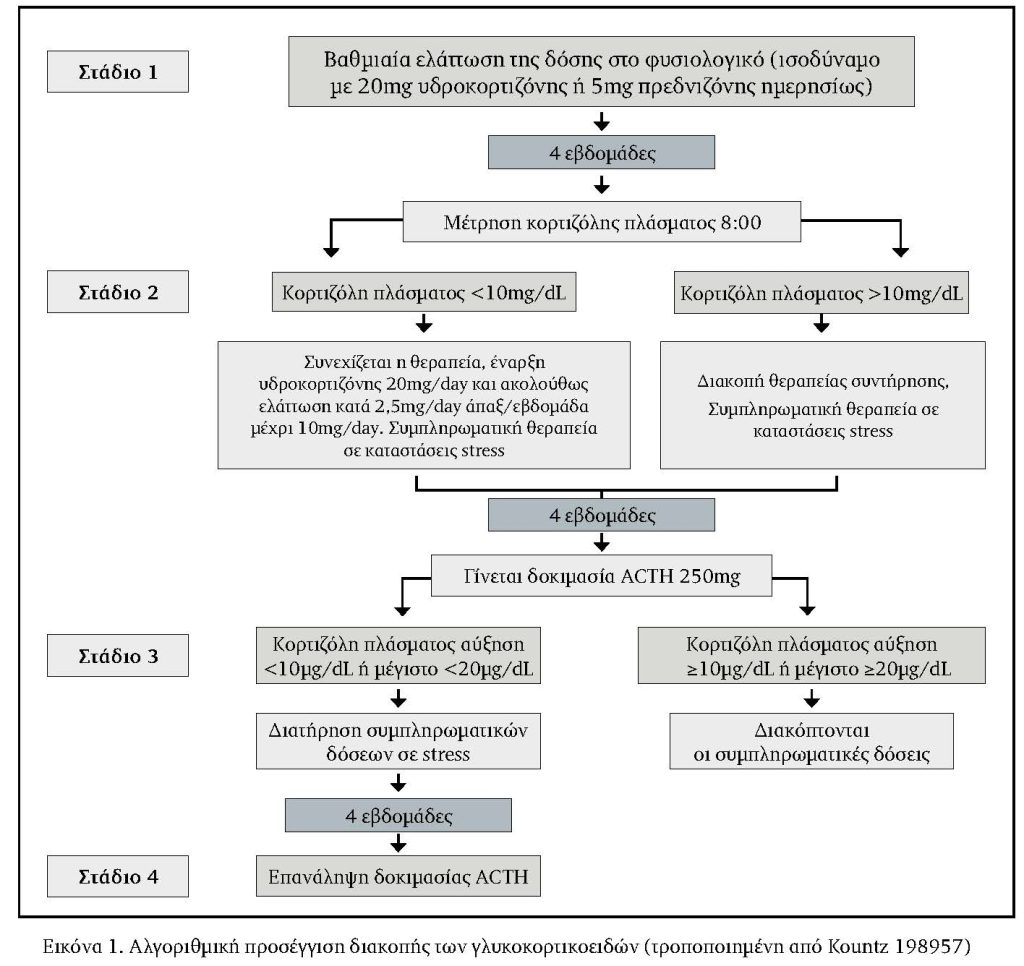
Σε ασθενείς που λαμβάνουν γλυκοκορτικοειδή για μακρά περίοδο (μεγαλύτερη των 3 εβδομάδων ή μακροχρονίως), η ελάττωση της δόσεως είναι απαραίτητο να γίνει πολύ βραδέως, επειδή οι απότομες αλλαγές μπορεί να πυροδοτήσουν την παρόξυνση της υποκείμενης νόσου και την εμφάνιση των συμπτωμάτων διακοπής. Για τον τρόπο διακοπής των γλυκοκορτικοειδών στους ασθενείς αυτούς έχουν περιγραφεί διάφορες μέθοδοι. Σύμφωνα με ένα σχήμα, η δόση του γλυκοκορτικοειδούς ελαττώνεται προς το ισοδύναμο των 2,5-5mg πρεδνιζόνης κάθε 3-7 ημέρες μέχρι να φθάσει τη φυσιολογική δόση, ήτοι 5mg πρεδνιζόνης ή πρεδνιζολόνης, 0,75mg δεξαμεθαζόνης ή 20mg υδροκορτιζόνης59. Άλλοι συνιστούν η μείωση της δόσης να μην είναι μεγαλύτερη των 2,5mg πρεδνιζόνης (ή του αντίστοιχου ισοδύναμου) κάθε 1-2 εβδομάδες, εκτός από τους ασθενείς που υποβάλλονται σε ημέρα παρ’ ημέρα θεραπεία, στους οποίους συνιστάται μείωση της δόσης κατά 5mg πρεδνιζόνης (ή του αντίστοιχου ισοδύναμου) ανά χρονικά διαστήματα 1 μέχρι 2 εβδομάδων. Από άλλους συγγραφείς προτείνεται σταθερή μείωση κατά 10-20% της δόσης του γλυκοκορτικοειδούς ανά μια ως δύο εβδομάδες μέχρι η δόση να φθάσει στα 10mg, οπότε η μείωση θα πρέπει να προχωρήσει βραδύτερα για μακροχρόνιους χρήστες. Η δόση μειώνεται κατά 10, 5, 2.5, 1 και 0.5 mg πρεδνιζόνης/ημέρα ανά μια ή δύο εβδομάδες σε αρχική ημερήσια δόση >60, £60 και ³20, £19 και ³10, £9 και ³5 και <5 mg πρεδνιζόνης ή ισοδυνάμου, αντίστοιχα. Οι Countz & Clark7 προτείνουν βαθμιαία ελάττωση των κορτικοστεροειδών μέχρι την ημερήσια δόση 5mg πρεδνιζόνης ή ισοδύναμη. Ο ασθενής κατόπιν παραμένει σε αυτή τη δόση για 4 εβδομάδες, μετά την πάροδο των οποίων γίνεται δοκιμασία ACTH. Εάν η απάντηση στη δοκιμασία είναι παθολογική, η δόση μετατρέπεται σε 5mg μέρα παρ’ ημέρα και η δοκιμασία ACTΗ επαναλαμβάνεται μέχρι να είναι φυσιολογική. Με το σχήμα αυτό, οι στρεσογόνες καταστάσεις πρέπει να αντιμετωπίζονται με αύξηση της δόσης του κορτικοστεροειδούς σε 25-300mg υδροκορτιζόνης ημερησίως ή ισοδύναμη δόση άλλου γλυκοκορτικοειδούς. Σε μερικές περιπτώσεις, η δυσκολία κατά την απόσυρση των γλυκοκορτικοειδών αναφέρεται ως αιτία αποφυγής τους. Σε νόσους όπως η ρευματοειδής αρθρίτιδα όπου χορηγούνται μακροχρόνια μικρές δόσεις γλυκοκορτικοειδών, συνιστάται βραδεία μείωση της δόσης, με μείωση τόσο μικρή όσο 1mg/μήνα, που σε μερικές περιπτώσεις μπορεί να διευκολυνθεί από την ελάττωση της δόσης σε ημέρα παρ’ ημέρα, με σκοπό τη μεγιστοποίηση της προοπτικής επιτυχούς απόσυρσης των γλυκοκορτικοειδών. Στην Εικόνα 1 εμφανίζεται αλγοριθμική προσέγγιση της διακοπής της θεραπείας με γλυκοκορτικοειδή.
Ο χρόνος που χρειάζεται για την πλήρη ανάνηψη του ΥΎΕ άξονα κατά τη διακοπή της θεραπείας με γλυκοκορτικοειδή εμφανίζει σημαντικές διακυμάνσεις. Για την εκτίμηση της ανάνηψης της λειτουργίας του φλοιού των επινεφριδίων, μετράται η κορτιζόλη ορού το πρωί και γίνεται δοκιμασία ACTH με χαμηλή (1μg) ή υψηλή (250μg) δόση. Η μέτρηση της κορτιζόλης του ορού γίνεται με τη λήψη αίματος στις 8:00. Επίπεδα κορτιζόλης ορού <3-5μg/dL υποδεικνύουν επινεφριδιακή ανεπάρκεια και η θεραπεία υποκατάστασης πρέπει να συνεχίζεται, ενώ επίπεδα ³20μg/dL υποδεικνύουν φυσιολογική επινεφριδική λειτουργία και η θεραπεία με γλυκοκορτικοειδή μπορεί να διακοπεί53. Ενδιάμεσες τιμές κορτιζόλης υποδεικνύουν την ανάγκη για άλλη μορφή εκτίμησης60. Είναι σημαντικό η μέτρηση της κορτιζόλης να γίνεται μετά διακοπή της θεραπείας με κορτικοστεροειδή ή τουλάχιστον μετά 24 ως 48 ώρες από την τελευταία δόση. Η εκτίμηση της λειτουργίας του ΥΥΕ άξονα γίνεται καλύτερα με δυναμικές δοκιμασίες, όπως η δοκιμασία ινσουλίνης, η δοκιμασία μετυραπόνης, η δοκιμασία CRH και η δοκιμασία ACTH. Η δοκιμασία ινσουλίνης τείνει να εγκαταλειφθεί λόγω του κινδύνου υπογλυκαιμίας, η δοκιμασία μετυραπόνης δεν χρησιμοποιείται ευρέως λόγω της δυσκολίας ανεύρεσης της μετυραπόνης και η δοκιμασία CRH δεν χρησιμοποιείται ευρέως λόγω του υψηλού κόστους. Συνηθέστερα χρησιμοποιείται η δοκιμασία ACTH με χαμηλή (1μg) ή υψηλή (250μg) δόση, παρά το γεγονός ότι συζητείται ότι εκτιμά μόνο την επινεφριδιακή λειτουργία και όχι την ακεραιότητα του ΥΥΕ άξονα.
Η δοκιμασία με χαμηλή δόση ACTH έχει περιγραφεί σαν πιο ευαίσθητη, αλλά υπάρχει ανάγκη αραίωσης του φαρμάκου και δεν είναι ακόμη οικεία σε πολλούς ιατρούς. Η δοκιμασία με υψηλή δόση ACTH10,61 γίνεται ως ακολούθως: μετά την απόσυρση της θεραπείας με κορτικοστεροειδή για τουλάχιστον 24 ώρες, μετράται η κορτιζόλη ορού στις 07:00-08:00, ακολούθως 250μg συνθετικής ACTH χορηγούνται ενδοφλεβίως και μετράται η κορτιζόλη του ορού μετά 30λεπτά και 60λεπτά. Η απάντηση της κορτιζόλης θεωρείται φυσιολογική όταν αυτή αυξάνει σε 20μg/dL ή αυξάνει περισσότερο από 10μg/dL σε σχέση με τη βασική τιμή της. Η δοκιμασία είναι σχεδόν πάντοτε παθολογική σε ασθενείς με δευτεροπαθή επινεφριδιακή ανεπάρκεια μακράς διάρκειας ή μεγάλης βαρύτητας, αν και ψευδώς αρνητικά αποτελέσματα μπορεί να παρατηρηθούν σε πρόσφατη ή ήπια νόσο. Για το λόγο αυτό, τα αρνητικά αποτελέσματα δεν αποκλείουν δευτεροπαθή επινεφριδιακή ανεπάρκεια και χρειάζεται κλινική επανεκτίμηση με επιπρόσθετες δοκιμασίες, εάν παραμένει υποψία επινεφριδιακής ανεπάρκειας με τη χρήση δοκιμασίας μετυραπόνης ή ινσουλίνης. Αν τα αποτελέσματα της δοκιμασίας ACTH είναι φυσιολογικά, μπορεί να θεωρηθεί ότι η λειτουργία του ΥΥΕ άξονα έχει αποκατασταθεί. Εναλλακτικά, εάν δεν είναι δυνατό να γίνει η δοκιμασία ACTH, ασθενείς που έχουν χρησιμοποιήσει κορτικοστεροειδή για παρατεταμένες χρονικές περιόδους μπορεί να θεωρηθεί ότι είναι σε κίνδυνο επινεφριδιακής ανεπάρκειας για μέχρι και 1 έτος μετά την απόσυρση τους.
8. Συμπέρασμα
Η θεραπεία με γλυκοκορτικοειδή είναι χρήσιμη για την αντιμετώπιση πολλών και ποικίλων νοσημάτων, αλλά συνοδεύεται από σοβαρές ανεπιθύμητες ενέργειες και συμπτώματα όταν γίνεται διακοπή της. Κατά την απόσυρση των γλυκοκορτικοειδών μπορεί να παρατηρηθούν δευτεροπαθής επινεφριδιακή ανεπάρκεια οφειλόμενη στην αρνητική παλίνδρομη δράση των γλυκοκορτικοειδών στον ΥΥΕ άξονα, σύνδρομο απόσυρσης γλυκοκορτικοειδών και υποτροπή της νόσου για την οποία χορηγήθηκαν τα γλυκοκορτικοειδή. Η χρήση των γλυκοκορτικοειδών πρέπει να διακόπτεται βαθμιαία, με σκοπό την παροχή χρόνου στα επινεφρίδια για την επάνοδο της έκκρισης στο φυσιολογικό. Τα συμπτώματα της διακοπής – αδυναμία, κόπωση, ελάττωση της ορέξεως, απώλεια βάρους, ναυτία, έμετος, διάρροια, κοιλιακό άλγος – μπορεί να μιμηθούν ορισμένα άλλα παθολογικά προβλήματα, μερικά από τα οποία μπορεί να είναι επικίνδυνα για τη ζωή. Η βαθμιαία μείωση της δόσης μπορεί να μην προλαμβάνει πλήρως τα συμπτώματα της διακοπής. Η συμπληρωματική χορήγηση των γλυκοκορτικοειδών μπορεί να είναι αναγκαία κατά τη διάρκεια περιόδων stress (όπως η εγχείρηση), ακόμη και ένα έτος μετά τη διακοπή της θεραπείας με γλυκοκορτικοειδή.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Myles AB, Daly J (eds) Corticosteroid and ACTH treatment. Principles and problems. London, Edward Arnold, 1974.
- Axelrod L. Corticosteroid therapy. Principles and practice. In: Becker KL (ed) Endocrinology and metabolism. 2nd ed. JB Lippincot Company, Philadelphia, 1995: 695-706.
- Treadwell BLJ, Savage O, Sever ED et al. Pituitary-adrenal function during corticosteroid therapy. Lancet 1963, 1355-358.
- Landon J, Wynn V, James VHT et al. Adrenal response to infused corticotropin in subjects receiving glucocorticoids. J Clin Endocrinol 1965, 25: 602-611.
- Daly JR, Myles AB, Bacon PA et al. Pituitary-adrenal function during corticosteroid withdrawal in rheumatoid arthritis. Ann Rheum Dis 1967, 26: 18-25.
- Glyn J. The discovery and early use of cortisone. J R Soc Med 1998, 91: 513-517.
- Kountz DS, Clark CL. Safely withdrawing patients from chronic glucocorticoid therapy. Am Fam Physician 1997, 55: 521-525.
- Chakrabarti P, Wong HY, Scantlebury VP et al. Outcome after steroid withdrawal in pediatric renal transplant patients receiving tacrolimus-based immunosuppression. Transplantation 2000, 70: 760-764.
- Hochberg Z, Pacak K, Chrousos GP. Endocrine withdrawal syndromes. Endocr Rev 2003, 24: 523-538.
- Krasner AS. Glucocorticoid-induced adrenal insufficiency. JAMA 1999, 282: 671-676.
- Vale W, Spiess J, Rivier C et al. Characterization of a 41-residue ovine hypothalamic peptide that stimulates secretion of corticotrophin and beta-endorphin. Science 1981, 213: 1394-1397.
- Shibahara S, Morimoto Y, Furutani Y et al. Isolation and sequence analysis of the human corticotrophin-releasing factor precursor gene. Embo J 1983, 2: 775-779.
- DeBoid CR, DeCherney GS, Jackson RV et al. Effect of synthetic ovine corticotrpin-releasing factor: prolonged duration of action and biphasic response of plasma adrenocorticotropin and cortisol. J Clin Endocrinol Metab 1983, 57: 294-298.
- Itoi K, Mouri T, Takahashi Κ et al. Suppression by glucocorticoid of the immunoreactivity of corticotropin-releasing factor and vasopressin in the paraventricular nucleus of rat hypothalamus. Neurosci Lett 1987, 73: 231-236.
- Abou-Samra AB, Can KJ, Aguillera G. Biphasic inhibition of adrenocorticotropin release of corticosterone in cultured anterior pituitary cells. Endocrinology 1986, 119: 972-977.
- Gomez MT, Magiakou MA, Mastorakos G et al. The pituitary corticotroph is not the rate limiting step in the postoperative recovery of the hypothalamic-pituitary-adrenal axis in patients with Cushing syndrome. J Clin Endocrinol Metab 1993, 77: 173-177.
- Keller-Wood ME, Daliman MF. Corticosteroid inhibition of ACTH secretion. Endocr Rev 1984, 5: 1-24.
- Di S, Malcher-Lopes R, Malmos KC et al. Nongenomic glucocorticoid inhibition via endocannabinoid release in the hypothalamus: a fast feedback mechanism. J Neurosci 2003, 23: 4850-4857.
- Gold R, Buttgereit F, Toyka KV. Mechanism of action of glucocorticoid hormones: possible implications for therapy of neuroimmunological disorders. J Neuroimmunol 2001, 2: 1171-1178.
- Chikanza IC, Kozaci DL. Corticosteroid resistance in rheumatoid arthritis: molecular and cellular perspectives. Rheumatology 2004, 43: 1337-1345.
- Buttgereit F, Wheling M, Burmester GR. A new hypothesis of modular glucocorticoid actions. Steroid treatment of rheumatic diseases revisited. Arthritis Rheum 1998, 41: 761-767.
- Barnes PJ, Adcock I. Anti-inflammatory actions of steroids: molecular mechanisms. TPS 1993, 14: 436-441.
- La Rochelle GE, La Rochelle AG, Ratner RE et al. Recovery of the hypothalamic-pituitary-adrenal (ΗΡΑ) axis in patients with rheumatic diseases receiving low-dose prednisone. Am J Med 1993, 95: 258-264.
- Streck WF, Lockwood DH. Pituitary adrenal recovery following short-term suppression with corticosteroids. Ann Intern Med 1979, 66: 910-914.
- Nichols T, Nugent CA,Tyles FH. Diurnal variation in suppression of adrenal function by glucocorticoids. J Clin Endocrinol Metab 1965, 25: 343-349.
- Bynny RL. Withdrawal from corticosteroid therapy. Ν Engl J Med 1976, 295: 30-33.
- Melby JC. Systemic corticosteroid therapy: pharmacologic and endocrinologic considerations. Ann Intern Med 1974, 81: 505-512.
- Hunder GG, Sheps SG, Allen GL et al. Daily and alternate day corticosteroid regimens in treatment of giant cell arteritis: comparison in a prospective study. Ann Intern Med 1975, 82: 613-617.
- Schuetz P, Christ-Crain M, Schild U et ai. Effect of a 14-day course of systemic corticosteroids on the hypothalamic-pituitary-adrenal-axis in patients with acute exacerbation of chronic obstructive pulmonary disease. BMC Pulmonary Medicine 2008, 8: 1, doi: 10.1186/1471 -2466-8-1.
- Meikle AW, Clarke DH, Tyler FH. Cushing’s syndrome from low dosage of dexamethasone. JAMA 1976, 235: 1592-1593.
- Jasani MK, Boyle JA, Dick WC et al. Corticosteroid-induced hypothalamo-pituitary-adrenal axis suppression: prospective study using two regimens of corticosteroid therapy. Ann Rheum Dis 1968, 27: 352-357.
- Schlaghecke R, Kornely E, Santer RT et al. The effect of long-term glucocorticoid therapy on pituitary-adrenal response to exogenous corticotrophin-releasing hormone. Ν Engl J Med 1992, 326: 226-230.
- Henze C, Suter A, Lerch Ε et al. Suppression and recovery of adrenal response after short-term, high-dose glucocorticoid treatment. Lancet 2000, 355: 542-545.
- GrantS, Forsham P, Diraimondo P. Suppression of 17-hydroxy-corticosteroids in plasma and urine by single and divided doses of triamcinolone. Ν Engl J Med 1965, 273: 1115-1118.
- Harter JG, Reddy WJ, Thorn GW. Studies on an intermittent corticosteroid dosage regimen. Ν Engl J Med 1963, 269: 591 -596.
- Ackerman GL, Nolan CM. Adrenocortical responsiveness after alternate day corticosteroid therapy. Ν Engl J Med 1968, 278: 405-409.
- Azarnoff DL. Steroid therapy. WB Saunders Company, Philadelphia, 1975.
- Jacobson ME. The rational of alternate-day corticosteroid therapy. Postgrad Med 1971, 49: 181 -186.
- Axelrod L. Glucocorticoid therapy. Medicine 1976, 55: 39-64.
- Harter JG. Corticosteroids: their physiologic use in allergic disease. NY Sate J Med 1966, 66: 827-841.
- Kelly HW. Potential adverse effects of the inhaled corticosteroids. J All Clin Immunol 2003, 112: 469-478.
- Jasani MK, Boyle JA, Greig WR et al. Corticosteroid adrenal suppression of the hypothalamic-pituitary-adrenal axis: observations of patients on oral corticosteroids for rheumatoid arthritis. Q J Med 1967, 36: 261-276.
- Todd G, Dunlop K, McNaboe J et al. Growth and adrenal suppression in asthmatic children treated with high-dose fluticasone propionate. Lancet 1996, 348: 819-820.
- Todd GRG, Wright D, Ryan M. Acute adrenal Insufficiency in a patient with asthma after changing from fluticasone propionate to budesonide. J All Clin Immunol 1999, 103: 956-957.
- Todd GRG, Acerini CL, Ross-Russell R et al. Survey of adrenal crisis associated with inhaled corticosteroids in the United States. Arch Dis Child 2002, 87: 457-461.
- Mace D. Adrenal suppression and acute adrenal crisis associated with inhaled corticosteroids in children and adults-daily dose appears to be an important factor. World Drug Inform 2005, 16: 12-16.
- LivanouT, Ferriman D, James VHT. Recovery of hypothalamic-pituitary-adrenal function after corticosteroid therapy. Lancet 1967, 2: 856-859.
- Garber AL, Ney RL, Nickolson WE et al. Natural history of pituitary-adrenal recovery following long-term suppression with corticosteroids. J Clin Endocrinol Metab 1985, 25: 11-16.
- Doherty GM, Nieman LK, Cutler GB Jr et al. Time to recovery of the hypothalamic-pituitary-adrenal axis after curative resection of adrenal tumors in patients with Cushing’s syndrome. Surgery 1990, 108: 1085-1090.
- Bhattacharyya A, Kaushal K, Tymms DJ et al. Steroid withdrawal syndrome after successful treatment of Cushing’s syndrome: a reminder. Eur J Endocrinol 2005, 150: 207-210.
- Margolin L, Cope DK, Bakst-Sisser R et al. The steroid withdrawal syndrome: a review of the implications, etiology and treatments. J Clin Endocrinol Metab 2007, 33: 224-228.
- Dixon RB, Christy NP. On the various forms of corticosteroid withdrawal syndrome. An J Med 1980, 88: 224-230.
- Richter B, Neises G, Clar Ch. Glucocorticoid withdrawal schemes in chronic medical disorders. A systematic review. Endocrinol Metab Clin Ν Am 2002, 31: 751-778.
- Papanicolaou DA, Tsigos C, Oldfield EH et al. Acute glucocorticoid deficiency is associated with plasma elevations of interleukin-6: does the latter participate in the symptomatology of the steroid withdrawal syndrome and adrenal insufficiency? J Clin Endocrinol Metab 1996, 81:2303-2306.
- Hopkins RL, Leinung MC. Exogenous Cushing’s syndrome and glucocorticoid withdrawal. Endocrinol Metab Clin Ν Am 2003, 34: 371-384.
- Karachalios GN. Hazards of abrupt withdrawal of drugs. A review. Mater Med Greca 1982, 10: 277-284.
- Kountz DS. An algorithm for corticosteroid withdrawal. Am Fam Phys 1989, 39: 250-254.
- Skene DJ, Arendt J. Human cirdacian rhythms: physiological and therapeutic relevance of light and melatonin. Ann Clin Biochem 2006, 43: 344-353.
- Heifer EL, Rose LI. Corticosteroids and adrenal suppression. Characteristics and avoiding the problem. Drugs 1989, 38: 838-845.
- Alves C, Robazzi TCV, Mendonca M. Withdrawal from glucocorticosteroid therapy: clinical practice recommendations. J Pediatr (Rio J) 2008, 84: 192-202.
- Oelkers W. Adrenal insufficiency. Ν Engl J Med 2006, 82: 197-203.
- Iliopoulou A, Abbas A, Murray R. How to manage of glucocorticoid therapy. Prescriber 2013; 11: 23-29.










Άφησε σχόλιο