Περίληψη
Ανασκοπείται η σημασία των παραγόντων οι οποίοι συμβάλλουν στην εμφάνιση των βλαπτικών επιδράσεων των αντιμικροβιακών παραγόντων. Γενικότερα, λάθη στην θεραπεία, εκλογή των αντιβιοτικών, δόσεως, οδού χορηγήσεως, διάρκεια της θεραπείας και επιπρόσθετων θεραπευτικών μέτρων ευθύνονται για ορισμένες από τις μη επιθυμητές ενέργειες από τα αντιμικροβιακά φάρμακα. Οι παράγοντες αυτοί μπορεί να αποτραπούν από την θεώρηση της φαρμακολογίας των αντιβιοτικών, ιδιαιτέρως των ανεπιθύμητων επιδράσεων και στις μεταβλητότητες, όπως η ηλικία, υποκείμενη νόσος ή ιστορικό υπερευαισθησίας στο φάρμακο, οι οποίες μπορεί να προάγουν τις επικίνδυνες επιδράσεις των φαρμάκων.
The Real and Present Danger of Antibiotics
Abstract
Factors rendering an antimicrobial agent harmful to patients are reviewed. In general, errors in therapy, choice of agent, dosage, route of administration, duration of therapy and employment of adjunctive therapeutic measures account for some of the ill effects of antimicrobial drugs. Such errors can be avoided by a consideration of an antibiotic’s pharmacology, its particular adverse effects and the volatilities such as age, underlying disease or history of hypersensitivity to the drug that may potentiate the harmful effects of the drug.
Εισαγωγή
Τα θεραπευτικά οφέλη των αντιμικροβιακών παραγόντων έχουν εγκωμιασθεί πέραν των περιορισμών που μπορεί να δικαιολογηθούν από την περιττή επανάληψη. Η κλινική τους αποτελεσματικότητα είναι αδιαφιλονίκητη, η δε ασφάλειά των, όταν χρησιμοποιούνται καταλλήλως, είναι ασύγκριτη. Ατυχώς, όμως, τα αντιμικροβιακά φάρμακα δεν χρησιμοποιούνται πάντοτε καταλλήλως και παρατηρούνται ανεπιθύμητες επιδράσεις. Η κατάχρηση και οι ανεπιθύμητες αντιδράσεις δημιουργούν κινδύνους επί των ασθενών που λαμβάνουν τα εν λόγω φάρμακα. Η ραγδαία ανάπτυξη του αριθμού των διατιθέμενων παραγόντων και το ευρύ φάσμα τοξικότητας πρέπει να λαμβάνονται υπόψιν κατά την χρήση τους προκειμένου να μην μεγεθύνονται οι κίνδυνοι.
Ο σκοπός της παρούσης εργασίας αναφέρεται στην αξιολόγηση των κινδύνων που συνοδεύουν την χορήγηση των αντιμικροβιακών φαρμάκων
- Κίνδυνοι Προκαλούμενοι από την Κατάχρηση των Αντιμικροβιακών Φαρμάκων
Η κατάχρηση των αντιμικροβιακών φαρμάκων δημιουργεί σημαντικό αριθμό κινδύνων όπως αναλύονται κατωτέρω.
Η ακατάλληλη χρησιμοποίηση των αντιμικροβιακών φαρμάκων οικειοποιείται διάφορες μορφές1-3:
- Η χρήση του αντιβιοτικού για την θεραπεία νόσου μη ανταποκρινόμενης σε αυτό.
- Εκλογή του μη κατάλληλου φαρμάκου.
- Μη κατάλληλη οδός χορηγήσεως ή μη ορθή δόση και
- Αποτυχία για ταχεία ανταπόκριση στην αρχική θεραπεία ή διατήρηση της θεραπείας για επαρκή χρονική περίοδο.
Ατυχώς τα αντιμικροβιακά φάρμακα αναγράφονται για την θεραπεία ιογενών λοιμώξεων, όπως είναι η γρίππη, παρωτίτις, ιλαρά, λοιμώδης μονοπυρήνωση, ιογενής γαστρεντερίτις και λοιμώξεις του ανώτερου αναπνευστικού συστήματος, αλλά αυτά δεν έχουν αξία για αυτά τα νοσήματα. Η χρήση τους σε αυτά τα νοσήματα δημιουργεί προβλήματα στον ασθενή: μη απαραίτητη δαπάνη για ανενεργές φάρμακο, κίνδυνο για ανεπιθύμητες αντιδράσεις και πιθανώς επιλοίμωξη.
Τα αντιμικροβιακά φάρμακα χρησιμοποιούνται πάρα πολύ συχνά στους ασθενείς χωρίς να υπάρχει ένδειξη λοιμώξεως, όπως για την προφύλαξη εναντίον της λοιμώξεως4. Ένα απλό παράδειγμα αποτελεί το γεγονός της εν είδη ρουτίνας χορηγήσεως ευρέος φάσματος αντιβιοτικού στα δύο τρίτα, περίπου, των ασθενών χειρουργικού τμήματος μετεγχειρητικώς. Εξαιρέσει ειδικών καταστάσεων, η προφυλακτική χρήση των αντιμικροβιακών φαρμάκων δεν προλαμβάνει την λοίμωξη, αλλά μάλλον προάγει την ανάπτυξη σοβαρής μυκητιασικής ή βακτηριακής λοιμώξεως. Τα αντιβιοτικά μπορεί να διαταράξουν των φυσιολογική βακτηριακή χλωρίδα των ασθενών, διευκολύνοντας την ιστική εισβολή από διάφορα παθογόνα όπως Candida, Pseudomonas, Serratia και Clostridium difficile. Οι μικροοργανισμοί που προκαλούν λοίμωξη υπό αυτές τις συνθήκες συνήθως είναι ανθεκτικοί στα αντιβιοτικά και η εκρίζωσή τους μπορεί να απαιτεί την χρήση φαρμάκων που είναι ακόμη πλέον τοξικά5.
Η εφαρμογή της χημειοπροφύλαξης έχει οριστική θέση σε ολίγες μόνο περιπτώσεις. Η αποτυχία της χρήσεως των αντιμικροβιακών φαρμάκων στις εν λόγω περιπτώσεις (βλέπε κατωτέρω) αποτελεί οδυνηρά εμπειρία για τον ασθενή, καθόσον γίνεται χωρίς διάκριση η χρήση αυτών για καταστάσεις που αυτά είναι αποτελεσματικά6.
- Προφύλαξη στην χειρουργική7. Η προφύλαξη με αντιβιοτικά ορίζεται ως η επίτευξη μεγίστων συγκεντρώσεων του αντιβιοτικού στον ορό/ιστό κατά τον χρόνο της αρχικής χειρουργικής τομής και η διατήρηση καθ’ όλη την “ευπαθή περίοδο” της επεμβάσεως (π.χ. χρόνος μεταξύ τομής του δέρματος και συγκλείσεως του δέρματος). Εάν η προφύλαξη χορηγηθεί πολύ πρωίμως, τα επίπεδα του αντιβιοτικού θα είναι υποθεραπευτικά/μη υπάρχοντα όταν η προστασία είναι αναγκαία. Η κατάλληλη προεγχειρητική προφύλαξη είναι υποχρεωτική, αφού όταν τα αντιβιοτικά χορηγηθούν μετά τη σύγκλειση του δέρματος είναι απίθανο να είναι αποτελεσματικά. Όταν δεν υπάρχει λοίμωξη προ της εγχειρήσεως, συνιστάται η προφύλαξη με την χορήγηση μιας απλής δόσεως. Όταν η λοίμωξη είναι παρούσα πιθανώς προ της εγχειρήσεως (“ρυπαρή” εγχείρηση, π.χ. διάτρηση του κόλου, αποκατάσταση ανοικτού κατάγματος), τα αντιβιοτικά χορηγούνται για >1 ημέρα και αντιπροσωπεύουν πρώιμη θεραπεία, αλλά δεν είναι προφύλαξη. Για την χειρουργική προφύλαξη συνήθως χορηγούνται οι παρεντερικές κεφαλοσπορίνες και χορηγούνται κανονικά ως bolus ένεση/ ταχεία ενδοφλέβιο έγχυση 15-60 λεπτών προ της επεμβάσεως. Η προφύλαξη με την βανκομυκίνη ή γενταμυκίνη χορηγείται ως βραδεία έγχυση για χρονικό διάστημα πλέον της 1-2 ωρών, της ενάρξεως γενομένης 1-2 ώρες προ της εγχειρήσεως.
- Προφύλαξη μετά την έκθεση στον λοιμογόνο παράγοντα: Ορισμένες λοιμώξεις μπορεί να προληφθούν δια της εφαρμογής προφυλάξεως μετά την έκθεση. Για το μέγιστο της επιτυχίας, η προφύλαξη μετά την έκθεση θα πρέπει να χορηγηθεί εντός 24 ωρών από της εκθέσεως, καθ’όσον η αποτελεσματικότητα της προφύλαξης >24 ώρες μετά την έκθεση ελαττώνεται ταχέως στις περισσότερες περιπτώσεις. Η προφύλαξη μετά την έκθεση διαφυλάσσεται για τα άτομα εκείνα τα οποία είχαν στενή επαφή πρόσωπο με πρόσωπο με το μολυνθέν άτομο. Η συμπτωματική επαφή δεν δικαιολογεί την προφύλαξη. Τέτοιες καταστάσεις είναι η βακτηριακή μηνιγγίτις (Neisseriae meningitides, Haemophilus influenzae), γρίππη, κοκκύτης, διφθερίτις, φυματίωση, γονόρροια, σύφιλις, μαλακό έλκος, ανεμευλογιά, ηπατίτις Β, ηπατίτις Α, νόσος του Lyme, λύσσα, πανώλη, άνθρακας, ευλογιά και πυρετός των Βραχωδών ορέων8.
- Ενδοκαρδίτις:Η προφύλαξη από την ενδοκαρδίτιδα είναι σχεδιασμένη για την πρόληψη των λοιμώξεων στην φυσική/προσθετική βαλβίδα δια της πρόληψης της βακτηριαιμίας οφειλομένης σε καρδιακά παθογόνα και η οποία σχετίζεται με κάποιου είδους παρέμβαση. Πράγματι, για παρεμβάσεις άνωθεν της οσφύος, σύνηθες παθογόνο είναι ο εντερόκοκκος. Εάν η βακτηριαιμία που σχετίζεται με την παρέμβαση είναι ασυμπτωματική και διαρκεί ολιγότερο των 15 λεπτών, τότε η χορήγηση μιας απλής δόσης του αντιβιοτικού προ της παρεμβάσεως παρέχει αποτελεσματική προφύλαξη. Η παρεντερική χορήγηση του αντιβιοτικού είναι η προτιμώμενη μέθοδος προφυλάξεως για τους ασθενείς με προηγούμενη ενδοκαρδίτιδα ή προσθετικές καρδιακές βαλβίδες. Τα διάφορα σχήματα ποικίλλουν μεταξύ των ειδικών και κανένα σχήμα δεν είναι πλήρως προστατευτικό9.
- Προφύλαξη των ταξιδιωτών: Οι ταξιδιώτες μπορεί να εμφανίσουν λοιμώδη νόσο μετά από λήψη ύδατος από μολυσμένα κόπρανα (τροφή, σωματικές εκκρίσεις και επαφή με ζώα). Σε αυτούς τους ασθενείς συνιστάται η εφαρμογή των οδηγιών ταξιδίων και σε ορισμένες περιπτώσεις η εφαρμογή ειδικών προγραμμάτων προφυλάξεως των ταξιδίων10.
- Χρόνια παθολογική προφύλαξη/καταστολή: Ορισμένες λοιμώξεις έχουν την τάση να υποτροπιάζουν και μπορεί οι ασθενείς να ωφεληθούν από την εφαρμογή διαλειπούσης ή χρονίας κατασταλτικής θεραπείας. Ο σκοπός της κατασταλτικής θεραπείας είναι η ελαχιστοποίηση της συχνότητας / βαρύτητας των υποτροπιάζοντων επεισοδίων11.
2. Εσφαλμένη Εκλογή Αντιμικροβιακού Φαρμάκου
Άπαξ ο ιατρός αποφασίσει ότι ο ασθενής έχει λοίμωξη ευαίσθητη στα αντιμικροβιακά φάρμακα, αυτός πρέπει να αποφασίσει για την εκλογή του κατάλληλου φαρμάκου. Η λήψη των κατάλληλων δειγμάτων για καλλιέργεια και προσδιορισμό της ευαισθησίας στα αντιβιοτικά του (των) ανακαλυφθέντος (-ων) μικροοργανισμού (-ων) είναι επιθυμητή και συχνά απαραίτητη, επειδή τα αποτελέσματα μπορεί να παράσχουν την απαραίτητη καθοδήγηση για την αρχική εκλογή και τις μεταγενέστερες μεταβολές της φαρμακευτικής θεραπείας12. Η αποτυχία στην επιλογή των απαιτούμενων τεχνικών μπορεί να παρεμποδίσει την απομόνωση του αιτιολογικού μικροοργανισμού και ως εκ τούτου να παραπλανήσει τον ιατρό όσον αφορά την ακριβή φύση της νόσου και να οδηγήσει σε λανθασμένη εκλογή της φαρμακευτικής θεραπείας. Για παράδειγμα, η απομόνωση κλωστηριδίων ή βακτηριοειδικών μικροοργανισμών σε ορισμένες αναερόβιες καταστάσεις επειδή η αποτυχία ανακάλυψης και πιστοποίησης των εν λόγω βακτηρίων όταν προκαλούν νόσο μπορεί να έχει δυσάρεστες επιπτώσεις στον ασθενή.
Η εκλογή του κατάλληλου αντιμικροβιακού παράγοντα μπορεί να είναι ιδιαιτέρως ενοχλητική για τον ιατρό σε ορισμένες ειδικές καταστάσεις. Ο ασθενής που αναπτύσσει εκδηλώσεις βαρείας λοιμώξεως κατά την διάρκεια παραμονής στο νοσοκομείο αντιπροσωπεύει μια από τις εν λόγω καταστάσεις. Η εξοικείωση με την ανακάλυψη των μικροοργανισμών οι οποίοι είναι πολύ συχνοί σε ασθενείς με νοσοκομειακές λοιμώξεις και η ευαισθησία στα αντιβιοτικά μπορεί να διευκολύνει την αρχική επιλογή του φαρμάκου το οποίο είναι πολύ πιθανό να είναι αποτελεσματικό στην θεραπεία. Η επιλογή του αντιμικροβιακού φαρμάκου για την αντιμετώπιση ασθενούς που έχει την εμπειρία αντιδράσεως στο φάρμακο πρώτης εκλογής, π.χ. η επιλογή του φαρμάκου για τον ασθενή ευαίσθητο στην πενικιλλίνη που έχει εντεροκοκκική ενδοκαρδίτιδα, επίσης αντιπροσωπεύει ένα δύσκολο πρόβλημα. Η ενημέρωση όσον αφορά τους εναλλακτικούς παράγοντες οι οποίοι μπορεί να χρησιμοποιηθούν με ασφάλεια και αποτελεσματικότητα είναι ουσιώδης13.
Η άλογη προτίμηση στην χρήση φαρμάκου όταν αυτό σαφώς ενδείκνυται, όπως η αποφυγή χρήσεως της πενικιλλίνης στην θεραπεία της στρεπτοκοκκικής φαρυγγίτιδας επειδή υφίσταται ο φόβος αναφυλακτικής αντιδράσεως, μπορεί να υποβάλλει τον ασθενή στην ανάπτυξη επιπλοκών, όπως είναι ο ρευματικός πυρετός.
Η ταυτόχρονη χρήση δύο ή περισσοτέρων αντιβιοτικών (θεραπεία συνδυασμού) μπορεί να έχει ως αποτέλεσμα τον ανταγωνισμό ή επιπρόσθετη τοξικότητα. Ορισμένοι, όμως, φαρμακευτικοί συνδυασμοί είναι γνωστόν ότι σαφώς ενδείκνυνται και όταν δεν εφαρμοστούν όταν αυτό είναι αναγκαίο, τότε το αποτέλεσμα μπορεί να είναι δυσάρεστο για τον ασθενή. Εδώ, κρίνουμε σκόπιμο να αναφέρουμε τις ενδείξεις εφαρμογής της αντιμικροβιακής θεραπείας σε συνδυασμό και οι οποίες είναι14:
- Πολυμικροβιακές (μεικτές) λοιμώξεις, όπως περιτονίτιδα, εγκαύματα, βρογχειεκτασία, κ.α.
- Έναρξη θεραπείας σοβαρών λοιμώξεων, όπως σηψαιμία, μηνιγγίτιδα, ουδετεροπενικοί ασθενείς.
- Για την επίτευξη συνεργικού αποτελέσματος σε λοιμώξεις που οφείλονται σε ανθεκτικά ή σχετικώς ανθεκτικά μικρόβια, όπως ενδοκαρδίτιδα από εντερόκοκκο, σοβαρές λοιμώξεις από Pseudomonas aeruginosa, κ.α.
- Για την ελάττωση της τοξικότητας και
- Για πρόληψη αναπτύξεως ανθεκτικών στελεχών, όπως στην θεραπεία της φυματιώσεως.
3. Ακατάλληλη Οδός Χορηγήσεως
Είναι γνωστόν ότι ορισμένα αντιβιοτικά χορηγούμενα από το στόμα, όπως οι αμινογλυκοσίδες και η κολιστίνη, δεν απορροφώνται και ως εκ τούτου δεν θα πρέπει να χορηγούνται μέσω της στοματικής οδού για την θεραπεία των συστηματικών λοιμώξεων. Επίσης, η πενικιλλίνη G και ορισμένες ημισυνθετικές πενικιλλίνες (π.χ. μεθικιλλίνη) δεν πρέπει να χορηγούνται από το στόμα επειδή καταστρέφονται από το γαστρικό υγρό. Ο γαστρεντερικός ερεθισμός που προκαλείται από τις τετρακυκλίνες μπορεί να εξουδετερωθεί με την χορήγηση γάλακτος ή αντιόξινων, αλλά οι τετρακυκλίνες συνδέονται με το ασβέστιο, αργίλιο ή μαγνήσιο αυτών των υλικών και η εν λόγω σύνδεση αναστέλλει την απορόφηση15.
Η τοπική εφαρμογή της πενικιλλίνης και σουλφοναμιδών αυξάνει τον κίνδυνο της δερματικής ευαισθητοποιήσεως.
4. Μη Ορθή Δόση και Διάρκεια της Θεραπείας
Είναι γνωστόν ότι η εκσεσημασμένη δόση των αμινογλυκοσιδών μπορεί να προκαλέσει βλάβη στους νεφρούς και ωτοτοξική βλάβη (αιθουσαία ή ακουστική). Γενικότερα, οι μη επαρκείς (ορθές) δόσεις των αντιμικροβιακών φαρμάκων μπορεί μεν να καταστέλλουν τις εκδηλώσεις της λοιμώξεως αλλά προκαλούν τις επόμενες υποτροπές της νόσου15.
Η κατάλληλη δόση του αντιβιοτικού προσδιορίζεται με βάση τα επιτυγχανόμενα επίπεδα στο αίμα ή τα επίπεδα στα σωματικά υγρά και την in vitro ευαισθησία των λοιμωδών μικροοργανισμών. Ορισμένα βακτήρια δεν εμφανίζουν (αν και ορισμένα μπορεί) επίκτητη αντίσταση στο αντιβιοτικό κατά την διάρκεια της θεραπείας της λοιμώξεως. Η εξοικείωση με τις διαφορές των χαρακτηριστικών των μικροοργανισμών είναι σημαντική στην θεραπεία οποιασδήποτε λοιμώξεως και η μη εξοικείωση με αυτές μπορεί να έχει ως αποτέλεσμα την μη κατάλληλη θεραπεία και ακόμη τον κίνδυνο για τον ασθενή1-4.
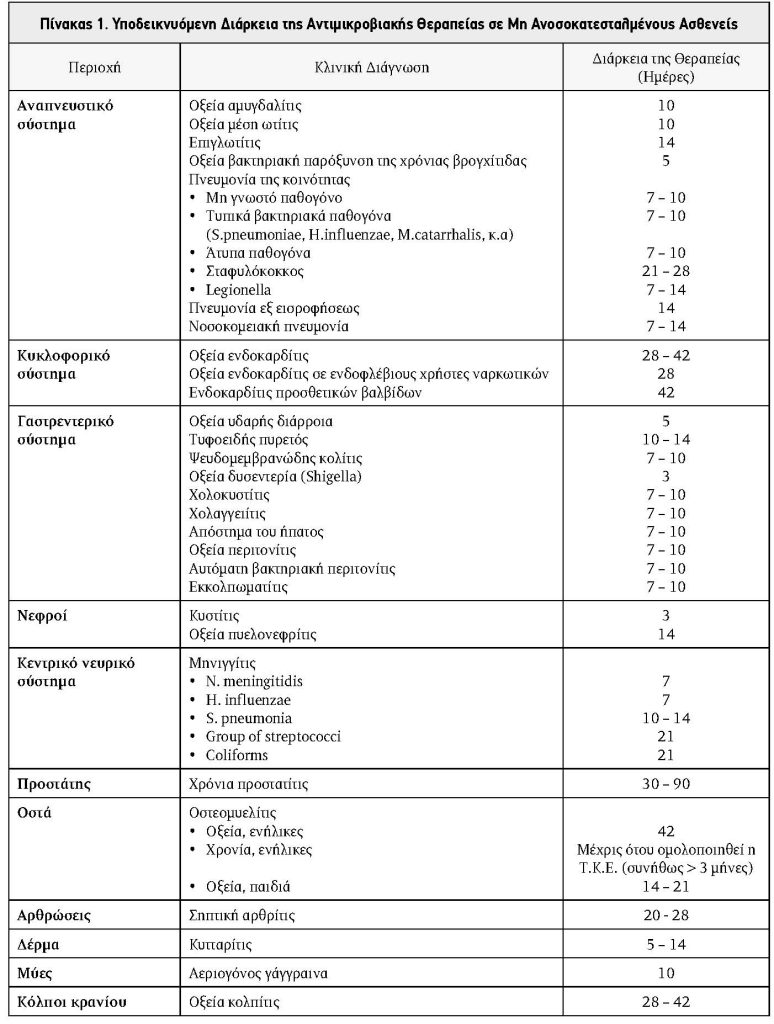
Η διάρκεια της θεραπείας της λοιμώξεως έχει καθοριστεί σε σημαντικό βαθμό από την μακρά κλινική εμπειρία. Πάντως, δεν υπάρχουν γενικώς κατάλληλοι κανόνες και αποφάσεις σχετικά με το μήκος του απαιτούμενου χρόνου για την θεραπεία του ασθενούς. Στον Πίνακα 1 αναφέρεται η συνιστώμενη διάρκεια της αντιμικροβιακής θεραπείας ορισμένων λοιμώξεων σε μη ανοσοκατεσταλμένους ασθενείς.
5. Παράλειψη της Συμπληρωματικής Θεραπείας
Για την επιτυχή απόδοση της αντιμικροβιακής χημειοθεραπείας προκειμένου να επιτευχθεί η ίαση της λοιμώξεως χρειάζεται η χειρουργική παρέμβαση ή αφαίρεση ξένου σώματος που είναι επιβλαβές. Τα σπλαχνικά αποστήματα δεν υποχωρούν κανονικά μόνο με την εφαρμογή της αντιβιοτικής θεραπείας. Η χειρουργική παροχέτευση του αποστήματος είναι πάντοτε απαραίτητη ως υποστηρικτική της αντιμικροβιακής θεραπείας. Παρομοίως, τα αντιβιοτικά δεν δύνανται από μόνα τους να θεραπεύσουν τις ουρολοιμώξεις σε ασθενείς με μόνιμους ουροκαθετήρες. Ορισμένες λοιμώξεις δεν ανταποκρίνονται στην θεραπεία μέχρις ότου αφαιρεθούν τα ξένα σώματα1-3.
6. Ανεπιθύμητες Ενέργειες των Αντιβιοτικών
Οι ανεπιθύμητες ενέργειες των αντιμικροβιακών φαρμάκων παρατηρούνται κατά τον αυτό τρόπο όπως εκείνες που παρατηρούνται με την χρήση άλλων φαρμάκων. Οι εν λόγω αντιδράσεις μπορεί να προκληθούν από τα φάρμακα μέσω των φαρμακολογικών δράσεων ή αλλεργικών μηχανισμών. Γενικότερα, οι κίνδυνοι που προέρχονται από τις τοξικές επιδράσεις μπορεί να ελαχιστοποιηθούν δια της παροχής της καταλλήλου προσοχής στους παράγοντες εκείνους οι οποίοι διαταράσσουν τον μεταβολισμό του φαρμάκου χορηγώντας την κατάλληλη και όχι εκσεσημασμένη δόση και δια της αναγνωρίσεως των αλληλεπιδράσεων μεταξύ των φαρμάκων που μπορεί να προκαλέσουν επιβλαβείς επιδράσεις και οι οποίες δεν προκαλούνται από το φάρμακο μόνο17.
Οι αλλεργικές αντιδράσεις είναι δύσκολο να προληφθούν. Αυτές προκαλούνται από όλα τα αντιβιοτικά, αλλά τα πλέον συχνά είναι οι πενικιλλίνες και γενικότερα οι βήτα-λακτάμες. Το αρνητικό ιστορικό της προηγούμενης υπερευαισθησίας στο φάρμακο είναι αναγκαία προϋπόθεση για την χορήγηση και η μόνη μέθοδος που επιτρέπει την ελαχιστοποίηση του κινδύνου από τις εν λόγω αντιδράσεις.
Η αδυναμία της αναγνωρίσεως των ανεπιθύμητων επιδράσεων του αντιβιοτικού μπορεί να έχει ως αποτέλεσμα σοβαρές συνέπειες. Για παράδειγμα, φαρμακευτικός πυρετός μπορεί να παρατηρηθεί σε ασθενείς που λαμβάνουν οιονδήποτε αντιμικροβιακό παράγοντα, αλλά πυρετός σπανίως είναι αποτέλεσμα της χορηγήσεως τετρακυκλίνης. Ο φαρμακευτικός πυρετός μιμείται την εξέλιξη ή παράταση της λοίμωξης με συνέπεια να προκαλείται η συνέχιση της θεραπείας με το φάρμακο. Ο πυρετός που εμφανίζεται εντός ολίγων ωρών μέχρι δέκα ημέρες μετά την έναρξη της θεραπείας, είναι συνεχής ή διαλείπων και συνήθως παρατείνεται μέχρι 24 έως 48 ώρες μετά την διακοπή του φαρμάκου. Οι εμπύρετες αντιδράσεις στα αντιβιοτικά μπορεί να είναι προάγγελοι εμφανίσεως πλέον καταστροφικού συμβάντος, όπως είναι η απολεπιστική δερματίτις, αγγειίτιδα ή αναφυλαξία. Όθεν, η αναγνώριση του φαρμάκου ως αίτιο του πυρετού είναι σημαντική.
Παράγοντες Επηρεάζοντες την Ασφάλεια των Αντιμικροβιακών Φαρμάκων:
Η φαρμακολογική επίδραση των φαρμάκων επηρεάζεται από διάφορους συγκεκριμένους παράγοντες που επιδρούν στην επίπτωση των ανεπιθύμητων αντιδράσεων και θεραπευτικών αποτελεσμάτων. Η ελαττωμένη νεφρική λειτουργία αυξάνει την πιθανότητα της νεφροτοξικότητας και ωτοτοξικότητας από τις αμινογλυκοσίδες. Η ανωριμότητα του συστήματος της γλυκουρονικής τρανσφεράσης του ήπατος στα νεογνά ή πρόωρα νεογνά παρακωλύει την σύνδεση με την χλωραμφενικόλη με συνέπεια να προκαλείται εκσεσημασμένη συσσώρευση του φαρμάκου στο πλάσμα και προδιαθέτει στην ανάπτυξη του αποκαλούμενου “φαιού συνδρόμου”, το οποίο χαρακτηρίζεται από διάταση της κοιλίας, έμετο, ανώμαλες, ταχείες αναπνοές, υποθερμία, χαλαρότητα, τεφρώδες φαιό χρώμα και συνήθως θάνατο. Τα βασικά γάγγλια στο νεογνό είναι υψηλώς ευαίσθητα στην χολερυθρίνη και η σουλφισοξαζόλη χορηγούμενη στα ικτερικά νεογνά μπορεί να εκτοπίσει την χολερυθρίνη από τις περιοχές συνδέσεως της λευκωματίνης προκαλόντας πυρηνικό ίκτερο. Επιπλέον, τα παιδιά ηλικίας μικροτέρας των δύο ετών είναι ευαίσθητα στον αποχρωματισμό των οδόντων, υποπλασία της αδαμαντίνης και ανωμαλίες της αυξήσεως του σκελετού από τις τετρακυκλίνες.
Στην ανάπτυξη των ανεπιθύμητων φαρμακευτικών αντιδράσεων προδιαθέτουν γενετικοί παράγοντες. Άτομα με ανεπάρκεια της γλυκοζο-6-φωσφατάσης είναι επιρρεπή σε αιμολυτική κρίση όταν χορηγηθούν σουλφοναμίδες, χλωραμφενικόλη ή δαπσόνη. Άτομα που χαρακτηρίζονται ως βραδείς ακετυλιωτές της ισονιαζίδης μπορεί να αναπτύξουν σύνδρομο συστηματικού ερυθηματώδους λύκου ή περιφερική νευροπάθεια.
Οι ασθενείς με ατοπική νόσο αναπτύσσουν αλλεργικές αντιδράσεις στην πενικιλλίνη και τα συνθετικά της ανάλογα (αντιβιοτικά της βήτα-λακτάμης) συχνότερα απ’ ότι τα φυσιολογικά άτομα. Παρομοίως, άτομα με απλή αλλεργική φαρμακευτική αντίδραση είναι εκτεθειμένα δέκα φορές περισσότερο σε αυξημένο κίνδυνο αναπτύξεως δεύτερης αλλεργικής αντιδράσεως από το μη σχετιζόμενο χημικώς φαρμακευτικό παρασκεύασμα. Η αμπικιλλίνη προκαλεί εξάνθημα σε όλους σχεδόν τους ασθενείς με λοιμώδη μονοπυρήνωση.
Ορισμένες διαταραχές του κεντρικού νευρικού συστήματος μπορεί να προδιαθέσουν στην ανάπτυξη σπασμών όταν στον ασθενή χορηγηθούν μεγάλες δόσεις πενικιλλίνης ημερησίως (40-80 εκατομμύρια μονάδες). Οι αμινογλυκοσίδες και η κολιστίνη μπορεί να προκαλέσουν αναπνευστική ανακοπή σε ασθενείς με μυασθένεια3.
Η χορήγηση τετρακυκλίνης ενδοφλεβίως σε δόση μεγαλύτερη των 2g ημερησίως στις έγκυες γυναίκες προκαλεί ηπατική βλάβη. Οι σουλφοναμίδες και ισονιαζίδη προκαλούν συγγενείς ανωμαλίες στα νεογνά όταν χορηγηθούν κατά την κύηση.
Η νεφρική ανεπάρκεια σε ασθενείς που λαμβάνουν φάρμακα απεκκρινόμενα από τους νεφρούς, όπως οι αμινογλυκοσίδες, ορισμένες κεφαλοσπορίνες, πολυμυξίνες κ.α. μπορεί να προκαλέσει την συσσώρευση τοξικών ποσοτήτων του φαρμάκου. Αυτό μπορεί να έχει ως συνέπεια την περαιτέρω επιδείνωση της νεφρικής λειτουργίας ή συστηματικής νεφρικής τοξικότητας. Η αρχική δόση και το μέγεθος και η συχνότητα της χορηγήσεως των επόμενων δόσεων που είναι απαραίτητες για την θεραπεία της λοιμώξεως θα πρέπει να υπολογίζονται με βάση την κάθαρση της κρεατινίνης του ασθενούς και την μάζα σώματος. Τούτο αυτό πρέπει να γίνεται και σε ασθενείς που υποβάλλονται σε αιμοδιάλυση ή περιτοναϊκή διάλυση.
Η ηπατική ανεπάρκεια μπορεί να προκαλέσει συσσώρευση ορισμένων αντιβιοτικών, όπως τετρακυκλίνες, μακρολίδες, λινκομυκίνη, γεγονός που προδιαθέτει στις τοξικές επιδράσεις των εν λόγω φαρμάκων. Η χρήση αυτών θα πρέπει να προσαρμόζεται σε ασθενείς με κίρρωση του ήπατος και γενικότερα ηπατική ανεπάρκεια.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Baddour L, Gorbach SL (eds). Therapy of Infectious Diseases. Philadelphia, Pensylvania, 2003.
- Gorbach SL, Bartlett JG, Blacklow NR (eds). Infectious Diseases. Third Edition. Philadelphia: Lippincott, Williams & Wilkins, 2004.
- Mandell GL. Bennett JE, Dolin R (eds). Principles and Practice of Infectious Diseases. Seventh Edition. Philadelphia, Pa: Churcill Livingstone Elsevier, 2010.
- Cuncha BA. Antibiotic Essentials. Ninth Edittion. Boston: Physicians’ Press, 2010.
- Γιαμαρέλλου Ε και Συνεργάτες. Λοιμώξεις και Αντιμικροβιακά Χημειοθεραπεία. Αθήνα: Εκδόσεις Π.Χ. Πασχαλίδης, 2009.
- Gilbert DN, Moelering RC Jr, Eliopoulos GM, Chambers HF, Saag MS. The Sanford Guide to Antimicrobial Therapy 2011.
- Anonymous. Clinical Practice guidelines for anticrobial prophylaxis in surgery. ASHP Therapeutic guidelines 2013:582-667.
- Armstrong D, Cohen J (eds). Infectious Diseases London: Mosby, 1999.
- Duval , Leport C. Prophylaxis of infective endocarditis: current tendencies. Lancet Infect Dis 2008:225-228.
- Basnyab B, Ericsson CD. Travel Medicine. In:Auerbach PS. Wilderness Medicine, 5th Edition. Philadelphia, PA, Mosby Elsevier. 2011: Chapters 84, 85.
- Enzler MJ, Berbari E, Osmon DR. Antimicrobial prophylaxis in adults. Mayo Clin Proc 2011; 86: 686-701.
- Davex PG, Marwick C. Appropriate and inappropriate antimicrobial therapy. Clin Microbiol Infect 2008; 14(Suppl 3): 15-21.
- Cosgrove SeE, Avdic E, Dzintars K (eds). Antibiotic Guidelines 2014-2015. Publisher: John Hopkins Medicine.
- Tamma PD, Cosgrove SE, Maragakis LL. Combination therapy treatment of infections with gram-negative bacteria. Clin Microbiol Rev 2012; 25: 450-470.
- Kollet MH. Inadequate antimicrobial treatment: An important determinant of outcome for hospitalized patients. Clin Infect Dis 2000; 31 (Suppl4): S131-S138.
- Cunha BA. Antimicrobial side-effects. Med Clin North Am 2001; 85: 149-185.
- Καραχάλιος ΓΝ, Γεωργιόπουλος ΑΝ. Τα αντιβιοτικά στην Κύηση και Γαλουχία.
- Brier ME, Aronoff GR (eds). Drug Prescribing in Renal Failure. 5th Edition. 2007.
- Amarapurkar DN. Prescribing Medications in Patients with Decompensated Liver Cirrhosis. Inf J Hepatol 2011;










Άφησε σχόλιο