Εισαγωγή
Το άσθμα είναι μία ετερογενής νόσος που συνήθως χαρακτηρίζεται από χρόνια φλεγμονή των αεραγωγών. Ορίζεται από το ιστορικό των συμπτωμάτων του αναπνευστικού συστήματος, όπως συριγμός, δύσπνοια, θωρακική δυσφορία και βήχας που ποικίλουν ως προς το χρόνο και τη βαρύτητα σε συνδυασμό με μεταβαλλόμενο περιορισμό της εκπνευστικής ροής του αέρα.
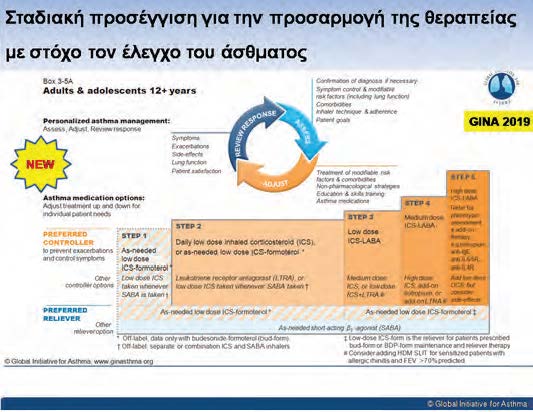
Τα τελευταία χρόνια έγινε κατανοητό ότι η βαρύτητα και ο έλεγχος του άσθματος είνα αλληλένδετες έννοιες που εκφράζουν όμως διαφορετικά πράγματα. Η βαρύτητα είναι χαρακτηριστικό της νόσου και ο ρόλος των ιατρών είναι περιορισμένος. Αντίθετα ο έλεγχος αφορά την αποτελεσματικότητα της θεραπείας και ο ρόλος του θεράποντος ιατρού είναι σημαντικός. Για αυτό ακριβώς το λόγο, ακολουθείται πλέον η σταδιακή προσέγγιση σε 5 βήματα για την προσαρμογή της θεραπείας με στόχο τον έλεγχο του άσθματος (Παγκόσμια Πρωτοβουλία για το Άσθμα-Global Initiative for Asthma, GINA). Το επίπεδο ελέγχου του άσθματος είναι ευθέως ανάλογο με τον κίνδυνο παρόξυνσης της νόσου.
Παροξύνσεις
Οι παροξύνσειςτου άσθματος είναι επεισόδια που χαρακτηρίζονται από προοδευτική επιδείνωση των συμπτωμάτων (συριγμός, δύσπνοια, θωρακική δυσφορία και βήχας) και από προοδευτική μείωση της αναπνευστικής λειτουργίας και παρουσιάζονται ως μία αλλαγή από τη συνήθη κατάσταση του ασθενή που απαιτεί αλλαγή στη θεραπεία. Μπορούν να παρουσιαστούν σε ασθενή που φέρει τη διάγνωση του άσθματος, ή σπανιότερα ως η πρώτη εκδήλωση της νόσου. Παρουσιάζονται ως απάντηση σε ένα εξωτερικό ερέθισμα (π.χ. ιογενής λοίμωξη, μόλυνση) ή/και σε ασθενείς με κακή συμμόρφωση στη θεραπεία συντήρησης. Ένα υποσύνολο ασθενών παρουσιάζει περισσότερο οξείες παροξύνσεις χωρίς έκθεση σε γνωστούς παράγοντες κινδύνου.
Σοβαρές παροξύνσεις μπορούν να εμφανιστούν και σε ήπιο και καλά ελεγχόμενο άσθμα. Οι σοβαρές παροξύνσεις μπορεί να είναι απειλητικές για τη ζωή και απαιτούν στενή παρακολούθηση και επιθετική αντιμετώπιση. Η πλειοψηφία των σοβαρών (ή/και θανατηφόρων) παροξύνσεων αφορά ασθενείς με σοβαρό άσθμα, αλλά όλοι οι ασθενείς είναι σε κίνδυνο.
Παράγοντες Σχετιζόμενοι με Αύξηση της Πιθανότητας Παρόξυνσης Άσθματος
- Υπερκατανάλωση β2 διεγερτών βραχείας διάρκειας δράσης (Short Acting Beta-Agonist, SABA) [αυξημένη θνητότητα όταν η κατανάλωση υπερβαίνει το 1 κάνιστρο/μήνα]
- Φτωχή συμμόρφωση, κακή τεχνική λήψης ή μη λήψη εισπνεόμενων κορτικοστεροειδών (Ιnhaled Corticosteroids, ICS)
- Χαμηλή αναπνευστική λειτουργία, όπως αυτή εκφράζεται από το δυναμικά εκπνεόμενο όγκο αέρα το 1ο δευτερόλεπτο (Forced Expiratory Volume-FEV1), ιδιαίτερα όταν FEV1 < 60% της προβλεπόμενης τιμής
- Υψηλότερη ανταπόκριση στη βρογχοδιαστολή
- Σοβαρά ψυχολογικά ή κοινωνικοοικονομικά προβλήματα
- Έκθεση: κάπνισμα, αλλεργιογόνα (ευαισθητοποιημένοι ασθενείς)
- Συνοδά νοσήματα: παχυσαρκία, παραρρινικολπίτιδα, τροφική αλλεργία
- Ηωσινοφιλία στο αίμα ή στα πτύελα
- Εγκυμοσύνη
- Ιστορικό διασωλήνωσης ή μεταφοράς σε Μονάδα Εντατικής Θεραπείας (ΜΕΘ) λόγω παρόξυνσης
- Ιστορικό ≥ 1 παροξύνσεων τους τελευταίους 12 μήνες
Έστω κι ένας παράγοντας κινδύνου αυξάνει τον κίνδυνο παρόξυνσης ακόμα και αν τα συμπτώματα είναι καλά ελεγχόμενα.
Παράγοντες που Αυξάνουν τον Κίνδυνο Θανάτου από Άσθμα
- Ιστορικό διασωλήνωσης και εφαρμογής μηχανικού αερισμού λόγω παρόξυνσης άσθματος
- Νοσηλεία ή επίσκεψη στο ΤΕΠ λόγω παρόξυνσης άσθματος το προηγούμενο έτος
- Χρήση στον παρόντα χρόνο ή πρόσφατη χρήση από του στόματος κορτικοστεροειδών (Oral Corticosteroids, OCS)
- Μη χρήση ΙCS
- Υπερ-κατανάλωση SABAs (πάνω από ένα κάνιστρο σαλβουταμόλης ή ισοδυνάμου μηνιαίως)
- Ιστορικό ψυχιατρικής νόσου ή ψυχολογικών προβλημάτων
- Φτωχή συμμόρφωση με την αγωγή του άσθματος και/ή φτωχή συμμόρφωση (ή έλλειψη) γραπτού πλάνου δράσης
- Ιστορικό τροφικής αλλεργίας
Η παρουσία ενός έστω παράγοντα θα πρέπει να αναγνωριστεί άμεσα και να συστηθεί στον ασθενή να αναζητήσει άμεση ιατρική βοήθεια σε κάθε πιθανή παρόξυνση άσθματος.
Ανασκόπηση των Σημαντικότερων Αλλαγών των Νέων Συστάσεων
Οι διεθνείς συστάσεις GINA 2019 για τη θεραπεία του άσθματος συνέχισαν να δίνουν έμφαση στη διαχείριση του ασθματικού ασθενή με ένα συνεχόμενο κύκλο:
– Αξιολόγηση (διάγνωση, έλεγχος συμπτωμάτων και παραγόντων κινδύνου, τεχνική λήψης εισπνεόμενων φαρμάκων και συμμόρφωση, προτιμήσεις του ασθενή).
–Τροποποίηση της θεραπευτικής αγωγής (φαρμακευτική αγωγή, μη φαρμακολογικές στρατηγικές, θεραπεία τροποποιήσιμων παραγόντων κινδύνου).
–Eκτίμηση της απάντησης στη θεραπεία (συμπτώματα, παροξύνσεις, αναπνευστική λειτουργία, ικανοποίηση του ασθενή, ανεπιθύμητες ενέργειες).
Οι σημαντικότερες εξελίξεις που αφορούν στο άσθμα την στις νέες συστάσεις εστιάζονται στα παρακάτω:
Ήπιο άσθμα
Οι ασθενείς με ήπιο άσθμα αποτελούν σημαντικό ποσοστό ασθενών (μέχρι 70% όλων των ασθματικών). Το 37% των σοβαρών παροξύνσεων άσθματος που απαιτεί επίσκεψη στα ΤΕΠ αφορούν στο ήπιο άσθμα, καθώς η φλεγμονή στους αεραγωγούς είναι παρούσα σε όλα τα επίπεδα βαρύτητας του άσθματος. Σύμφωνα με τις κατευθυντήριες οδηγίες, ο έλεγχος του ήπιου άσθματος (που μπορεί να υποθεραπεύεται αλλά και να υπερθεραπεύεται) θα μπορούσε να επιτευχθεί είτε με χρήση ανακουφιστικού φαρμάκου β2 διεγέρτη βραχείας διάρκειας δράσης (SABA) είτε με χαμηλές δόσεις με εισπνεόμενα κορτικοστεροειδή (ICS). Επρόκειτο για μία «παράδοξη» οδηγία, καθώς προτείνονταν ο έλεγχος του άσθματος χωρίς αντιφλεγμονώδη θεραπεία (δηλαδή χωρίς ICS).
Σε δύο πρόσφατες μελέτες (2018) που αφορούσαν ασθενείς με ήπιο άσθμα (GINA 1,2) καταδείχθηκε ότι η χρήση (κατ’ επίκληση) του συνδυασμού βουδεσονίδης-φορμοτερόλης (ICS/Long Acting Beta-Agonist, LABA) υπερέχει έναντι του SABA (τερβουταλίνη) σε ότι αφορά τον έλεγχο του άσθματος (SYGMA 1 Study).
Eπίσης καταδείχθηκε ότι η χρήση (κατ’ επίκληση) του συνδυασμού βουδεσονίδης-φορμοτερόλης (ICS/LABA) δεν ήταν κατώτερη θεραπεία από την καθημερινή χρήση δις ημηρεσίως της βουδεσονίδης (ICS) ως προς τις σοβαρές παροξύνσεις άσθματος (SYGMA 2). Mία τέτοια προσέγγιση οδηγεί σε σημαντική μείωση της χρήσης των ICS (κατά 75%), κλινικά αποτελεσματική στον έλεγχο της ήπιας φλεγμονής.
Οι δύο συγκεκριμένες μελέτες οδήγησαν στην αλλαγή των συστάσεων για ασθενείς με ήπιο άσθμα (Βήμα 1, 2 κατά GINA): Στο βήμα 1 προτείνεται η κατ’επίκληση χρήση ICS/φορμοτερόλης και στο βήμα 2 η ίδια στατηγική ή η καθημερινή χρήση χαμηλής δόσης ICS (θεραπεία συντήρησης). Επιλέον τονίζεται, ότι άλλη αποδεκτή θεραπευτική προσέγγιση αποτελεί η λήψη χαμηλής δόσης ICS όποτε υπάρχει ανάγκη για λήψη SABA.
Και στα δύο θεραπευτικά βήματα προτείνεται ως ανακουφιστική θεραπεία η κατ’επίκληση χρήση ICS/φορμοτερόλης.
Συμπερασματικά, στο ήπιο άσθμα εμπεδώνεται η λογική της «αντιφλεγμονώδους ανακουφιστικής θεραπείας» για τον έλεγχο του άσθματος και την πρόληψη των παροξύνσεων.
Μέτριο άσθμα
Το μέτριο άσθμα είναι υπεύθυνο για το 47% των περιπτώσεων με σχεδόν θανατηφόρο παρόξυνση άσθματος. Μέχρι το 2018, οι ασθενείς με μέτριο άσθμα ήταν αυτοί που ανήκαν στη θεραπευτική στρατηγική του βήματος 3 κατά GINA: αυτοί που η νόσος τους ήταν ελεγχόμενη με χαμηλές δόσεις ICS/LABA.
Oι ασθενείς στο βήμα 4 (μέτριες/υψηλές δόσεις ICS/LABA) ανήκαν στο σοβαρό άσθμα. Στο βήμα 4, σύμφωνα με τις συστάσεις GINA 2019, οι ασθενείς θεραπεύονται πια με μέτριες δόσεις ICS/LABA και αναμένεται η «επίσημη» μετακίνηση τους από το σοβαρό στο μέτριο άσθμα.
Σοβαρό άσθμα
Σύμφωνα με την Ευρωπαική Πνευμονολογική Εταιρεία (European Respiratory Society, ERS) και την Αμερικανική Θωρακική Εταιρεία (American Thoracic Society, ATS), όταν η διάγνωση του άσθματος έχει επιβεβαιωθεί και τα συνοδά νοσήματα έχουν ελεχθεί, σοβαρό άσθμα ορίζεται ως το άσθμα:
- που απαιτεί θεραπεία με υψηλές δόσεις ICS + ένα 2ο ρυθμιστικό φάρμακο το προηγούμενο έτος ή συστηματικά κορτικοστεροειδή για ≥ 50% του προηγούμενου έτους, ώστε να είναι ελεγχόμενο
ή
- που παραμένει “μη ελεγχόμενο” παρά την ως άνω θεραπεία
- το ελεγχόμενο άσθμα που απορυθμίζεται με την μείωση των υψηλών δόσεων ICS ή των από του στόματος κορτικοστεροειδών (ή άλλων βιολογικών παραγόντων).
Σύμφωνα με τις ERS/ATS, «μη ελεγχόμενο άσθμα» ορίζεται το άσθμα όταν ισχύει ένα από τα παρακάτω:
- Κακός έλεγχος συμπτωμάτων: σταθερά τιμές Asthma Control Questionnaire (ACQ) > 1.5 ή Asthma Control Asthma (ACT) < 20
- Συχνές παροξύνσεις: 2 ή περισσότερες ώσεις OCS (> από 3 ημέρες η καθεμία) το προηγούμενο έτος
- Σοβαρές παροξύνσεις: τουλάχιστον 1 νοσηλεία, εισαγωγή στη ΜΕΘ ή εφαρμογή μηχανικού αερισμού για παρόξυνση το προηγούμενο έτος
- Μόνιμη απόφραξη των αεραγωγών: FEV1 < 80% προβλεπόμενης τιμής
Σύμφωνα με τις συστάσεις GINA 2018, ως σοβαρό άσθμα ορίζεται το άσθμα που είναι ελεγχόμενο με τα θεραπευτικά βήματα 4-5 (μέτριες/υψηλές δόσεις εισπνεόμενων κορτικοστεροειδών και β2 διεγέρτη μακράς διάρκειας δράσης, ICS/LABA) ή παραμένει μη ελεγχόμενο παρά τη μέγιστη θεραπεία και τη θεραπεία των συνοδών νοσημάτων. Αναμένεται σοβαρό άσθμα να ορίζεται το άσθμα που είναι ελεγχόμενο με το θεραπευτικό βήμα 5 (υψηλές δόσεις ICS/LABA) ή παραμένει μη ελεγχόμενο παρά τη μέγιστη θεραπεία και τη θεραπεία των συνοδών νοσημάτων.
Σύμφωνα με τον ορισμό κατά GINA, η βαρύτητα του άσθματος δεν είναι στατική, μπορεί να αλλάξει με την πάροδο μηνών ή ετών, ή με διαφορετικές θεραπείες.
Στις νέες συστάσεις, τονίζεται πως θα πρέπει να λαμβάνονεται σοβαρά υπόψη του ιατρού οι σοβαρές ανεπιθύμητες ενέργεις των από του στόματος κορτικοστεροειδών πριν αποφασιστεί η προσθήκη τους στη θεραπευτική φαρέτρα.
Ιδαίιτερη έμφαση δίνεται πλέον στη σωστή «φαινοτυπική αξιολόγηση¨του σοβαρού άσθματος» για την σωστή προσθήκη κάποιας από τις διαθέσιμες βιολογικής θεραπείες σύμφωνα με τις θεραπευτικές ενδείξεις.
Οι ειδικές στοχευμένες θεραπείες ανά φαινότυπο (που ήδη είναι διαθέσιμες) αποτελούν το μέλλον της θεραπείας στο σοβαρό άσθμα καθώς στόχο έχουν την παρέμβαση στον παθοφυσιολογικό δρόμο της νόσου:
–Ομαλιζουμάμπη (αντί-IgE μονοκλωνικό αντίσωμα) στο σοβαρό αλλεργικό άσθμα
–Mεπολιζουμάμπη (αντι-IL-5 μονοκλωνικό αντίσωμα) και μπενραλιζουμάμπη (μονοκλωνικό αντίσωμα έναντι του υποδοχέα της IL-5) στο σοβαρό ηωσινοφιλικό άσθμα.
Στις συστάσεις GINA 2017 στις αντί-IL-5 θεραπείες είχε συμπεριληφθεί και η ρεσλιζουμάμπη (αντί-IL-5 μονοκλωνικό αντίσωμα) ενδοφλεβίως στο σοβαρό ηωσινοφιλικό άσθμα η οποία δεν είναι διαθέσιμη στη χώρα μας. Τέλος, στις τρέχουσες συστάσεις, προστέθηκε και η ντουπιλουμάμπη (μονοκλωνικό αντίσωμα έναντι του υποδοχέα της IL-4) στο σοβαρό ηωσινοφιλικό άσθμα, που επίσης δεν είναι διαθέσιμη στη χώρα μας.
Η κατανόηση της ετερογένειας της παθογένειας του άσθματος, οδηγεί στην επιλογή εξατομικευμένων θεραπειών όπως οι προαναφερόμενες αλλά και σε άλλες που αναμένονται στο άμεσο μέλλον. Βιολογικοί δείκτες (IgE, ηωσινόφιλα, περιοστίνη, μονοξείδιο του αζώτου στον εκπνεόμενο αέρα) εισάγονται πλέον στην κλινική πράξη, για να καθοδηγήσουν την επιλογή στοχευόμενων θεραπειών και αυξάνουν την αισιοδοξία για αποτελεσματικότερο έλεγχο στο σοβαρό άσθμα.
Συμπερασματικά οι νέες συστάσεις βρίσκονται στη σωστή κατεύθυνση για τον έλεγχο του άσθματος σε όλα τα βήματα της θεραπευτικής προσέγγισης και τονίζουν την ανάγκη για:
- εκπαίδευση των ασθενών με στόχο την αυτοδιαχείρηση της νόσου με γραπτό σχέδιο δράσης
- σωστή επιλογή σταθερής θεραπείας
- σωστή τεχνική λήψης εισπνεόμενων φαρμάκων
- συμμόρφωση στη θεραπεία
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Global Strategy for Asthma management and prevention (2018 update), GINA 2019.
- O’Byrne PM, M.B., FitzGerald JM, Bateman ED, et al. Inhaled Combined Budesonide–Formoterol as Needed in Mild Asthma N Engl J Med 2018; 378: 1865-76.
- Bateman ED, Reddel HK, O’Byrne PM, et al. As-Needed Budesonide–Formoterol versus Maintenance Budesonide in Mild Asthma. N Engl J Med 2018; 378: 1877-87.
- Bleecker ER, Fitzgerald JM, Chanez P, et al. Efficacy and safety of benralizumab for patients with severe asthma uncontrolled with high-dosage inhaled corticosteroids and long-acting β2-agonists (SIROCCO): a randomized, multicentre, placebo-controlled phase 3 trial. Lancet 2016; 388: 2115–27.
- Goldman M, Hirsch I, Zangrili JG, et al. The association between blood eosinophil count and benralizumab efficacy for patients with severe, uncontrolled asthma: subanalyses of the Phase III SIROCCO and CALIMA studies. Curr Med Res Opin 2017; 33:1605–1613.
- Dusser D, Montani D, Chanez P, et al. Mild asthma: an expert review on epidemiology, clinical characteristics and treatment recommendations. Allergy 2007; 62: 591–604.
- Sadatsafavi M, Lynd L, Marra C, et al. Direct health care costs associated with asthma in British Columbia. Can Respir J 2010; 17: 74-80.
- Chung KF, Wenzel SE, Brozek JL, et al. International ERS/ATS guidelines on definition, evaluation and treatment of severe asthma. Eur Respir J 2014; 43: 343-73.










Άφησε σχόλιο