Περίληψη
Η λαπαροσκοπική χολοκυστεκτομή είναι ήπια επεμβατική μέθοδος για ασθενείς με παθήσεις των χοληφόρων οδών επειδή ελαττώνει σημαντικά το μετεγχειρητικό άλγος και επιτρέπει την ταχεία έξοδο των ασθενών από το νοσοκομείο. Σε ορισμένους ασθενείς είναι δυνατόν τα παρατηρηθεί υποτροπιάζον άλγος μετά την εγχείρηση και τα πλέον συνήθη αίτια είναι οι χολόλιθοι, πεπτικό έλκος, δυσλειτουργία του σφιγκτήρος του Oddi και οξεία παγκρεατίτιδα μετά ERCP. Η διάγνωση των παραμενόντων λίθων στο κυστικό πόρο γίνεται με απεικονιστικές μεθόδους (ενδοσκοπική υπερηχογραφία, ERCP και MRCP). Οι λίθοι μπορεί να αφαιρεθούν με την τεχνική της ERCP όχι, όμως, όλοι.
Laparoscopic Cholecystectomy and Recurrent Abdominal Pain
Abstract
Laparoscopic cholecystectomy is a mildly invasive method for patients with disorders of the billiary tract, significantly reduces postoperative pain and allows the rapid exodus of patients from the hospital. Some patients may experience recurrent pain after surgery and the most common causes are gallstones, peptic ulcer disease, dysfunction of the sphincter of Oddi and acute pancreatitis following ERCP.
The diagnosis of the persistent stone in the bladder is made with imaging (endoscopic ultrasonography, ERCP and MRCP). The stones can be removed using the technique of ERCP, but not, however, all of them.
Εισαγωγή
Η λαπαροσκοπική χολοκυστεκτομή είναι χειρουργική τεχνική κατά την διάρκεια της οποίας ο ιατρός αφαιρεί την χοληδόχο κύστη. Η μέθοδος αυτή χρησιμοποιεί διάφορες μικρές τομές έναντι μίας μεγάλης. Η λαπαροσκοπική χολοκυστεκτομή χρησιμοποιείται σήμερα ευρύτατα και έχει, σχεδόν, αντικαταστήσει την παλαιότερη τεχνική. Η μέθοδος φαίνεται ότι είναι εξαιρετικά ασφαλής και ο κίνδυνος επιπλοκών είναι πολύ χαμηλός, οπωσδήποτε όμως υπάρχουν και πιθανοί κίνδυνοι που μπορεί να περιλαμβάνουν την εμφάνιση των ακολούθων1:
- Αιμορραγία
- Λοίμωξη
- Κάκωση του κοινού χοληδόχου πόρου
- Διαρροή χολής
Τα οφέλη της λαπαροσκοπικής χολοκυστεκτομής είναι1:
- Μικρότερη δυσφορία έναντι της συνήθους εγχειρήσεως
- Βράχυνση του χρόνου παραμονής στο νοσοκομείο με ταχύτερο χρόνο ανανήψεως συγκριτικά με την συνήθη εγχείρηση
- Μικρότερες εσχάρες από ότι η συνήθης εγχείρηση
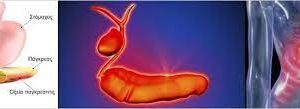
Όπως ήδη αναφέρθηκε η λαπαροσκοπική χολοκυστεκτομή, όπως όλες οι εγχειρήσεις, δεν στερείται επιπλοκών, αλλά αυτές δεν εμφανίζονται συχνά. Από την μέχρι σήμερα εμπειρία έχει βρεθεί ότι μετά την χολεκυστεκτομή, μπορεί τα προεγχειρητικά συμπτώματα να υποτροπιάσουν και συνιστούν το αποκαλούμενο «σύνδρομο μετά χολοκυστεκτομή». Το σύνδρομο μετά χολοκυστεκτομή, ήτοι υποτροπή των συμπτωμάτων παρομοίων εκείνων προ της επεμβάσεως, παρατηρείται σε ποσοστό 10%μέχρι 40% ασθενών. Ο χρόνος της εμφανίσεως των συμπτωμάτων μπορεί να κυμαίνεται από 2 ημέρες μέχρι 25 έτη 2-4. Οι γυναίκες μπορεί να είναι υψηλού κινδύνου και με τα συμπτώματα να υποτροπιάζουν σε ποσοστό 43% έναντι 28% των ανδρών. Το σύνδρομο μετά χολοκυστεκτομή μπορεί να οφείλεται σε χοληφόρο ή μη χοληφόρο αιτία. Παθήσεις των χοληφόρων οδών που μπορεί να προκαλέσουν το σύνδρομο είναι: παραμένον λίθος, στενώσεις των χοληφόρων, δυσλειτουργία του σφιγκτήρος του Oddi παραμένον λίθος στον κυστικό πόρο και όγκος. Στις μη χοληφόρες αιτίες περιλαμβάνονται λειτουργικές και οργανικές διαταραχές, όπως είναι το πεπτικό έλκος, γαστροοισοφαγική παλινδρόμηση, νόσος του παγκρέατος, ηπατοκυτταρικές διαταραχές, στεφανιαία νόσος, ευερέθιστο έντερο και μεσοπλεύριος νευραλγία 5.
Οι περισσότεροι ασθενείς εμφανίζονται με άλγος και πυρετό, ήτοι δυο κλασικά χαρακτηριστικά της τριάδος του Charcot (ρίγος, πυρετός, ίκτερος) παρατηρούνται στην χολαγγεΐτιδα (λοίμωξη του χοληδόχου πόρου) και μολονότι η χολαγγειϊτις σχεδόν επιβεβαιώνει την διάγνωση της λιθιάσεως του κοινού χοληδόχου πόρου σε ασθενή με χολολίθους (προ ή μετά της χολεκυστεκτομή), άλλες διαγνώσεις που πρέπει να εξετάζονται είναι η κάκωση του χοληδόχου πόρου, η διαφυγή χολής και εγκεκυστωμένη κύστη χολής στην περιτοναϊκή κοιλότητα.
Οι κακώσεις του χοληδόχου πόρου διαπιστώνονται ενδοχειρουργικώς σε ποσοστό μεγαλύτερο του 25% των ασθενών. Στις περιπτώσεις ασθενών στους οποίους δεν αναγνωρίζεται κάκωση, η κλινική εκδήλωση είναι ποικίλη και εξαρτάται από τον τύπο της κακώσεως. Ασθενείς με στενώσεις του χοληδόχου πόρου χωρίς διαφυγή της χολής μακράς διαρκείας έχουν μεσοδιαστήματα ελευθέρα συμπτωμάτων και συνήθως εμφανίζονται με σημεία αποφράξεως των χοληφόρων οδών 6. Η χρήση του υπερηχογραφήματος μπορεί να αποκαλύψει την διαπίστωση αποφράξεως των χοληφόρων οδών. Επίσης, με το υπερηχογράφημα μπορεί να διαπιστωθεί τυχόν υπάρχουσα εγκεκυστωμένη χοληδόχο κύστη στην περιτοναϊκή κοιλότητα.
Σημαντική διαγνωστική αξία για την διαπίστωση της υπάρξεως λίθων στα χοληφόρα παρέχει η εφαρμογή της ενδοεγχειρητικής χολαγγειογραφίας. Η φυσιολογική χολαγγειογραφία έχει αρνητική προβλέψιμη αξία στο 99,8% για την διαπίστωση λίθων στους χοληφόρους πόρους. Έτσι, η φυσιολογική ενδοχειρουργική χολαγγειογραφία είναι δυνατόν να προλάβει την εκτέλεση της μη απαραίτητου ERCP, αν και αυτή σχεδόν πάντοτε ενδείκνυται για την κάθαρση της χοληφόρου οδού 7.
Το υπερηχογράφημα του δεξιού υποχόνδριου έχει χαμηλή ευαισθησία (<50%) για την διαπίστωση λιθιάσεως του κοινού χοληδόχου πόρου. Εν τούτοις, οι έμπειροι ακτινολόγοι δύνανται να διακρίνουν ευχερέστερα τους λίθους έναντι εκείνων που έχουν των μικρότερη εμπειρία. Παράγοντες που επηρεάζουν την αποτελεσματικότητα της μεθόδου είναι ανεπαρκής αφαίρεση από τμήματος του πόρου και η χαμηλή ευαισθησία των ασθενών στους οποίους ο κοινός χοληδόχος πόρος είναι ηπίως διατεταμένος και επίσης σε ασθενείς με μικρούς λίθους. Παρά ταύτα, στις περισσότερες μελέτες η μέθοδος αυτή έχει πολύ υψηλή ειδικότητα, π.χ. μεγαλύτερη του 95% 8.
Η MRCP έχει ευαισθησία 82,6% και ειδικότητα 97,5% όσον αφορά τον προσδιορισμό των λίθων στον κοινό χοληδόχο πόρο 9. Συνεπώς, τα φυσιολογικά αποτελέσματα που λαμβάνονται με το υπερηχογράφημα της κοιλίας και την MRCP δεν αποκλείουν πλήρως την ύπαρξη λίθων.
Η εφαρμογή της ERCP ενδείκνυται όταν, οι συγκεκριμένοι ασθενείς αιτούνται για υποτροπιάζον άλγος, υπό την προϋπόθεση ότι θα πρέπει να γίνει πλήρης ανασκόπηση της προηγηθείσης χειρουργικής παρεμβάσεως.
Στον ασθενή που εμφανίζεται με την εικόνα της χολαγγεΐτιδας η παρατήρηση και επαναξιολόγηση δεν είναι η κατάλληλη ενέργεια, επειδή η αναμονή αυξάνει τον κίνδυνο της σηψαιμίας.
Σε ορισμένους ασθενείς με υποτροπιάζον άλγος μετά από λαπαροσκοπική χολοκυστεκτομή η εφαρμογή της ERCP και η εκτέλεση ενδοσκοπικής σφιγκτήρεκτομής μπορεί να είναι αποδοτική δια της αφαιρέσεως χολολίθων, η δε χολαγγειογραφία είναι φυσιολογική. Εν τούτοις, άλλοι ασθενείς εξακολουθούν παρά ταύτα, να εμφανίζουν επεισόδια κοιλιακού άλγους, ενίοτε σοβαρά, απαιτούνται την άμεση αντιμετώπιση και ευλόγως γεννάται το ερώτημα: Ποια είναι η πλέον πιθανή αιτία του παρατεταμένου άλγους; Στην βιβλιογραφία αναφέρονται ως οι πλέον πιθανές αιτίες οι ακόλουθες καταστάσεις:
- Χολόλιθοι
- Πεπτικόν έλκος
- Δυσλειτουργία του σφιγκτήρος του Oddi
- Οξεία παγκρεατίτις μετά την ERCP
- Χολόλιθος: Οι παραμένοντες χολόλιθοι είναι η πλέον πιθανή αιτία. Παρ’ ότι ο κοινός χοληδόχος πόρος έχει προσφάτως διερευνηθεί και οι λίθοι έχουν αφαιρεθεί, εν τούτοις μπορεί λίθοι να παραμένουν στους ενδοηπατικούς πόρους ή στον παραμένοντα κυστικό πόρο, αμφότεροι των οποίων δεν ανευρίσκονται με την ERCP, γεγονός που σημαίνει είτε η εξέταση είναι ημιτελής ή ο λίθος αποφράσσει την δίοδο του σκιαγραφικού. Λόγω της επιμονής των συμπτωμάτων συνίσταται η επανάληψη του ελέγχου της ηπατικής λειτουργίας.
- Οξεία παγκρεατίτις: Η οξεία παγκρεατίτις είναι η πλέον συχνή και επικίνδυνη επιπλοκή της ERCP και θα πρέπει να την υποπτευόμεθα σε οποιονδήποτε ασθενή που αναπτύσσει κοιλιακό άλγος εντός ωρών από της εκτελέσεως της μεθόδου: είναι πολύ λιγότερο πιθανόν να αναπτυχθεί μετά πάροδο 12 ωρών. Παράγοντες κινδύνου για την εμφάνιση οξείας παγκρεατίτιδας μετά την ERCP είναι οι ακόλουθοι: παράγοντες του ασθενούς (νεαρή ηλικία, θήλεα άτομα, ιστορικό υποτροπιαζούσης παγκρεατίτιδας), παράγοντες της μεθόδου (δυσχερής ανεύρεση σωλήνος, μικρή θηλώδης σφιγκτηρεκτομή) και σπανιότερα, παράγοντες κακού χειρισμού από τον εξετάζοντα 10.
- Πεπτικόν έλκος: Το πεπτικό έλκος αποτελεί σπανίως αιτία υποτροπιάζοντος άλγους μετά λαπαροσκοπική χολοκυστεκτομή, υπό την προϋπόθεση ότι έχει προηγηθεί ενδοσκοπικός έλεγχος του ανωτέρου πεπτικού συστήματος και ο ασθενής δεν έχει προβεί σε πρόσφατη χρήση μη στεροειδών αντιφλεγμονώδων φαρμάκων.
- Δυσλειτουργία του σφιγκτήρος του Oddi: Ενίοτε η δυσλειτουργία του σφιγκτήρος του Oddi είναι δυνατόν να επεξηγήσει τα συμπτώματα, οπότε επιβάλλεται η ανάλογη αντιμετώπιση 12.
Ποία είναι τα επόμενα βήματα για την αντιμετώπιση του ασθενούς; Για την αντιμετώπιση των ασθενών αυτών έχουν προταθεί διάφοροι τρόποι και εφαρμογή εναλλακτικών παρατηρήσεων, αξιολογήσεων και παρεμβάσεων. Από τις προταθείσες διερευνητικές μεθόδους βρέθηκε ότι η MRCP είναι η πλέον κατάλληλη επόμενη ενέργεια σε ασθενείς με υποτροπιάζοντα συμπτώματα. Σε μια αναλυτική μελέτη βρέθηκε ότι η ενδοσκοπική υπερηχογραφία και MRCP για την διάγνωση της χοληδοχολολιθιάσεως ήταν υψηλής ακρίβειας, χωρίς να υπάρχουν μεταξύ των δύο στατιστικώς σημαντικές διαφορές όσον αφορά την ευαισθησία ή ειδικότητα 13. Επί πλέον, η MRCP έχει το πλεονέκτημα ότι δεν είναι επεμβατική και μπορεί να δείξει τους ενδοηπατικούς λίθους 14. Όσον αφορά την επανάληψη της ERCP αυτή δεν είναι δόκιμος, καθ’ ότι δεν υπάρχει ένδειξη χολαγγεΐτιδας και οι δοκιμασίες της ηπατικής λειτουργίας είναι φυσιολογικές.
Στις περιπτώσεις κατά τις οποίες οι ασθενείς εξακολουθούν να έχουν άλγος, απώλεια βάρους και αποφυγή λήψεως τροφής, τότε η κατάσταση αρχίζει να περιπλέκεται, επειδή όλες οι εργαστηριακές εξετάσεις είναι φυσιολογικές. Για την επίλυση του προβλήματος και πριν τα συμπτώματα απόδοθούν σε ψυχιατρικούς λόγους ο ιατρός θα πρέπει να σταθμίσει την κατάσταση αναλόγως πριν παραπέμψει του ασθενείς για ψυχιατρική εκτίμηση. Προς τούτο, ενδείκνυνται τα ακόλουθα: Επανεκτίμηση, ενδοσκοπική υπερηχογραφία και επανάληψη της ERCP (με επιφύλαξη).
Διαγνωστικά και Θεραπευτικά Ερωτήματα
Σε ασθενείς με υποτροπιάζον κοιλιακό άλγος μετά λαπαροσκοπική χολοκυστεκτομή και μετά την ανωτέρω ανάλυση είναι δυνατόν να προκύψουν ορισμένα ερωτήματα, όπως αναλύονται κατωτέρω.
- Παραμένοντες λίθοι στον κυστικό πόρο: Από διάφορες μελέτες προκύπτει ότι η επίπτωση των παραμενόντων λίθων εντός του κυστικού πόρου μετά την χολοκυστεκτομή είναι ασυνήθης και είναι μικρότερη του 2,5% 2, 15. Σε μία σειρά με 322 ασθενείς που υπεβλήθησαν σε επανάληψη της εγχειρήσεως λόγω της εμφανίσεως συνδρόμου μετά χολοκυστεκτομή15 βρέθηκαν μόνο 8 που είχαν λίθον στον κυστικό πόρο ή την παραμένουσα χοληδόχο κύστη, ενώ ο Zhou και συν.2 σε μία σειρά με 371 ασθενείς, βρήκαν μόνον 4 ασθενείς να έχουν λίθο στον εναπομείναντο κυστικό πόρο.
- Διάγνωση των παραμενόντων λίθων στον κυστικό πόρο: Η διάγνωση των παραμενόντων λίθων στον κυστικό πόρο μετά την εγχείρηση μπορεί να είναι δυσχερής. Η ευαισθησία του υπερηχογραφήματος της κοιλίας όσον αφορά τον προσδιορισμό λίθων στον κυστικό πόρο είναι χαμηλή και σε μία μελέτη ανήλθε στο 27% με ειδικότητα 100% και ακρίβεια 75% 16.
Ο καθορισμός της ακρίβειας της ERCP και MRCP στον προσδιορισμό των εναπομεινάντων λίθων στον κυστικό πόρο είναι δύσκολος, ολίγες περιπτώσεις έχουν αναφερθεί και τα υπάρχοντα δεδομένα είναι δυνατόν να είναι αντιφατικά. Σε μία μελέτη με επτά ασθενείς που είχαν επιβεβαιωμένους εναπομείναντες λίθους μετά την εγχείρηση, ο Walsh και συν.17 βρήκαν ότι η ERCP διέγνωσε ορθώς τον εναπομείναντα λίθο μόνον σε τέσσερις από του έξη ασθενείς. Η MRCP έγινε σε ένα ασθενή και ήταν φυσιολογική. Σε μια άλλη μελέτη με τρεις περιπτώσεις λίθων εναπομεινάντων μεταχειρουργικώς στην χοληδόχο κύστη, οι Hassan και Vilmann18 ανέφεραν ότι η ERCP και MRCP δεν κατέστη δυνατόν διαπιστώσουν την εναπομείνασα χοληδόχο κύστη σε δυο από τις τρείς περιπτώσεις, πιθανώς επειδή οι εναπομείνασες κατασκευές ήταν μικρές. Η διάγνωση τελικώς έγινε με την ενδοσκοπική υπερηχογραφία, για την οποίαν οι συγγραφείς σημειώνουν ότι είναι πολύτιμη μέθοδος για να καταστήσει ορατή την εικόνα της εναπομεινάσης μικρής χοληδόχου κύστεως με λίθους.
- Ασθενείς με τυπικό κωλικό των χοληφόρων μετά χολοκυστεκτομή. Τι είναι αναγκαίο να σκέπτεται ο ιατρός: Η εναπομεινάσα χοληδόχος κύστης έχει περιγραφεί στην βιβλιογραφία ως καθυστερημένη επιπλοκή. Το κύριο πρόβλημα δεν είναι η εναπομεινάσα χοληδόχος κύστης αυτή καθ’ αυτήν αλλά η αλλαγή που προκαλείται συνέπεια της οποίας οι εναπομείναντες λίθοι, οι οποίοι μπορεί να προκαλέσουν διάταση και φλεγμονή του εναπομείναντος τμήματος. Οι ασθενείς μπορεί να αναπτύξουν συμπτώματα οξείας χολοκυστίτιδας ή ακόμα οξείας χολαγγεΐτιδας εάν οι λίθοι μετακινηθούν στον κοινό χοληδόχο πόρο. Τα συμπτώματα μπορεί να αναπτυχθούν πρωίμως σε διάστημα δύο εβδομάδων ή αργότερα σε είκοσι πέντε έτη μετά την λαπαροσκοπική χολοκυστεκτομή.
- Ποια είναι τα αποτελέσματα με την ERCP για την αφαίρεση των λίθων του κυστικού πόρου: Τα αποτελέσματα με τη ERCP είναι μεικτά. Η επιτυχής έκβαση της μεθόδου εξαρτάται σε μεγάλο βαθμό από ανατομικούς παράγοντες, όπως είναι η θέση του λίθου στον κυστικό πόρο, ο βαθμός της ενσφηνώσεως του λίθου, η διάμετρος του κυστικού πόρου και ο αριθμός των βαλβίδων στον πόρο 17.
Λίθοι του κυστικού πόρου που δεν μπορεί να αφαιρεθούν με την ERCP μπορεί να ωφεληθούν με τις τεχνικές θραύσεως in situ.
Η επανάληψη της χολοκυστεκτομής είναι γενικώς συνετή μέθοδος για οποιαδήποτε εναπομείνασα χοληδόχο κύστη και μπορεί να γίνει λαπαροσκοπικώς.
ΒΙΒΙΛΙΟΓΡΑΦΙΑ
- Porpo GB. Gastroenterology and Hepatology. London: Mc Gran Hill International (UK) Ltd, 1999.
- Zhou PH, Yao LQ, Qin XY. Endoscopic diagnosis and treatment of post cholecystectomy syndrome. Hepatobiliary Pancreat Dis 2003; 2: 117-120.
- Mergener K., Clarien PA, Branch MS, Baillie J. A stone in a grossly dilated cystic duct stump: a rare cause of postcholecystectomy pain. Am J Gastroenterol 1999; 94: 229-231.
- Goenka MK, Kochhar R, Nagi B, et al. Endoscopic retrograde cholangiopancreatography in postcholecystectomy syndrome. J Assoc Phys India 1996; 44: 119-122.
- Bodvall B, Overgaod B. Cystic duct remnant after choleoystectomy: incidence studies by cholegraphy in 500 cases and significance in 103 reoperations. Ann Sung 1966; 163: 382-390.
- Bergman JJ, van den Brink GR, Rauws EA, et at. Treatment of bile duct lesions after laparoscopic cholecystectomy Gut 1996; 38: 141-147.
- Nickkholgh A, Soltaniyekta S, Kalbasi H. Rutine versus selective intraoperative cholangiography during laparoscopic cholecystectomy: a survey of 2.130 patients undergoing laparoscopic cholecystectomy. Surg Endosc 2006; 20: 808-874.
- Candolfi L, Torresan F, Solmil L, Pucceti A. The rule of ultrasound in biliary and pancreative diseases. Eur J Ultrasound 2003; 16: 141-159.
- Al Samaraee A, Khau U, Almashta Z, Yiannakou Y. Preoperative diagnosis of choledocholithiasis: the rol of MRCP. Br J Hosp Med 2009; 70: 339-343.
- Cheng CL, Sherman S, Watkins JL, et al. Risk factors for post – ERCP pancreatitis: a prospective multicenter study. Am J Gastroenterol 2006; 101: 139-147.
- Badalou N, Tenners S, Baillie J. The prevention, recognition and treatment of post – ERCP pancreatitis: JOP 2009; 10: 88-97.
- Greenen JE, Hogan WJ, Dodds WJ, et al. The efficacy of endoscopic sphincterotomy after cholecystectomy in patients with sphincter – of – oddi dysfunction N Eng J Med 1989; 320: 82-87.
- Verma D, Kapadia A, Eisen GM, Adler DG. EVSUS MRCP for detection of choledocholithiasis. Gastrointest Endosc 2006; 64: 248-254.
- Park DH, Kim MH, Lee SS, et al. Accuracy of magnetic reason cholangiopancretography for locating hepatolithiasis and detecting accompanying biliary strictures. Endosopy 2004; 36: 987-992.
- Roy M, Fugger R, Herbst F, Schulz F, Reoperation after cholecystectomy. The role of the cystic duct stump. HPB Surg 1991; 4: 129-134.
- Laing FC, Jeffrey RB Jr. Choledocholithiasis and cystic duct obstruction: difficult ultrasonographic diagnosis. Radiology 1983; 146: 475-479.
- Walsh RM, Ronsky JL, Dumot J. Retained gallblader / cystic duct remnant as a cause of postcholecystectomy pain. Surg Endoscopy 2002; 16: 981-984.
- Hassan H, Vilmann P. Insufficient cholecystectomy diagnosed by endoscopic ultrasonography. Endoscopy 2004; 36: 236-238.










Άφησε σχόλιο