Ο Σακχαρώδης Διαβήτης τύπου 1 οφείλεται κυρίως σε μια αυτοάνοσης αιτιολογίας καταστροφή των παγκρεατικών β-κυττάρων, γεγονός που οδηγεί σε ανεπάρκεια της ινσουλίνης. Η συχνότητα του Σακχαρώδη Διαβήτη τύπου 1 είναι σχετικά μικρή σε σύγκριση με τον Σακχαρώδη Διαβήτη τύπου 2 ο οποίος ευθύνεται για το 90% των διαβητικών ασθενών παγκοσμίως. Η συχνότητα εμφάνισης του Σακχαρώδη Διαβήτη τύπου 2 αναμένεται να αυξηθεί λόγω του καθιστικού τρόπου ζωής, της κακής δίαιτας και της παχυσαρκίας.
Υπολογίζεται ότι το 2010 το ένα τρίτο των διαβητικών ασθενών παρουσίασαν κάποια μορφή διαβητικής αμφιβληστροειδοπάθειας και η οποία απειλούσε την όραση στο 30% των περιπτώσεων1. Η διαβητική αμφιβληστροειδοπάθεια αποτελεί μια από τις πιο συχνές αιτίες μείωσης της όρασης παγκοσμίως2.
Επίπτωση-Εξέλιξη της Διαβητικής Αμφιβληστροειδοπάθειας
Στην Wisconsin επιδημιολογική μελέτη της διαβητικής αμφιβληστροειδοπάθειας (WESDR) που διενεργήθηκε στις Η.Π.Α., η δεκαετής επίπτωση της διαβητικής αμφιβληστροειδοπάθειας ανερχόταν σε 74%, ενώ από αυτούς που είχαν ήδη διαβητική αμφιβληστροειδοπάθεια κατά την έναρξη της μελέτης, το 64% ανέπτυξε πιο σοβαρή μορφή αμφιβληστροειδοπάθειας και το 17% εξελίχθηκε σε παραγωγική αμφιβληστροειδοπάθεια3. Περίπου 20% των διαβητικών τύπου 1 και 14-25% των διαβητικών τύπου 2 μετά από 10 έτη ανέπτυξαν διαβητικό οίδημα ωχράς4. Τέλος, στην ίδια μελέτη, μετά από 25 έτη παρακολούθησης σχεδόν όλοι οι διαβητικοί τύπου 1 (97%) ανέπτυξαν αμφιβληστροειδοπάθεια με το 42% να έχουν αναπτύξει παραγωγική αμφιβληστροειδοπάθεια, το 29% ανέπτυξε διαβητικό οίδημα ωχράς και το 17% ανέπτυξε κλινικά σημαντικό οίδημα ωχράς5. Τέλος, αξίζει να αναφέρουμε ότι στη WESDR μελέτη παρατηρήθηκε μείωση της εκτίμησης της επίπτωσης της αμφιβληστροειδοπάθειας στους διαβητικούς τύπου 1 στα τελευταία 13 έτη της μελέτης (1994-2007) συγκριτικά με τα πρώτα 12 έτη (1980-1992), ενώ δεν έχει παρατηρηθεί κάτι ανάλογο στους διαβητικούς τύπου 26. Αυτό πιθανολογείται ότι οφείλεται στην καλύτερη θεραπευτική προσέγγιση του Σακχαρώδη Διαβήτη τύπου 1 τις τελευταίες 3 δεκαετίες.
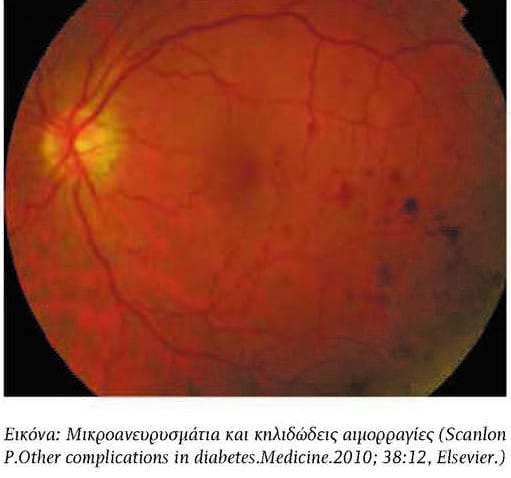
Εικόνα: Μικροανευρυσμάτια και κηλιδώδεις αιμορραγίες (Scanlon P.Other complications in diabetes.Medicine.2010; 38:12, Elsevier.)
Επιβαρυντικοί παράγοντες
Από διάφορες μελέτες έχουν προκύψει οι παρακάτω παράγοντες που συμβάλλουν είτε στην εμφάνιση είτε στην επιδείνωση της διαβητικής αμφιβληστροειδοπάθειας.
Υπεργλυκαιμία
Από τις μελέτες United Kingdom Prospective Study (UKPDS) και Diabetes Control and Complications Trial (DCCT) προέκυψε ότι ο έλεγχος της γλυκαιμίας (HbA1c < 7%) μειώνει τον κίνδυνο εμφάνισης και επιδείνωσης της διαβητικής αμφιβληστροειδοπάθειας τόσο στον Σακχαρώδη Διαβήτη τύπου 1 όσο και στον τύπου 27. Σύμφωνα με την DCCT μελέτη ο εντατικός γλυκαιμικός έλεγχος μειώνει την εμφάνιση της αμφιβληστροειδοπάθειας κατά 76% και την επιδείνωση από ήπια σε προχωρημένη μορφή κατά 54%. Aν και υπάρχει ένας μικρός κίνδυνος επιδείνωσης της αμφιβληστροειδοπάθειας κατά το πρώτο έτος της εντατικής θεραπείας, τα μακροχρόνια θετικά αποτελέσματα του γλυκαιμικού ελέγχου υπερτερούν του μικρού αυτού κινδύνου. Κάθε ποσοστιαία μείωση της γλυκοζυλιωμένης αιμοσφαιρίνης μειώνει τον κίνδυνο της αμφιβληστροειδοπάθειας κατά 30-40% και το αποτέλεσμα έχει μεγάλη διάρκεια («μεταβολική μνήμη»)8.
Διάρκεια Σακχαρώδη Διαβήτη
Όσο μεγαλύτερη είναι η διάρκεια του Σακχαρώδη Διαβήτη τόσο μεγαλύτερη και η πιθανότητα εμφάνισης της διαβητικής αμφιβληστροειδοπάθειας και ο επιπολασμός της κυμαίνεται από 21% μεταξύ των συμμετεχόντων που είχαν τη νόσο λιγότερο από 10 έτη, έως 76% σε αυτούς που είχαν την ασθένεια 20 έτη ή παραπάνω. Ο επιπολασμός δεν διέφερε μεταξύ ανδρών και γυναικών.
Αρτηριακή Υπέρταση
Πολλές μελέτες παρουσιάζουν την αρτηριακή υπέρταση ως επιβαρυντικό παράγοντα για την εμφάνιση της διαβητικής αμφιβληστροειδοπάθειας7. Κάθε μείωση 10mmHg της συστολικής αρτηριακής πίεσης συνδέεται με μείωση 10% του κινδύνου εμφανίσεως αμφιβληστροειδοπάθειας και 15% του κινδύνου παραγωγικής αμφιβληστροειδοπάθειας ή διαβητικού οιδήματος της ωχράς5.
Εφηβεία
Σύμφωνα με την WESDR, στους διαβητικούς τύπου 1 η διάρκεια του διαβήτη μετά την εμμηναρχή (γεγονός που σηματοδοτεί την έναρξη της εφηβείας) συνδέεται με 30% αύξηση της πιθανότητας εμφάνισης διαβητικής αμφιβληστροειδοπάθειας σε σύγκριση με την διάρκεια του Σακχαρώδη Διαβήτη πριν την εμμηναρχή 9.
Εγκυμοσύνη
Η διαβητική αμφιβληστροειδοπάθεια και το διαβητικό οίδημα ωχράς μπορούν να επιδεινωθούν ταχέως κατά τη διάρκεια της εγκυμοσύνης10, ιδιαίτερα στους διαβητικούς τύπου 1. Αυτό όμως θεωρείται παροδικό φαινόμενο. Η αμφιβληστροειδοπάθεια έχει υψηλό ρυθμό βελτίωσης στο τέλος της εγκυμοσύνης ή στην επιλόχεια περίοδο.
Δυσλιπιδαιμία
Τα αποτελέσματα από τις διάφορες μελέτες διΐστανται. Η DCCT δεν έδειξε συσχέτιση με τα επίπεδα της ολικής χοληστερίνης αλλά έδειξε ότι η σοβαρότητα της διαβητικής αμφιβληστροειδοπάθειας συνδέεται με την αύξηση των τριγλυκεριδίων και με τη μείωση της HDL χοληστερίνης στους διαβητικούς τύπου 111. Αντίθετα η Multi-Ethnic Study of Atherosclerosis δεν έδειξε συσχέτιση της αμφιβληστροειδοπάθειας με τα λιπίδια του ορού.
Παχυσαρκία
Η επίδραση της παχυσαρκίας έχει διερευνηθεί σε διάφορες μελέτες. Κάποιες δείχνουν συσχέτιση μεταξύ του δείκτη μάζας βάρους σώματος και της διαβητικής αμφιβληστροειδοπάθειας12 ενώ κάποιες άλλες όχι13.
Αποφρακτική υπνική άπνοια
Διάφορες μελέτες υποστηρίζουν την ισχυρή συσχέτιση μεταξύ της ανωτέρω νόσου και του αυξημένου κινδύνου για παραγωγική αμφιβληστροειδοπάθεια σε ασθενείς με Σακχαρώδη Διαβήτη τύπου 2 και υπνική αποφρακτική άπνοια14. Πιθανολογείται ότι η αύξηση των φλεγμονώδων δεικτών που παρατηρείται στην υπνική αποφρακτική άπνοια συμβάλλει στην επιδείνωση της διαβητικής μικροαγγειοπάθειας.
Άλλοι
Άλλοι επιβαρυντικοί παράγοντες θεωρούνται ότι είναι η νεφροπάθεια15, η κατανάλωση αλκοόλ16, η αναιμία17 και ο υποθυρεοειδισμός18.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. A meta-analysis of individual participant data on the prevalence and major risk factors of diabetic retinopathy. Diabetes Care. 2012; 35(3): 556–564.
- Cheung N, Mitchell P, Wong TY. Diabetic retinopathy. Lancet. 2010; 376(9735): 124-136.
- Klein R. The epidemiology of diabetic retinopathy. In: Duh E, editor. Diabetic retinopathy. Totowa: Humana Press; 2008. p. 67-108.
- Klein R, Klein BE, Moss SE, Cruickshanks KJ. The Wisconsin Epidemiologic Study of Diabetic Retinopathy. XV. The long-term incidence of macular edema. Ophthalmology. 1995; 102: 7-16.
- Klein R, Knudtson MD, Lee KE, Gangnon R, Klein BE. The Wisconsin Epidemiologic Study of Diabetic Retinopathy XXIII: the twenty-five-year incidence of macular edema in persons with type 1 diabetes. Ophthalmology. 2009; 116: 497-503.
- Klein R, Klein BE. Are individuals with diabetes seeing better? A long-term epidemiological perspective. Diabetes. 2010; 59: 1853-1860.
- Mohamed Q, Gillies MC, Wong TY. Management of diabetic retinopathy: a systematic review. JAMA. 2007; 298: 902-916.
- Early worsening of diabetic retinopathy in the Diabetes Control and Complications Trial. Arch Ophthalmol. 1998; 116: 874-886.
- Klein BE, Moss SE, Klein R. Is menarche associated with diabetic retinopathy? Diabetes Care. 1990; 13: 1034-1038.
- Rasmussen KL, Laugesen CS, Ringholm L, et al. Progression of diabetic retinopathy during pregnancy in women with type 2 diabetes. Diabetologia. 2010; 53: 1076-1083.
- Lyons TJ, Jenkins AJ, Zheng D, et al. Diabetic retinopathy and serum lipoprotein subclasses in the DCCT/EDIC cohort. Invest Ophthalmol Vis Sci. 2004; 45: 910-918.
- Chaturvedi N, Sjoelie AK, Porta M. Markers of insulin resistance are strong risk factors for retinopathy incidence in type 1 diabetes. Diabetes Care. 2001; 24: 284-289.
- Lim LS, Tai ES, Mitchell P, et al. C-reactive protein, body mass index, and diabetic retinopathy. Invest Ophthalmol Vis Sci. 2010; 51: 4458-4463.
- Nannapaneni S, Ramar K, Surani S. Effect of obstructive sleep apnea on type 2 diabetes mellitus: A comprehensive literature review. World J Diabetes. 2013; 4(6): 238-244.
- Klein R. Diabetic retinopathy and nephropathy. In: Cortes P, Morgensen CE, eds. The diabetic kidney. Totowa, 2006, NJ: Humana Press,.
- Wang S, Wang JJ, Wong TY. Alcohol and eye diseases. Surv Ophthalmol 2008; 53: 512-525.
- Conway BN, Miller RG, Klein R, Orchard TJ. Prediction of proliferative diabetic retinopathy with hemoglobin level. Arch Ophthalmol. 2009; 127: 1494-1499.
- Yang JK, Liu W, Shi J, Li YB. An association between subclinical hypothyroidism and sight-threatening diabetic retinopathy in type 2 diabetic patients. Diabetes Care. 2010; 33: 1018-1020.









Άφησε σχόλιο