Antibiotic Treatment of Acute Exacerbations of Chronic Obstructive Pulmonary Disease
Η χρονία αποφρακτική πνευμονική νόσος (ΧΑΠ) χαρακτηρίζεται από χρόνια εξελικτική επιβάρυνση της αναπνευστικής λειτουργίας με διαλείπουσες παροξύνσεις που προκαλούν υψηλό κόστος υγείας και χρησιμοποίηση διαθέσιμων πόρων. Έχει υπολογιστεί ότι περίπου 5-10% των ενηλίκων πάσχουν από ΧΑΠ.1 Είναι επίσης η τέταρτη κύρια αιτία θανάτου προκαλούσα περίπου 2,5 εκατομμύρια θανάτους ετησίως στις Η.Π.Α. Οι οξείες παροξύνσεις της ΧΑΠ (ΟΠΧΑΠ) επίσης συμβάλλουν σημαντικά στην επιδείνωση της νόσου – ειδικότερα της κατάστασης υγείας και ελαττώσεως της αναπνευστικής λειτουργίας.2
Η οξεία παρόξυνση της ΧΑΠ (ΟΠΧΑΠ) ορίζεται ως η οξεία αύξηση των συμπτωμάτων που είναι πέραν της ημέρας παρ’ ημέρα μεταβολής, συχνά απαιτούσα την αλλαγή στη φαρμακευτική θεραπεία, συμπεριλαμβανομένων των συστηματικών στεροειδών, αντιβιοτικών ή συμπληρωματικά οξυγόνου.3 Η ΟΠΧΑΠ συχνά προκαλεί δύσπνοια, συχνό βήχα, σημαντική αύξηση του όγκου των πτυέλων και/ή αλλαγή του χαρακτήρα των πτυέλων. Άλλα συμπτώματα που συχνά περιγράφονται συμπεριλαμβάνουν αίσθημα συσφίξεως του θώρακα, διαταραχές του ύπνου, άγχος και κόπωση.3 Η παρόξυνση μπορεί να επιδράσει στη φυσιολογική πορεία της νόσου και χωριστά ελαττώνει την ποιότητα ζωής των ασθενών. Η οξεία παρόξυνση είναι επίσης η κύρια αιτία νοσηλείας και θανάτου των ΧΑΠ ασθενών4 και μια μελέτη έδειξε ότι νοσοκομειακή ασθενείς με ΟΠΧΑΠ που χρειάζονται μηχανική αναπνευστική υποστήριξη έχουν θνησιμότητα 40%.5
Η παθογένεση της ΟΠΧΑΠ ποικίλει και η αιτιολογία συμπεριλαμβάνει τη μόλυνση αέρος, κάπνισμα, κλιματική αλλαγή και λοίμωξη. Οι περισσότερες περιπτώσεις (80%) προκαλούνται από λοίμωξη, από τις οποίες 40% – 50% είναι βακτηριακές. Επίσης, σε όλες τις περιπτώσεις συμμετέχει η φλεγμονή του αεραγωγού. Η σοβαρότητα της διαταραχής της πνευμονικής λειτουργίας μπορεί να εξαρτάται ευρέως από τον τύπο του παθογόνου βακτηρίου και το βαθμό της λοιμώξεως.6 Στην θεραπεία της ΟΠΧΑΠ, οι πλέον συχνοί χρησιμοποιούμενοι παράγοντες είναι τα βρογχοδιασταλτικά φάρμακα, κυρίως βήτα-2 αγωνιστές υποδοχέων, αντιχολινεργικά φάρμακα και θεοφυλλίνη.7 Τα συστηματικά ή εισπνεόμενα κορτικοστεροειδή και η αντιμικροβιακή θεραπεία είναι σημαντικές επιπρόσθετες θεραπείες.3 Άλλες θεραπείες, όπως συμπληρωματικό οξυγόνο και μηχανικός αερισμός, επίσης χρησιμοποιούνται κλινικά.3
Η ΟΠΧΑΠ εξελίσσεται ταχέως από της εμφανίσεως και η βακτηριακή αιτιολογία είναι συχνά άγνωστη. Γενικά, η εμπειρική αντιβιοτική θεραπεία είναι αυτή που προτιμάται αρχικά όταν οι ΟΠΧΑΠ ασθενείς είναι νοσοκομειακοί.8 Άπαξ διαπιστωθεί το λοιμώδες βακτήριο, χρησιμοποιούνται τα ειδικά αντιβιοτικά που στοχεύουν στο απομονωθέν παθογόνο. Εν τούτοις, κατά την εμφάνιση της ΟΠΧΑΠ, ο ιατρός μπορεί να είναι επικίνδυνο να καθορίσει κατά πόσον ο ασθενής έχει βακτηριακή λοίμωξη, τον τύπο του βακτηρίου ή τη σοβαρότητα της λοιμώξεως. Όθεν, ο τύπος του αντιβιοτικού που πρόκειται να χρησιμοποιηθεί για τη θεραπεία αυτών των ασθενών εξακολουθεί να είναι ένα ενδιαφέρον θέμα για συζήτηση.3,6
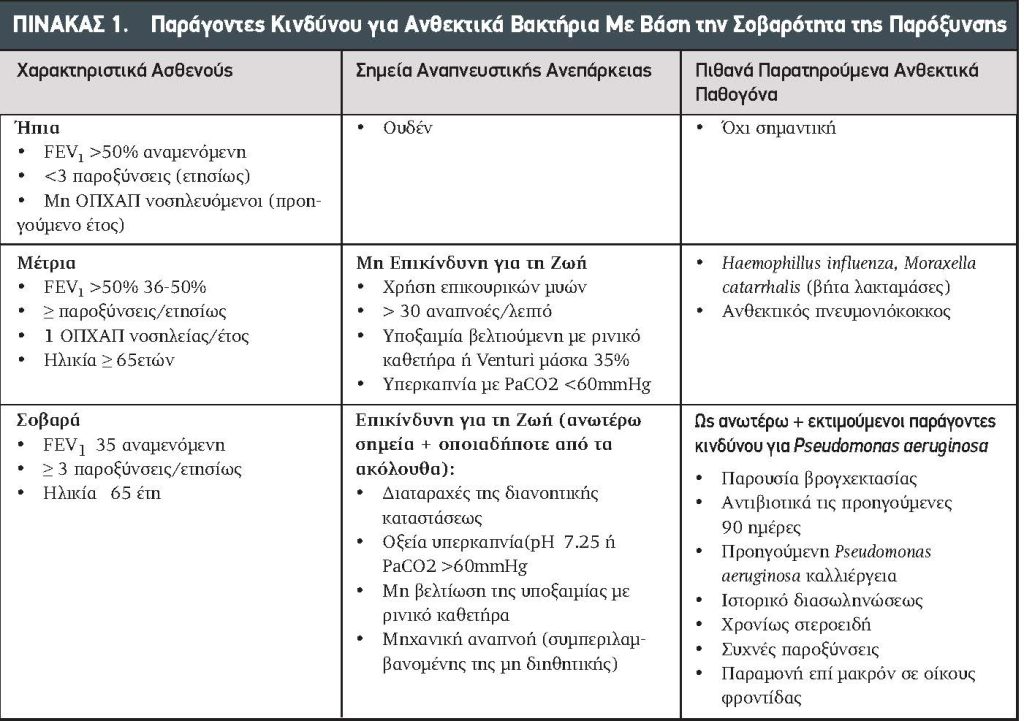
Διάγνωση – Παθογένεια: Η διάγνωση βασίζεται πρωταρχικά στα συμπτώματα του ασθενούς. Οι GOLD οδηγίες εστιάζονται στα «κύρια συμπτώματα» ή τα Athonisen κριτήρια, στα οποία συμπεριλαμβάνονται η δύσπνοια, πυώδη πτύελα και/ή όγκος πυέλων. Άλλες εξετάσεις όπως η καρδιακή παρακολούθηση, ακτινογραφία θώρακος, εργαστηριακά δεδομένα, παλμική οξυμετρία και/ή δείγμα πτυέλων μπορεί να είναι χρήσιμα στον προσδιορισμό της βαρύτητας της παρόξυνσης και στη διαφορική διάγνωση της ΟΠΧΑΠ από άλλες αναπνευστικές καταστάσεις, όπως η πνευμονία. Η σπειρομέτρηση δεν συνίσταται σε ασθενείς με ΟΠΧΑΠ. Υπάρχουν πολλαπλοί πυροδοτούντες παράγοντες που ενέχονται στις παροξύνσεις με τις αναπνευστικές λοιμώξεις, βακτηριακές και ιογενείς, να ευθύνονται για πλέον του 70% – 80% των περιπτώσεων. Άλλοι γνωστοί πυροδοτούντες παράγοντες περιλαμβάνουν την ηωσινοφιλική φλεγμονή και περιβαλλοντολογικούς παράγοντες, συμπεριλαμβανομένης της μολύνσεως.3 ΟΙ χαρακτηριστικές βακτηριακές αιτίες της ΟΠΧΑΠ περιλαμβάνουν τον Haemophillus influenzae, Moraxella catarrhalis, Streptococcus pneumoniae και σε περιπτώσεις με σοβαρά ΟΠΧΑΠPseudomonas aeruginosa.9 Ανάλογα με τα διαγνωστικά κριτήρια, τα άτυπα βακτήρια ευθύνονται για ολιγότερον του 1 έως 5% των παροξύνσεων, συγκριτικά με τον ελάσσονα ρόλο έναντι της πνευμονίας της κοινότητας.10
Οι βακτηριακές παροξύνσεις μπορεί να προκληθούν από αποικισμό ή λοίμωξη της αναπνευστικής οδού με νέα στελέχη του βακτηρίου. Επειδή οι ασθενείς με ΧΑΠ είναι πιθανόν να έχουν βακτηριακό αποικισμό, οι καλλιέργειες των πυέλων μπορεί να είναι δύσκολο να επεξηγηθούν εκτός εάν υπάρχουν δεδομένα από προηγούμενες καλλιέργειες για σύγκριση. Όθεν, οι καλλιέργειες πυέλων δεν είναι κατάλληλες στους περισσότερους ασθενείς και δεν συνιστώνται ως εξέταση ρουτίνας.11 Το αναπνευστικό ιογενές πλαίσιο μπορεί να εξετάζεται για ασθενείς που παρουσιάζονται με συμπτώματα κάποιας ιογενούς νόσου (ειδικότερα κατά την διάρκεια της λοιμώδους εποχής) ή σε κριτικώς πάσχοντες ασθενείς.3
Μόνο το ήμισυ των ΟΠΧΑΠ είναι βακτηριακής αιτιολογίας και αυτοί πολύ πιθανώς ωφελούνται από αντιβιοτικά. Η λογική χρήση των αντιβιοτικών χρειάζεται τη διάκριση βακτηριακών από μη βακτηριακά επεισόδια. Η μικροβιολογία των πτυέλων δεν μπορεί να κάνει τη διάκριση. Οι βιοδείκτες ως οδηγός της αντιβιοτικής θεραπείας, συμπεριλαμβανομένης της προκαλσιτονίνης και C-αντιδρώσας πρωτεΐνης έχουν εκτιμηθεί σε ασθενείς με ΟΠΧΑΠ. Διάφορες μελέτες έχουν δώσει αντιφατικά αποτελέσματα και όθεν, αυτοί οι βιοδείκτες έχουν περιορισμένη κλινική χρησιμότητα. Με βάση την παλαιότερη αντίληψη, ορισμένες κλινικές εκδηλώσεις της ΟΠΧΑΠ έχουν καλύτερη συσχέτιση με τη βακτηριακή λοίμωξη και μπορεί να είναι οδηγός της χρήσεως αντιβιοτικών. Ένας απλός και αξιόπιστος κλινικός βιοδείκτης της βακτηριακής λοιμώξεως κατά την παρόξυνση είναι η παρουσία πυωδών πτυέλων, ειδικότερα όταν η διαπίστωση εμφανίζεται ή αυξάνεται με την εμφάνιση του ΟΠΧΑΠ.9 Άλλος αξιόπιστος δηλωτικός δείκτης του βακτηριακού παροξυσμού είναι τα Athonisen κριτήρια, όπου η πιθανότητα της βακτηριακής παρόξυνσης στους Τύπους 1 και 2 παροξύνσεων (παρόντα τρία ή δύο κύρια συμπτώματα, αντιστοίχως) είναι ουσιαστικά αρκετά για τη σύσταση χρήσης αντιβιοτικών, ενώ αυτά μπορεί να παρακρατηθούν στον Τύπο τρία παροξύνσεων (παρόν είναι το κύριο σύμπτωμα).
Ως συμπέρασμα δύναται να λεχθεί ότι τα βακτήρια συμβάλλουν περίπου στο ήμισυ τον ΟΠΧΑΠ και αυτές οι παροξύνσεις είναι καλύτερο να διακρίνονται από τις μη βακτηριακές παροξύνσεις δια της προσεκτικής κλινικής εκτιμήσεως παρά με τους βιοδείκτες αίματος ή μικροβιολογικές μελέτες.
Θεραπεία της ΟΠΧΑΠ: Ενώ τα αντιβιοτικά έχει βρεθεί ότι είναι ωφέλιμα στη θεραπεία των μέτριων και σοβαρών παροξύνσεων της ΧΑΠ, διάφορες μελέτες μπορεί να παρέχουν στους κλινικούς οδηγίες ποίοι των ασθενών είναι πολύ πιθανόν να ωφεληθούν από την αντιβιοτική θεραπεία. Η προκαλσιτονίνη έχει βρεθεί ότι μπορεί να είναι χρήσιμος οδηγός στην αντιμικροβιακή θεραπεία των ασθενών με λοιμώξεις της κατωτέρας αναπνευστικής οδού, συμπεριλαμβανομένης της ΟΠΧΑΠ. Η κλινική χρησιμότητα και ασφάλεια της προκαλσιτονίνης για αυτόν τον πληθυσμό δεν έχει σταθερά κατοχυρωθεί. Εν τούτοις, αρκετοί ερευνητές χρησιμοποιούν την προκαλσιτονίνη για την διάκριση μεταξύ βακτηριακής και ιογενούς αιτιολογίας της ΟΠΧΑΠ και ως οδηγό της αντιβιοτικής θεραπείας. Αριθμός τυχαιοποιημένων μελετών έχει βρεθεί ότι ασθενείς με χαμηλά (<0,25ng/ml) επίπεδα προκαλσιτονίνης και ιδιαιτέρως σε αυτά με επίπεδα χαμηλότερα του 0,1ng/ml, δεν ωφελούνται από αντιβιοτικά. Για παράδειγμα, σε μία τυχαιοποιημένη μελέτη σε ασθενείς με ΟΠΧΑΠ και επίπεδα προκαλσιτονίνης <0,1ng/ml, δεν βρήκαν ωφέλιμη επίδραση από την αντιβιοτική θεραπεία. Σε ασθενείς που δεν έχουν λάβει αντιβιοτικά επιτυγχάνεται κλινική επιτυχία σε ποσοστό 95,8% κατά την 10η ημέρα έναντι 93,7% σε ασθενείς που έλαβαν αντιβιοτική θεραπεία ευρέος φάσματος με χωρίς σημαντική διαφορά στη χρήση αντιβιοτικού μετά την έξοδο, συχνότητα της διασωληνώσεως, διάστημα της νοσηλείας, θνητότητα η επανεισαγωγή στο νοσοκομείο μεταξύ των ομάδων πέραν των επόμενων 30 ημερών.12 Αυτά τα αποτελέσματα σε μία μετα-ανάλυση με την προκαλσιτονίνη ως οδηγό της θεραπείας, βρέθηκε ελάττωση της χρήσεως αντιβιοτικού κατά 74% χωρίς οποιαδήποτε αύξηση της θνητότητας, κλινικής αποτυχίας, επανεισαγωγής ή υποτροπής των παροξύνσεων.13-14 Σε ασθενείς με ΟΠΧΑΠ, η προκαλσιτονίνη μπορεί να βοηθήσει τους κλινικούς στον προσδιορισμό της πιθανότητας της βακτηριακής έναντι της ιογενούς λοιμώξεως, σοβαρότητας της νόσου ή στο κατάλληλο διάστημα της αντιβιοτικής θεραπείας. Βάσει της διαθέσιμης βιβλιογραφίας, τα αντιβιοτικά δεν φαίνεται να παρέχουν όφελος σε ασθενείς με ΟΠΧΑΠ και τιμή προκαλσιτονίνης <0,1ng/ml. Τιμές μεταξύ 0,1 και 0,25ng/ml υποδεικνύουν ότι τα αντιβιοτικά είναι απίθανο να είναι ωφέλιμα, αλλά η απόφαση σχετικά με την χορήγηση αντιβιοτικών θα πρέπει να εξατομικεύεται με βάση τους κλινικούς παράγοντες, όπως η σοβαρότητα της νόσου.
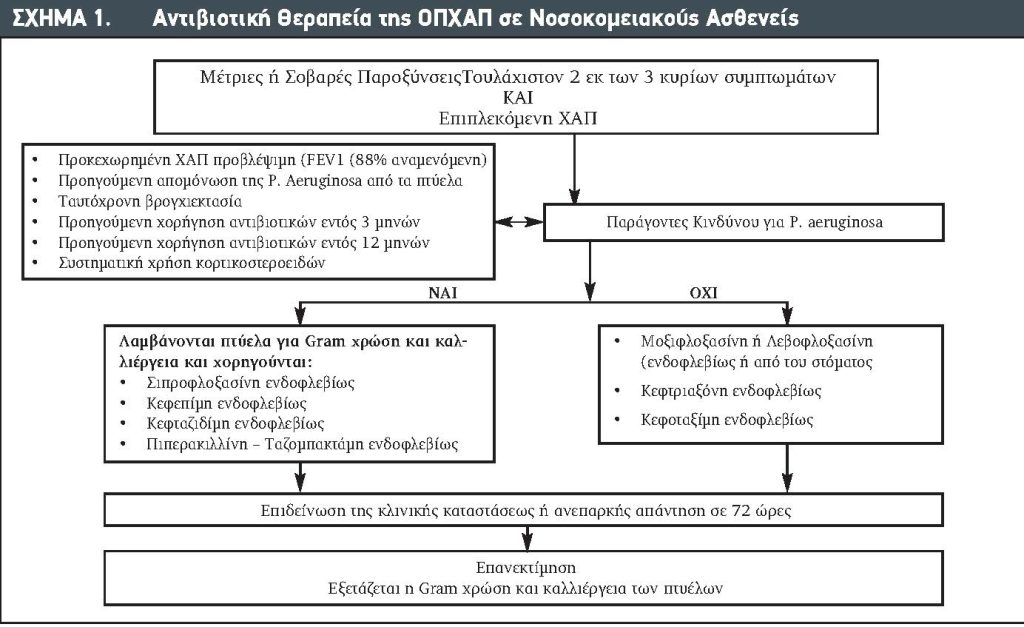
Αντιβιοτικά: Αν και τουλάχιστον το ήμισυ των ασθενών που παρουσιάζονται με ΟΠΧΑΠ έχουν θετικές καλλιέργειες πυέλων για βακτήρια, αυτό μπορεί να είναι δύσκολο να καθοριστεί κατά πόσον αυτές οι καλλιέργειες αντιπροσωπεύουν αποικισμό ή αληθή παθογόνα.3,14 Ενώ ορισμένοι ασθενείς με ΟΠΧΑΠ ωφελούνται από τα αντιβιοτικά, είναι σημαντικό να αναφερθεί ότι υπάρχουν άλλες αιτίες των παροξύνσεων, με τους ιούς να διαπιστώνονται σε ποσοστό άνω του 30% των παροξύνσεων. Όθεν, δεν θα πρέπει να λάβουν αντιβιοτικά όλοι οι ασθενείς με ΟΠΧΑΠ. Οι GOLD οδηγίες συνιστούν όπως τα αντιβιοτικά πρέπει να αρχίσουν σε ασθενείς με ΟΠΧΑΠ που έχουν τα ακόλουθα κριτήρια:
- Κριτικώς πάσχοντες ασθενείς που χρειάζονται μηχανικό αερισμό ή
- Ασθενείς που παρουσιάζονται με τρία «κύρια συμπτώματα».
Σημειώνεται ότι όχι όλα τα άτομα που έχουν τρία «κύρια συμπτώματα» χρειάζονται αντιβιοτικά και οι βιοδείκτες, όπως η προκαλσιτονίνη, είναι πολύ πιθανό να είναι ωφέλιμοι.
Οι συγκρίσεις των διαθέσιμων δεδομένων σχετικά με τον ρόλο των αντιβιοτικών είναι δύσκολες καθόσον στις μελέτες έχουν εκτιμηθεί διαφορετικοί πληθυσμοί και εφαρμόστηκαν ποικιλία κριτηρίων συμμετοχής, αποκλεισμού και διάστημα συνεχώς παρακολουθήσεως. Η 2012 Cochrane ανασκόπηση βρήκε κάποια αύξηση στην επιτυχή θεραπεία της ΟΠΧΑΠ σε νοσοκομειακούς ασθενείς που έλαβαν αντιβιοτικά. Ο μόνος πληθυσμός που εδείχθει ότι ωφελείται όσον αφορά το διάστημα της παραμονής και τη θνητότητα είναι οι κριτικώς πάσχοντες ασθενείς, γεγονός που υποδεικνύει ότι αυτή η ασθενείς είναι πολύ πιθανό να ωφεληθούν από τα αντιβιοτικά.15 Επί απουσίας άλλων σημείων της λοιμώξεως, οι ασθενείς με ΟΠΧΑΠ ήπιας έως μέτριας βαρύτητας εισάγονται στις παθολογικές μονάδες καθόσον δεν είναι πιθανό ότι θα ωφεληθούν και δεν θα πρέπει να λάβουν αντιβιοτικά. Τα αντιβιοτικά δεν συνιστώνται σε ασθενείς που δεν έχουν πυώδη πτύελα επειδή έχει αναφερθεί θεραπευτική αποτυχία <10% σε ασθενείς αυτής ομάδας.16
Σε ασθενείς με ΟΠΧΑΠ που πληρούν τα κριτήρια της αντιβιοτικής θεραπείας, η επαρκής κάλυψη των συνήθων αναπνευστικών παθογόνων όπως Haemophillus influenza, Moraxella catarrhalis καιStreptococcus pneumoniae είναι ουσιώδης. Η κάλυψη των ατύπων μικροοργανισμών δεν είναι γενικότερα απαραίτητη εκτός επί υπάρξεως ειδικού κλινικού κριτηρίου που υποδεικνύει την παρουσία αυτών των παθογόνων. Σε ασθενείς με περισσότερο προκεχωρημένη νόσο ή συχνές παροξύνσεις μπορεί επίσης να είναι αναγκαία η κάλυψη της Pseudomonas aeruginosa. Τα αντιβιοτικά που συνιστώνται από τις GOLD οδηγίες περιλαμβάνουν παράγοντες όπως η αμοξυκιλλίνη / κλαβουλανικό οξύ, αζιθρομυκίνη ή δοξυκυκλίνη, εκτός εάν παρίσταται ανάγκη καλύψεως των περισσότερων ανθεκτικών μικροοργανισμών με βάση κλινικούς παράγοντες (Πίνακας 1). Σε ασθενείς που χρησιμοποίησαν αντιβιοτικά τις προηγούμενες 30 ημέρες ή έχουν υποτροπιάζουσα νόσο, θα ζητείται η γνώμη πνευμονολόγου. Η πρόσφατη βιβλιογραφία υποστηρίζει διάρκεια της θεραπείας 5 ημερών για τους περισσότερους ασθενείς, αλλά μακρότερες διάρκειες (7 – 10 ημέρες) μπορεί να εξετάζονται σε σοβαρές παροξύνσεις. Πάλι, η παρακολούθηση της προκαλσιτονίνης έχει βρεθεί ότι είναι ασφαλής και αποτελεσματική μέθοδος για την απόφαση όταν πρέπει να διακοπούν τα αντιβιοτικά.17
Όσον αφορά τη χρήση των φλουοροκινολονών στην θεραπεία ασθενών με ΟΠΧΑΠ και επί τη βάσει των ανευρεθεισών ανεπιθύμητων ενεργειών (επδράσεις επί του κεντρικού νευρικού συστήματος, περιφερική νευροπάθεια, τενοντίτις) δεν συνιστώνται παρά μόνον για ασθενείς που έχουν σοβαρή αλλεργία στις βήτα-λακτάμες και δεν είναι διαθέσιμες άλλες θεραπείες. Στο Σχήμα 1 αναφέρεται η αντιβιοτική θεραπεία σε ΧΑΠ παροξύνσεις νοσοκομειακών ασθενών.
Συστάσεις: Τα αντιβιοτικά θα πρέπει να αρχίσουν ή να συνεχίζονται σε ασθενείς με σημεία και συμπτώματα βακτηριακής λοιμώξεως στα οποία συμπεριλαμβάνονται τα ακόλουθα:
- Αυξημένη δύσπνοια, αυξημένη διαπύηση πτυέλων και αυξημένος όγκος πτυέλων ή
- Αναπνευστική υποστήριξη για ΟΠΧΑΠ.
Ασθενείς με επίπεδα προκαλσιτονίνης <0,1ng/ml είναι απίθανο να ωφεληθούν από την χορήγηση αντιβιοτικού.
- Ήπια Παρόξυνση (μη αναπνευστική ανεπάρκεια, FEV1 >50% αναμενόμενη, <3 παροξύνσεις / ετησίως)
- Πρώτη εκλογή: Δοξυκυκλίνη 200mg από το στόμα κάθε 12 ώρες ή Δοξυκυκλίνη 100mg από το στόμα κάθε 12 ώρες
- Δεύτερη εκλογή: Αζιθρομυκίνη 500mg από το στόμα ημερησίως
- Μέτρια Παρόξυνση (μη επικίνδυνη για τη ζωή αναπνευστική ανεπάρκεια, FEV1 36%-50%, <3 παροξύνσεις ετησίως, ≥65)
- Πρώτη εκλογή: Αμοξυκιλλίνη-Κλαβουλανικό οξύ 875-125mg από το στόμα κάθε 12 ώρες ή Δοξυκυκλίνη 100mg από το στόμα κάθε 12 ώρες
- Δεύτερη εκλογή: Αζιθρομυκίνη 500mg ημερησίως από το στόμα
- Σοβαρή Παρόξυνση (επικίνδυνη για τη ζωή αναπνευστική ανεπάρκεια, οριακή FEV1 <35% ή ανάγκη μηχανικής υποστήριξης)
- Όχι παράγοντας κινδύνου για Pseudomonas aeruginosa
- Κεφτριαξόνη 1g ενδοφλεβίως κάθε 24 ώρες
- Σοβαρή αλλεργία στις βήτα-λακτάμες: Λεβοφλοξασίνη 750mg από το στόμα ή ενδοφλεβίως κάθε 24ώρες
- Παράγοντες κινδύνου για Pseudomonas aeruginosa
- Πρώτη εκλογή: Κεφεπίμη 1g ενδοφλεβίως κάθε 6 ώρες
- Δεύτερη εκλογή: Πιπερακιλίνη – Ταζομπακτάμη 4,5gr ενδοφλεβίως κάθε 8 ώρες
- Σοβαρή αλλεργία στις βήτα-λακτάμες: Αζτρεονάμη 2gr ενδοφλεβίως κάθε ώρες και Λεβοφλοξασίνη 750mg από το στόμα ή ενδοφλεβίως κάθε 24 ώρες
Συμπέρασμα
- Οι οξείες παροξύνσεις είναι η κύρια αιτία νοσηρότητας και θνητότητας στην ΧΑΠ με ένδειξη που υποδεικνύει ότι τουλάχιστον 50% των παροξύνσεων οφείλονται σε βακτήρια
- Διάφορες μελέτες έχουν προσδιορίσει ότι η βελτίωση των εκβάσεών βελτιώνεται με αντιβιοτικά σε όλες αλλά οι ήπιες παρόξυνσης της ΧΑΠ συμπεριλαμβανομένων αμφότερους νοσοκομειακούς και μη νοσοκομειακούς ασθενείς
- Ο κίνδυνος της διαστρωματικής προσεγγίσεως μπορεί να είναι οδηγός εκλογής για ΟΠΧΑΠ
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Mannino DM, Buist AS, Global burden of COPD: risk factors, prevalence, and future trends. Lancet 2007; 370: 765-773
- Mannino D, Murphy SL, Xu J, Kochanek KD. Deaths: final data for. Natl Viral Stat Rep 2011; 59: 1-126.
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). Global strategy for the diagnosis, management and prevention of chronic obstructive pulmonary disease: 2008 report. Available from: (Accessed 3 December 2018).
- Sulssas S, Dell’ Anillo S, Ernst P. Long-term natural history of chronic obstructive pulmonary disease: severe exacerbations and mortality. Thorax 2012; 67 957-963.
- Hurst JR. Exacerbation phenotyping in chronic obstructive pulmonary disease: Am J Respir Crit Care Med 2011; 184: 625-626.
- Zhang H-L, Tan M, Qiu A-M, et al. Antibiotic for treatment of acute exacerbation of chronic obstructive pulmonary disease: a network meta-analysis. BMC Pulm Med 2017; 17: 196-205.
- Lane J, Relerth E, Malbye H. When should acute exacerbations of COPD be treated with systemic corticosteroids and antibiotics in primary care: a systematic review of current COPD guidelines. Prim Care Respir Med 2015; 25: 15002.
- Quanes J, Quanes-Besbes L, BenAbdallah S, et al. Trends in use and impact on outcome of empiric antibiotic therapy and non-invasion ventilation in COPD patients with acute exacerbation. Ann Intensive Care 2015; 5: 30-40.
- Jacobs DM, Pandit U, Sethi S. Acute exacerbations in chronic obstructive pulmonary disease: should we use of antibiotics and if so, which? Curr Opin Infect Dis 2019; 32: 143-151.
- Sethi S, Murphy IF. Infection in the pathogenesis and course of chronic obstructive pulmonary disease. N Engl J Med. 2008; 359; 2355-2365.
- Gluliano Ch, Patel ChR, Kale-Pradman PH. A guide to bacterial culture identification and results interpretation. P&T 2019; 44: 192-200.
- Wang J-X, Zhang S-M, LiX-H, et al. Acute exacerbations of chronic obstructive pulmonary disease with low serum procalcitonin-guided treatment in acute exacerbation of chronic obstructive pulmonary disease. Clin Respir J 2016; 48: 40-45.
- Li C, Pang Q. Meta-analysis and systematic review of procalcitonin-guided treatment in acute exacerbation of chronic obstructive pulmonary disease. Clin Respir J 2016; 10352-359.
- Corti C, Fally M, Fabricius-Bjerre A, et al. Point-of-care procalcitonin test to reduce antibiotic exposure in patients hospitalized with acute exacerbation of COPD. Int J Chron Obstruct Pulmon Dis 2016; 11: 1381-1389.
- Vollenweider DJ, Jarrett H, Sterurer-Stey CA, et al. Antibiotics for exacerbations of chronic obstructive pulmonary disease. Cochrane Database of Systematic Reviews 2012, Issue 12. Art No: CD010257. DOI: 10.1002/1465185-CD010257.
- Miravitlles M, Moraga A, Hernandez S, et al. Is it possible to identify exacerbations of mild to moderate COPD that do not require antibiotic treatment? Chest 2013; 144: 1571-1577.
- Bartlett JG, Sethi S. Management of infection in exacerbation of chronic obstructive pulmonary disease. UpToDate 2019.








Άφησε σχόλιο