Εισαγωγή
Η αιμορροφιλία είναι συγγενής διαταραχή της πήξης του αίματος η οποία οφείλεται σε ανεπάρκεια των παραγόντων της πήξης VIII για την αιμορροφιλία Α και ΙΧ για την αιμορροφιλία Β και προκαλείται από μεταλλάξεις των γονιδίων που ευθύνονται για την παραγωγή των ανωτέρω πρωτεϊνών της πήξης. Τα γονίδια αυτά εδράζονται στο μακρό σκέλος του χρωμοσώματος Χ, επομένως ο τύπος κληρονομικότητας είναι φυλοσύνδετη υπολειπόμενη, με το 99% των πασχόντων να είναι άρρενες.[1,2] Όσον αφορά την επιδημιολογία της νόσου, πρόκειται για σπάνιο νόσημα με συχνότητα που παγκοσμίως εκτιμάται ότι ανέρχεται σε περίπου 1/5000 γεννήσεις αρρένων για την Α και 1/30.000 γεννήσεις αρρένων για τη Β. [3].Η αιμορραγική διάθεση δημιουργείται καθώς η ανεπάρκεια των ανωτέρω παραγόντων πήξης, οδηγεί σε ανεπαρκή παραγωγή θρομβίνης και δημιουργία ασταθούς θρόμβου ινικής, ο οποίος είναι ευάλωτος στην ινωδόλυση. [1,2]
Διάγνωση
Η υποψία της νόσου τίθεται με την κλινική εικόνα και τον έλεγχο των εργαστηριακών παραμέτρων της πήξης. Τα άτομα με αιμορροφιλία παρουσιάζουν παράταση του χρόνου της μερικής θρομβοπλαστίνης (ΑΡΤΤ) με φυσιολογικό χρόνο προθρομβίνης. Η μέτρηση των επιπέδων των παραγόντων VIII και ΙΧ θα επιβεβαιώσει τη διάγνωση.
Η κλινική εικόνα της αιμορροφιλίας είναι ανάλογη των επιπέδων του παράγοντα που ανιχνεύεται στο πλάσμα του αίματος, τα οποία καθορίζουν και τη βαρύτητα της νόσου, όπως φαίνεται στον Πίνακα 1.
| Βαριά | <1 u/dl | Συχνές αυτόματες αιμορραγίες, κυρίως αρθρώσεων και μυών |
| Μέση | 1-5 u/dl | Σπάνιες αυτόματες αιμορραγίες, κυρίως αρθρώσεων και μυών, αιμορραγίες σε χειρουργικές επεμβάσεις |
| Ήπια | >5-30 u/dl | Μετατραυματικές αιμορραγίες, αιμορραγίες σε χειρουργικές επεμβάσεις |
Πίνακας 1. Κλινική εικόνα αιμορροφιλίας ανάλογα με τη βαρύτητα της νόσου
Περίπου στο 60-70% των νέων διαγνώσεων υπάρχει οικογενειακό ιστορικό, παρόλα αυτά ένας αρκετά μεγάλος αριθμός οφείλονται σε de novo μεταλλάξεις. Μετά τη διάγνωση συνιστάται ο μοριακός προσδιορισμός της γονιδιακής βλάβης. Έχουν περιγραφεί πάνω από 2000 μεταλλάξεις για το γονίδιο του παράγοντα VIII με πιο χαρακτηριστική για την βαριά αιμορροφιλία Α την intron 22 inversion , που ευθύνεται για πάνω από το 30% της βαριάς αιμορροφιλίας Α .(εικόνα 1) Αντίστοιχα για την αιμορρφιλία Β πάνω από 1000 μεταλλάξεις έχουν περιγραφεί ως σήμερα με πιο συχνές (>50%) τις missense μεταλλάξεις. (Εικόνα 2)
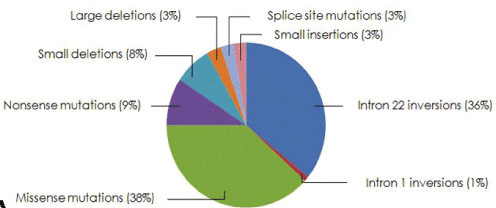
Εικόνα 1.Μεταλλάξεις Αιμοροφιλίας Α
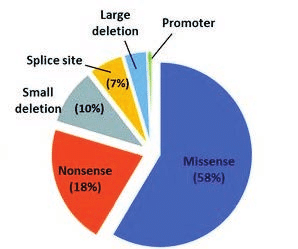
Εικόνα 2. Μεταλλάξεις Αιμορροφιλίας Β
Κλινική Εικόνα
Η πιο χαρακτηριστική εκδήλωση της αιμορροφιλίας που είναι παρόμοια και τους δύο τύπους είναι τα αίμαρθρα (αιμορραγίες στις αρθρώσεις) που αφορά >75% των αιμορραγικών επεισοδίων με συχνότερη εντόπιση τις ποδοκνημικές αρθρώσεις ακολουθούμενη από τα γόνατα και τους αγκώνες. Υποτροπιάζοντα αίμαρθρα στην ίδια άρθρωση (άρθρωση «στόχος») οδηγούν σε ανάπτυξη υπερτοφικής υμενίτιδας δημιουργία «φαύλου κύκλου» υποτροπών και προοδευτική καταστροφή της άρθρωσης με τελικό αποτέλεσμα εγκατάσταση αιμορροφιλικής αρθροπάθειας. Στα τελικά στάδια της αρθροπάθειας η άρθρωση καθίσταται μη λειτουργική, με διαταραχή της αρχιτεκτονικής της, χρόνιο πόνο και εγκατάσταση σοβαρής αναπηρίας. [4]. Εικόνες 3 και 4.
Σοβαρά μπορούν να είναι επίσης τα μυϊκά αιματώματα καθώς μπορεί να οδηγήσουν σε σύνδρομο διαμερίσματος και παρέσεις νεύρων. Χαρακτηριστικό μυϊκό αιμάτωμα είναι το αιμάτωμα του λανογοψοϊτου μυός που εμφανίζεται με άλγος λαγονίου και βουβωνικής χώρας, κάμψη ισχίου και υπαισθησία μηρού.
Οι εγκεφαλικές αιμορραγίες αποτελούν επίσης μια συχνή αιτία θανάτου. Από τις αιμορραγίες βλεννογόνων συχνές είναι οι αιμορραγίες της στοματικής κοιλότητας καθώς και οι αιματουρία. Το αιμάτωμα της βάσης της γλώσσας χρήζει άμεση αντιμετώπισης καθώς μπορεί να οδηγήσει σε απόφραξη αεροφόρων οδών. [1,2]
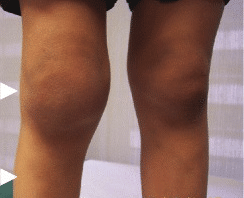
Εικόνα 3. Υπερτροφική υμενίτιδα γόνατος
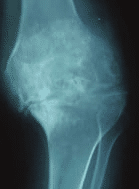
Εικόνα 4. Τελικού σταδίου αιμορροφιλική αρθροπάθεια γόνατος
Θεραπεία – Γενικές Αρχές
Στόχος της θεραπείας των ατόμων με αιμορροφιλία είναι η πρόληψη και αντιμετώπιση των αιμορραγιών, αλλά και των επιπλοκών της νόσου (αιμορροφιλική αρθροπάθεια, ανάπτυξη αναστολέων). Η σπανιότητα και η πολυπλοκότητα του χειρισμού της νόσου οδήγησε στην ανάπτυξη γενικών αρχών αντιμετώπισης, οι οποίες αποτυπώνονται σε κατευθυντήριες οδηγίες τόσο Ευρωπαϊκών όσο και Διεθνών Οργανισμών για την Αιμορροφιλία [5,6]και οι κυριότερες περιλαμβάνουν:
- Παροχή ολιστικής φροντίδας (Comprehensive care) μέσω εξειδικευμένων κέντρων
- Δυνατότητα για χορήγηση θεραπείας στο σπίτι (home treatment)
- Προφυλακτική θεραπεία στα παιδιά με στόχο, κυρίως, την πρόληψη της ανάπτυξης αιμορροφιλικής αρθροπάθειας, Εφαρμογή πρωτοκόλλων ανοσοανοχής (Immune Tolerance Induction) σε άτομα με αναστoλέα.
Θεραπεία Υποκατάστασης
Συμπυκνωμένοι παράγοντες πήξης
Η θεραπεία της αιμορροφιλίας Α και Β έχει στόχο την υποκατάσταση των επιπέδων του παράγοντα πήξης που λείπει. Αυτό σήμερα επιτυγχάνεται με χορήγηση σκευασμάτων συμπυκνωμένων παραγόντων πήξης VIII και IX αντίστοιχα.
Η χορήγηση της θεραπείας υποκατάστασης γίνεται:
- Επί αιμορραγικού επεισοδίου (on demand).
- Προληπτικά, για την αποφυγή διεγχειρητικής ή μετεγχειρητικής αιμορραγίας (preventive treatment)
3. Προφυλακτικά (prophylaxis) με κύριο στόχο την ελαχιστοποίηση του αριθμού των αιμάρθρων κυρίως των αυτόματων και πρόληψη της αιμορροφιλικής αρθροπάθειας.
Ειδικότερα η προφυλακτική θεραπεία μπορεί να είναι:
α) πρωτογενής, που ξεκινά συνήθως μεταξύ πρώτου και δεύτερου χρόνου ζωής παιδιών με βαριά αιμορροφιλία, είτε πριν την εμφάνιση αιμάρθρου είτε μετά το πρώτο αιμορραγικό επεισόδιο, β) δευτερογενής, σε παιδιά που έχουν ήδη εμφανίσει αίμαρθρα, με στόχο να αναχαιτισθεί η εξέλιξη της αρθροπάθειας, γ) τριτογενής, σε ενηλίκους που έχουν ήδη αναπτύξει αρθροπάθεια. Πολλές μεγάλες τυχαιοποιημένες μελέτες έχουν αποδείξει την ευεργετική επίδραση της προφυλακτικής θεραπείας τόσο στα παιδιά όσο και στα ενήλικα άτομα με αιμορροφιλία ελαττώνοντας δραματικά τον ετήσιο ρυθμό αιμορραγιών (ABR -Annual Bleeding Rate) και αυξάνοντας την δραστηριότητα των ατόμων και κατ’ επέκταση τη βελτίωση της ποιότητας ζωής.[7,8]
Τα τελευταία 20 χρόνια η προσέγγιση αυτή είναι το gold standard της θεραπείας της βαριάς αιμορροφιλίας στις χώρες που έχουν επάρκεια σκευασμάτων παραγόντων πήξης. Τα σχήματα και η δοσολογία της προφυλακτικής θεραπείας εξατομικεύονται λαμβάνοντας υπόψιν το αιμορραγικό προφίλ του αιμορροφιλικού, τον τρόπο ζωής και την δραστηριότητά του καθώς και το ατομικό προφίλ φαρμακοκινητικής που παρουσιάζει στο σκεύασμα που χρησιμοποιείται. [9]
Εξέλιξη θεραπείας υποκατάστασης
Κάνοντας μία γρήγορη ιστορική αναδρομή μπορεί κανείς να σταθεί σε κάποιες σημαντικές περιόδους στην εξέλιξη της θεραπευτικής αντιμετώπισης των ατόμων με αιμορροφιλία με σημαντική επίδραση στη φυσική ιστορία της νόσου. Το πρώτο σημαντικό βήμα αποτέλεσε η χορήγηση πλάσματος και κρυοκαθιζήματος το 1964 από την Judith Pool, που περιέχοντας τον παράγοντα που λείπει σε σημαντική ποσότητα, αποτέλεσε το κλειδί για την αντιμετώπιση των σοβαρών αιμορραγιών. Ακολούθησε η παραγωγή από τη φαρμακοβιομηχανία, συμπυκνωμάτων παραγόντων πήξης VIII και ΙΧ, που καθιέρωσαν τη θεραπεία στο σπίτι με τη χορήγηση μεγαλύτερης ποσότητας παράγοντα σε μικρότερο όγκο και οδήγησαν πλέον στην αύξηση της επιβίωσης αλλά και τη βελτίωση της ποιότητας ζωής.
Την δεκαετία του 1990 με την πρόοδο της μοριακής βιολογίας η παραγωγή ανασυνδυασμένων (recombinant) σκευασμάτων παραγόντων πήξης, επέτρεψαν ασφαλή ένταξη σε σχήματα προφύλαξης, όλων των παιδιών αλλά και των ενηλίκων χωρίς τον κίνδυνο των μεταδιδόμενων με το αίμα ιογενών λοιμώξεων.
Παρά όμως τα καλά θεραπευτικά αποτελέσματα που καταγράφονταν τα τελευταία 30 χρόνια, συνεχίζουν να υπάρχουν «ανεκπλήρωτες ανάγκες» τόσο για τους αιμορροφιλικούς και τις οικογένειές τους όσο και τους θεράποντες. Ποιο σημαντικές:
α) η ανάγκη ενδοφλέβιας χορήγησης των παραγόντων 2-3 φορές/εβδομάδα λόγω του μικρού χρόνου ημίσειας ζωής. Οι συχνές φλεβοκεντήσεις δεν επέτρεπαν την καλή συμμόρφωση στα σχήματα προφύλαξης κυρίως για τα μικρά παιδιά και τους εφήβους, με αποτέλεσμα συχνές breakthrough αιμορραγίες.
β) το μεγάλο ποσοστό ανάπτυξης αναστολέων του παράγοντα VIII, αντισωμάτων που κάνουν την θεραπεία υποκατάστασης αναποτελεσματική και απαιτούν εναλλακτικές και ιδιαίτερα εντατικοποιημένες και κοστοβόρες θεραπευτικές προσεγγίσεις. (βλ. Κεφαλαιο «Ανασταλτές»)[11]
Νεώτερες θεραπευτικές προσεγγίσεις
- Σκευάσματα μεγαλύτερου χρόνου ημίσειας ζωής (Extended Half Life)
Τα τελευταία χρόνια οι ερευνητικές προσπάθειες οδήγησαν στην ανάπτυξη συμπυκνωμάτων παραγόντων VIII και IX με αυξημένο χρόνο ζωής στο πλάσμα. Η αύξηση του χρόνου ημίσειας ζωής επιτυγχάνεται με τη μεταβολή της δομής των μορίων των πρωτεϊνών της πήξης με διάφορες μεθόδους. Κυρίως έχουν χρησιμοποιηθεί οι τεχνικές
Α) της Πεγκυλίωσης, δηλ. σύνδεσης της πρωτεΐνης της πήξης με μόριο polyethylene glycol και Β) της σύντηξης με άλλη πρωτεΐνη μεγαλύτερου χρόνου ημίσειας ζωής όπως η Fc περιοχή της ανοσοσφαιρίνης IgG, ή η αλβουμίνη. Αυτές οι στρατηγικές βελτίωσαν τον χρόνο ημίσειας ζωής των παραγόντων με πολύ καλύτερα αποτελέσματα για τον παράγοντα ΙΧ (3-6 φορές ) σε σύγκριση με τον παράγοντα VIII (1.5-1.6 φορές) και τελικά επιτυγχάνεται βελτίωση του θεραπευτικού αποτελέσματος με μείωση των εβδομαδιαίων εγχύσεων. [10,11]
- Θεραπείες μη υποκατάστασης
Ένα νέο μεγάλο βήμα έχει γίνει επίσης στην έρευνα εναλλακτικών θεραπειών που απομακρύνονται από τη λογική της υποκατάστασης του παράγοντα που λείπει, προάγοντας την διαδικασία της πήξης με διαφορετικούς τρόπους. Οι νεώτερες αυτές θεραπείες, έχουν το πλεονέκτημα της υποδόριας χορήγησης και έχουν μεγάλο χρόνο ζωής και ίσως στο μέλλον, αλλάξουν την μέχρι σήμερα φιλοσοφία της αντιμετώπισης της αιμορροφιλίας με θεραπεία υποκατάστασης. Ήδη ένα νέο διειδικό μονοκλωνικό αντίσωμα το emicizumab που μιμείται τη δράση του ενεργοποιημένου παράγοντα VIII, συνδεόμενο με τους παράγοντες ΙΧ και Χ στο σύμπλεγμα της τενάσης, χρησιμοποιείται με επιτυχία σε άτομα με αιμορροφιλία Α που έχουν αναπτύξει αναστολείς αλλά και σε άτομα χωρίς αναστολείς που δυσκολεύονται στις ενδοφλέβιες εγχύσεις. Σε ερευνητικό επίπεδο επίσης βρίσκονται το μονοκλωνικό αντίσωμα concizumab με δράση αντι-TFPI καθώς και το ανασταλτικό RNA Fitusiran που ελαττώνει τα επίπεδα της αντιθρομβίνης. [2,10,11]
- Γονιδιακή θεραπεία
Πολύ ενθαρρυντικά είναι και τα αποτελέσματα των τελευταίων χρόνων από τις μελέτες της γονιδιακής θεραπείας. [13].Η γονιδιακή θεραπεία δίνει ελπίδα για ίαση, καθώς η μεταφορά στον οργανισμό ενός λειτουργικού γονιδίου που αντικαθιστά το πάσχον, εδραιώνει τη συνεχή ενδογενή παραγωγή των παραγόντων VIII και ΙΧ. Η αιμορροφιλία αποτελεί ιδανικό στόχο για γονιδιακή θεραπεία καθώς αφορά μονήρη μετάλλαξη και προσθήκη γονιδίου, ενώ ακόμα και ήπια παραγωγή πρωτεΐνης στον άτομο με βαριά αιμορροφιλία, αποτελεί ικανοποιητικό αποτέλεσμα μετατρέποντάς τον σε άτομο με ήπια αιμορροφιλία. Οι μελέτες στις οποίες συμμετέχει και η χώρα μας έχουν άριστα άμεσα αποτελέσματα, αλλά η διατήρηση του θετικού αποτελέσματος σε βάθος χρόνου, θα επιβεβαιώσει την αξία της εφαρμογής της για το μέλλον.
Είναι αντισώματα που εξουδετερώνουν τη δράση του FVIII ή FIX. Αναπτύσσονται σε απάντηση της θεραπείας υποκατάστασης του παράγοντα πήξης που λείπει και οδηγούν σε βαριά αιμορραγικά επεισόδια που δεν ανταποκρίνονται στη χορήγηση παραγόντων πήξης. Είναι πολυκλωνικά αντισώματα IgG4 υψηλής συγγένειας και συνδέονται με την περιοχή Α2 και το C- τελικό τμήμα του μορίου του FVIII. Χαρακτηρίζονται από το τίτλο τους και την αναμνηστική απάντηση. Ο τίτλος αφορά την ανασταλτική ικανότητα του πλάσματος του ασθενή να εξουδετερώσει τον χορηγούμενο παράγοντα πήξης και ποσοτικοποιείται με τη μεθοδο Nijmegen σε μονάδες Bethesda (BU). Υψηλός χαρακτηρίζεται ο ανασταλτής > 5 BU και χαμηλός 0.5-5 BU.
Η συχνότητα εξαρτάται από τον τύπο και τη βαρύτητα της αιμορροφιλίας. Στην βαριά αιμορροφιλία Α η συχνότητα ανέρχεται στο 30% για τους πρωτοθεραπευόμενους ασθενείς, ενώ είναι χαμηλή σ’ αυτούς που έχουν λάβει στο παρελθόν διάφορα σκευάσματα. Στην μέση και ήπια αιμορροφιλία Α η συχνότητα ανέρχεται στο 3-13%. Αντίθετα στην αιμορροφιλία Β η συχνότητα είναι χαμηλή και δεν ξεπερνά το 3%.
Οι περισσότεροι ανασταλτές εμφανίζονται νωρίς, συνήθως μετά τις 10 πρώτες μέρες έκθεσης στον παράγοντα που λείπει και ποτέ μετά τις 50 ημέρες έκθεσης.
Η ανοσολογία της ανάπτυξης των ανασταλτών είναι πολύπλοκη και όχι απόλυτα κατανοητή. Θεωρείται πολυπαραγοντική η αιτιολογία τους με προδιαθεσικούς παράγοντες να αφορούν τόσο τον ασθενή όσο και την θεραπεία. (πίνακας 2) [2]
Παράγοντες που σχετίζονται με τον ασθενή
– Βαρύτητα αιμορροφιλίας
– Μετάλλαξη του παράγοντα VIII/ΙΧ
– Οικογενειακό ιστορικό ανασταλτών
– Φυλή και εθνικότητα
– Πολυμορφισμοί κυτταροκινών και ανοσορυθμιστικών μορίων (IL-10, CTLA4, TNFA0Παράγοντες που σχετίζονται με τη θεραπεία
– Ηλικία και ημέρες έκθεσης
– Εντατικοποιημένα σχήματα έκθεσης/προφυλαξης
– Ανασυνδυασμένα σκευάσματα έναντι πλασματικών
Πίνακας 2. Παράγοντες κινδύνου για ανάπτυξη ανασταλτών
Στους ασθενείς που αναπτύσσουν ανασταλτές οι στόχοι είναι αφ’ ενός η αντιμετώπιση των αιμορραγικών επεισοδίων και αφ’ετέρου η εκρίζωση του ανασταλτή.
Η αντιμετώπιση των αιμορραγιών γίνεται με χρήση παραγόντων παράκαμψης, όπως είναι ο ενεργοποιημένος παράγοντας VII (rFVIIa) και το ενεργοποιημένο προθρομβινικό σύμπλεγμα (aPCC), σκευάσματα αρκετά αποτελεσματικά αλλά χωρίς εργαστηριακή δυνατότητα παρακολούθησης του αιμοστατικού αποτελέσματος.
Τα σχήματα ανοσοαντοχής για την εκρίζωση του ανασταλτή του παράγοντα VIII (Immune Tolerance Induction) περιλαμβάνουν συχνές εγχύσεις υψηλών δόσεων παράγοντα για μεγάλο χρονικό διάστημα και η αποτελεσματικότητά τους ανέρχεται στο 65-70% των πασχόντων. Είναι θεραπείες με πολύ μεγάλο κόστος και μεγάλη επίπτωση στην ποιότητα ζωής των ασθενών και των οικογενειών τους (τοποθέτηση port-A-cath στα παιδιά, αντιμετώπιση συχνών breakthrough αιμορραγιών). Η θεραπεία ανοσοανοχής για την Αιμορροφιλία Β έχει μικρότερη πιθανότητα επιτυχίας (25%) και συχνά συνοδεύεται από επιπλοκές (νεφρωσικό σύνδρομο). Συμπληρωματική αγωγή με ανοσοκατασταλτικά ή ανοσοτροποποιητικά φάρμακα χρησιμοποιείται κατά περίπτωση. [12}
Συμπεράσματα
Σήμερα η αιμορροφιλία είναι ένα νόσημα με εξειδικευμένη αλλά αποτελεσματική αντιμετώπιση που επιτρέπει προσδόκιμο ζωής παρόμοιο με των μη πασχότνων. Οι νέες θεραπευτικές προσεγγίσεις οδηγούν σε αλλαγή των θεραπευτικών στόχων που δεν αφορούν πλέον την επιβίωση ή την αναπηρία, αλλά την άριστη σωματική και ψυχική υγεία και την πλήρη δραστηριότητα και ένταξη στο κοινωνικό σύνολο. Η εξατομίκευση της θεραπείας που θα βασίζεται στις ανάγκες του κάθε ατόμου με αιμορροφιλία είναι ο οδηγός για να υπάρξει το μέγιστο όφελος, ενώ οι θετικές εξελίξεις από τις μελέτες τις γονιδιακής θεραπείας δίνουν ελπίδες για δυνατότητα ίασης.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Berntorp E, Fischer K, Hart DP, Mancuso ME, Stephensen D, Shapiro AD, Blanchette V. Haemophilia. Nat Rev Dis Primers. 2021 Jun 24;7(1):45.
- Peyvandi F, Garagiola I, Young G. The past and future of haemophilia: diagnosis, treatments, and its complications. Lancet. 2016 Jul9;388(10040):187-97
- WFH Annual Global Survey https://www1.wfh.org/publications/files/pd
- Gualtierotti R, Solimeno LP, Peyvandi F. Hemophilic arthropathy: Current knowledge and future perspectives. J Thromb Haemost. 2021 Sep;19(9):2112-2121.
- Srivastava A, Santagostino E, Dougall A, et al. WFH Guidelines for the Management of Hemophilia, 3rd edition. Haemophilia. 2020: 26(Suppl 6): 1-158.
- Colvin BT, Astermark J, Fischer K, Gringeri A, Lassila R, Schramm W, Thomas A, Ingerslev J; Inter Disciplinary Working Group. European principles of haemophilia care. Haemophilia. 2008 Mar;14(2):361-74.
- Manco-Johnson MJ, Abshire TC, Shapiro AD, Riske B, Hacker MR, Kilcoyne R Ingram JD, et al. Prophylaxis versus episodic treatment to prevent joint disease in boys with severe hemophilia. N Engl J Med. 2007 Aug 9;357(6):535-44.
- Manco-Johnson MJ, Kempton CL, Reding MT,et al. Randomized, controlled, parallel-group trial of routine prophylaxis vs. on-demand treatment with sucrose-formulated recombinant factor VIII in adults with severe hemophilia A (SPINART). J Thromb Haemost. 2013 Jun;11(6):1119-27.
- Coppola A, Franchini M, Tagliaferri A. Prophylaxis in people with haemophilia. Thromb Haemost. 2009 Apr;101(4):674-81.
- Bhardwaj R, Rath G, Goyal AK. Advancement in the treatment of haemophilia. Int J Biol Macromol. 2018 Oct 15;118(Pt A):289-295.
- Peters R, Harris T. Advances and innovations in haemophilia treatment. Nat Rev Drug Discov. 2018 Jul;17(7):493-508.
- Collins PW, Chalmers E, Hart DP, Liesner R, Rangarajan S, Talks K, Williams M, Hay CR; UK Haemophilia Centre Doctors. Diagnosis and treatment of factor VIII and IX inhibitors in congenital haemophilia: (4th edition). UK Haemophilia Centre Doctors Organization. Br J Haematol. 2013 Jan;160(2):153-70.
- Nathwani AC. Gene therapy for hemophilia. Hematology Am Soc Hematol Educ Program. 2019 Dec 6;2019(1):1-8.
CMJ 2022; 2: 107-111