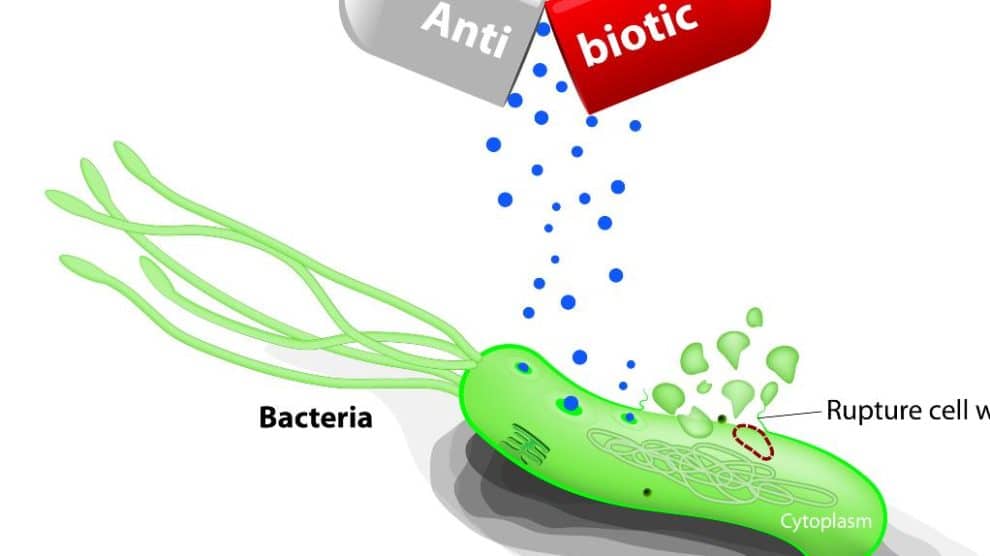
Appropriate Use of Antibiotics
Η εμφάνιση της αντιμικροβιακής αντιστάσεως των παθογόνων έχει πλέον αναγνωριστεί παγκοσμίως ως σημαντικό πρόβλημα υγείας. Είναι καλώς γνωστό ότι οι λοιμώξεις προκαλούμενες από μικροοργανισμούς ανθεκτικούς στα αντιμικροβιακά στα νοσοκομεία συνοδεύονται με αυξημένη νοσηρότητα, θνησιμότητα και αύξηση των δαπανών υγείας. Η αντιμικροβιακή αντίσταση είναι στενά συνδεδεμένη με την ακατάλληλη χρήση των αντιμικροβιακών φαρμάκων και την επιλογή και διασπορά των ανθεκτικών μικροοργανισμών η οποία επί παρουσίας των αντιμικροβιακών διευκολύνεται από την ακατάλληλη χρήση και κατάχρηση των φαρμάκων.1
Ο έλεγχος της λοιμώξεως φαίνεται ότι σε πολλές περιπτώσεις είναι εφικτός, αλλά η αλήθεια είναι ότι η συχνότητα και η θνησιμότητα που συνοδεύονται με τις λοιμώξεις είναι εισέτι πολύ υψηλή. Η σήψη είναι μια από τις δύο ή τρείς αιτίες θανάτων στο νοσοκομείο2 και η συχνότητα θνησιμότητας των σοβαρών λοιμώξεων είναι υψηλή, περίπου 50%.3 Η αντιμετώπιση των λοιμώξεων είναι πάντοτε σύνθετη και ο σχεδιασμός των αποτελεσματικών θεραπειών είναι πολύ δύσκολος σε ορισμένες καταστάσεις και για ορισμένους ιατρούς. Ο σωστός σχεδιασμός με βάση τα αποτελέσματα μελετών ελαττώνει τη θνησιμότητα.4 Πάντως, αυτό το πρόβλημα έχει καταστεί πλέον περίπλοκο κατά τα τελευταία ολίγα έτη ως συνέπεια της αντιστάσεως στα αντιβιοτικά, την προοδευτική ελάττωση της αποτελεσματικότητας του εύρους των διαθέσιμων αντιβιοτικών και τον μικρό αριθμό των διαθέσιμων νέων αντιβιοτικών.5
Τα αντιβιοτικά είναι ένα από τα πλέον συχνά αναγραφόμενα φάρμακα σήμερα. Έχει εκτιμηθεί ότι πλέον του ενός τρίτου των νοσοκομειακών ασθενών λαμβάνει μια σειρά θεραπείας με αντιβιοτικά και τα αντιβιοτικά μπορεί να ευθύνονται για πλέον του 40% του προϋπολογισμού των νοσοκομείων. Η αξιόπιστη χρήση των αντιβιοτικών είναι ως εκ τούτου εξαιρετικά σημαντική καθόσον η μη συνετή χρήση αυτών μπορεί να προκαλέσει ανεπιθύμητες επιδράσεις στον ασθενή, πρόκληση εμφανίσεως αντίστασης στα αντιβιοτικά και αύξηση των δαπανών υγείας.6
Όταν συνταγογραφείται ένα αντιβιοτικό θα πρέπει να λαμβάνονται υπόψιν ορισμένες αναγκαίες αρχές προκειμένου η αντιβιοτική θεραπεία να θεωρείται κατάλληλη όπως αναλύεται κατωτέρω.
- Είναι το αντιβιοτικό απαραίτητο; Τα αντιβιοτικά είναι γενικά χρήσιμα μόνο για τη θεραπεία των βακτηριακών λοιμώξεων. Είναι σημαντικό να ενθυμούμεθα ότι όλοι οι πυρετοί δεν οφείλονται σε λοιμώξεις και ότι όλες οι λοιμώξεις δεν προκαλούνται από βακτήρια. Οι περισσότερες των λοιμώξεων που παρατηρούνται στη γενική πρακτική είναι ιογενούς αιτιολογίας και τα αντιβιοτικά ουδέποτε μπορούν να θεραπεύσουν τις ιογενείς λοιμώξεις ούτε να προλάβουν τις δευτεροπαθείς βακτηριακές λοιμώξεις σε αυτούς τους ασθενείς. Ακόμη δε και επί κατοχυρώσεως της βακτηριακής αιτιολογίας, τα αντιβιοτικά δεν είναι απολύτως απαραίτητα. Ορισμένες βακτηριακές λοιμώξεις υποχωρούν αυτομάτως. Ορισμένες επιφανειακές δερματικές λοιμώξεις μπορεί να είναι πλέον κατάλληλο να θεραπευτούν με τοπικά αντισηπτικά, οι υπάρχουσες συλλογές του πύου πρέπει να παροχετεύονται χειρουργικά και εάν η παροχέτευση είναι επαρκής τα αντιβιοτικά συχνά δεν χρειάζονται.4
- Ο ρόλος των καλλιεργειών: Η λήψη των κατάλληλων καλλιεργειών αίματος, ούρων ή ιστού προ της εισαγωγής της θεραπείας είναι σημαντική για τη διαπίστωση των υπεύθυνων μικροοργανισμών. Όλες οι οδηγίες συνιστούν τη λήψη καλλιεργειών προ της ενάρξεως της αντιμικροβιακής θεραπείας, εάν αυτό μπορεί να γίνει χωρίς καθυστέρηση της θεραπείας περισσότερο των 45 λεπτών.7 Πρακτικά, δύο δείγματα καλλιεργειών, ένα για αερόβιο και ένα για αναερόβιο καλλιέργεια, θα πρέπει να λαμβάνονται από 2 περιοχές.
Σημειώνεται, ότι, οι μυκητιασικές λοιμώξεις μπορεί να εμφανίζουν καθυστερήσεις στην αύξηση και δυσκολία στην ταυτοποίηση των μικροοργανισμών με τις εν είδη ρουτίνας αιμοκαλλιέργειες. Στον Πίνακα 1 αναφέρεται η συχνότητα των θετικών αιμοκαλλιεργειών σύμφωνα με την ύποπτη περιοχή της λοιμώξεως.
Πίνακας 1. Αποτελέσματα Αιμοκαλλιεργειών Σύμφωνα με τη Λοιμώδη Εστία
| Περιοχή της Λοιμώξεως | Θετική Αιμοκαλλιέργεια (%) |
| Πνευμονία της κοινότητας Πυελονεφρίτις / Επιπλεκόμενη ουρολοίμωξη Μηνιγγίτιδα Κυτταρίτιδα Ουδετεροπενία | 6 – 14 20 – 30 80 – 90 5 – 8 10 |
- Ο ασθενής: Διάφοροι παράγοντες έχουν σημασία στην εκλογή του αντιβιοτικού. Η ηλικία είναι ένας σημαντικός παράγοντας. Τα πολύ νεαρά και πολύ ηλικιωμένα άτομα είναι περισσότερο επιρρεπή στις ανεπιθύμητες ενέργειες των αντιβιοτικών. Τα νεογνά έχουν ανώριμες την ηπατική και νεφρική λειτουργία, γεγονός το οποίο επιδρά επί του μεταβολισμού ή απεκκρίσεως των αντιβιοτικών. Τα αντιβιοτικά και οι μεταβολίτες των, π.χ. τετρακυκλίνες και κινολόνες μπορεί να επιδράσουν κατά ανεπιθύμητο τρόπο επί της αυξήσεως των ιστών και οργάνων. Οι υπερήλικες ασθενείς είναι δυνατόν να υποφέρουν από νεφροτοξικότητα και αλλεργικές αντιδράσεις. Τροπολογίες της δοσολογίας είναι απαραίτητες σε ασθενή με νεφρική ή ηπατική ανεπάρκεια. Γενετικοί παράγοντες μπορεί να επιδράσουν στη μεταβολική οδό του φαρμάκου (π.χ. ακετυλίωση της ισονιαζίδης) ή έχουν κίνδυνο εμφανίσεως ανεπιθύμητης αντίδρασης (π.χ. γλυκόζη-6-φωσφορική δεϋδρογονάση και αιμολυτική αναιμία). Το ιστορικό αλλεργίας στα αντιβιοτικά θα πρέπει να εξετάζεται λεπτομερώς προ της χορήγησης και να εξετάζεται η πιθανότητα διασταυρούμενης αλλεργίας μεταξύ πενικιλλίνης και κεφαλοσπορινών.8
- Κατάλληλη εκλογή του αντιβιοτικού: Οι κλινικοί θα πρέπει να έχουν επαρκή γνώση των φαρμακοκινητικών ιδιοτήτων των χρησιμοποιούμενων αντιβιοτικών. Τα αντιβιοτικά ποικίλλουν όσον αφορά την απορρόφηση από το στόμα ή της ικανότητάς τους να διέρχονται το φραγμό αίματος-εγκεφάλου και αυτοί οι παράγοντες θα επιδράσουν επί των οδών χορήγησης.
Η ικανότητα του αντιβιοτικού να επιτυγχάνει θεραπευτικές συγκεντρώσεις στην περιοχή της λοίμωξης είναι ένας άλλος σημαντικός παράγοντας των αντιβιοτικών που χρησιμοποιούνται για τη θεραπεία των ουρολοιμώξεων. Ορισμένα αντιβιοτικά έχουν πολύ σοβαρές τοξικές επιδράσεις και αυτά είναι καλό να αποφεύγονται. Ο ιατρός θα πρέπει να είναι επίσης ενήμερος για τις αλληλεπιδράσεις των αντιβιοτικών με άλλα φάρμακα (αντιβιοτικά και μη αντιβιοτικά). Τέλος, θα πρέπει να λαμβάνεται υπόψιν το κόστος των αντιβιοτικών. Επίσης, η συμμόρφωση των ασθενών στα φάρμακα είναι σημαντικός παράγοντας που πρέπει να λαμβάνεται υπόψιν στην εκλογή του αντιβιοτικού. Οι ασθενείς είναι πολύ πιθανόν να συμμορφώνονται με τη βραχύτερη διάρκεια θεραπείας και της άπαξ ημερήσιας χορήγησης.9,10
Άλλοι παράγοντες που θα πρέπει να λαμβάνονται υπόψιν είναι η ύποπτη περιοχή της λοίμωξης και η τοπική ευαισθησία των υπεύθυνων μικροοργανισμών. Η ύποπτη περιοχή της λοίμωξης υποδεικνύει τα συνήθη πιθανά παθογόνα και όθεν δεικνύει ποία αντιβιοτικά μπορεί να επιτύχουν επαρκείς συγκεντρώσεις στην περιοχή.9,10 Τα χαρακτηριστικά της τοπικής ευαισθησίας αποτελούν οδηγό για την ταυτοποίηση των αντιβιοτικών με βάση το αντιβιόγραμμα για την υψηλή πιθανότητα της καλύψεως για τα ύποπτα παθογόνα.10
- Χρόνος χορήγησης της αντιμικροβιακής θεραπείας: Η σημασία του χρόνου χορήγησης των αντιβιοτικών είναι αμφισβητήσιμη και αιτιολογική συσχέτιση δεν έχει καλώς κατοχυρωθεί. Για ασθενείς που είναι κριτικώς πάσχοντες με σηπτικό shock και μηνιγγίτιδα, πάντως, τα υπάρχοντα δεδομένα υποδεικνύουν ότι η πρώιμη χορήγηση αντιβιοτικών συνοδεύεται με υψηλές συχνότητες επιβίωσης. Στις επείγουσες περιπτώσεις είναι αναγκαίο να γίνει σοβαρή συζήτηση για την προσεκτική λήψη αποφάσεων ως προς τη θεραπεία των ασθενών με πιθανώς σοβαρές λοιμώξεις εμπειρικώς ή να αναμένουμε μια ακόμη εξέταση βασιζόμενη σε αμφότερα την καλύτερη διαθέσιμη ένδειξη και εκτίμηση του κινδύνου παρά την κλίνη του ασθενούς. Υπάρχει μεγάλη βιβλιογραφία η οποία δεικνύει ότι ο χρόνος χορήγησης των αντιβιοτικών συνοδεύεται με υπερβολική χρήση και κακή χρήση των αντιβιοτικών.11
- Εκλογή του σχήματος. Παρεντερική ή από το στόμα: Παραδοσιακά, η παρεντερική θεραπεία προτιμάται για ασθενείς με σοβαρή σήψη. Τα υπάρχοντα σήμερα αντιβιοτικά από το στόμα απορροφούνται κατά αξιόπιστο τρόπο και είναι ικανά να επιτυγχάνουν υψηλά επίπεδα στο αίμα και στους ιστούς και κατά συνέπεια μπορεί να χρησιμοποιούνται και επί σοβαρών λοιμώξεων.
Η θεραπεία από του στόματος έχει αρκετά πλεονεκτήματα. Ο περιορισμός της ανάγκης για ενδοφλέβια πρόσβαση, μια σημαντική πηγή βακτηριαιμίας, είναι ίσως το πλέον σημαντικό πλεονέκτημα. Άλλες επιπλοκές σχετιζόμενες με την ενδοφλέβιο γραμμή, όπως φλεβίτις και πνευμονική εμβολή, επίσης πιθανότατα ελαττώνονται. Επιπλέον, η θεραπεία από του στόματος είναι πολύ χαμηλού κόστους συγκριτικά με την ενδοφλέβια θεραπεία. Πρέπει να σημειωθεί ότι η παρεντερική θεραπεία είναι απολύτως ενδεδειγμένη σε ασθενείς που δεν ανέχονται την από του στόματος θεραπεία.4,9
- Χρήση των αντιβιοτικών σε συνδυασμό με άλλες μορφές θεραπείας: Αν και τα αντιβιοτικά αποτελούν θαυμάσια υλικά για την καταπολέμηση των λοιμώξεων, αυτά δεν είναι η μόνη μορφή θεραπείας. Υπάρχουν τρεις άλλες αναγκαίες οδοί κατ’ ουσίαν για κάθε λοίμωξη: Έλεγχος της εστίας, πρόληψη και φυσιολογική αντιμετώπιση. Σε αρμονία με την κατάλληλη χρήση των αντιβιοτικών, η αξία αυτών των μορφών παρέμβασης μπορεί να είναι ίση ή ακόμη μεγαλύτερη εκείνης των αντιβιοτικών σε ορισμένες περιπτώσεις.12
- Έλεγχος της εστίας: Η εστία της λοίμωξης η οποία δεν δύναται να αποστειρωθεί από τα αντιβιοτικά μόνον πρέπει να αφαιρείται. Συνήθεις εστίες είναι οι ενσωματωμένοι καθετήρες, ενδοτραχειακοί και ρινογαστρικοί σωλήνες, νεκρωτικός, μολυσμένος ιστός και εμφυτευθέντα υλικά.4,8,12
- Πρόληψη: Πιθανόν ο καλύτερος τρόπος στην αντιμετώπιση των λοιμώξεων είναι η πρόληψη της εμφανίσεως (π.χ. εμβόλια).
- Φυσιολογική αντιμετώπιση: Ο όρος «φυσιολογική αντιμετώπιση» αναφέρεται στην αιμοδυναμική και μεταβολική αναζωογόνηση σε ασθενή με σήψη, είτε για την πρόληψη πολλαπλής οργανικής ανεπάρκειας ή παροχή υποστήριξης.
- Σοβαρότητα της λοίμωξης: Όταν εξετάζεται η σοβαρότητα της λοίμωξης, τρεις παράγοντες επηρεάζουν την εκλογή του αντιβιοτικών: Μολυσματικότητα του μικροοργανισμού, περιοχή και τύπος της λοίμωξης και ευαισθησία του ξενιστού.4,8,11
- Μολυσματικότητα του μικροοργανισμού: Η προέλευση του μικροοργανισμού θα πρέπει να εξετάζεται όταν αξιολογείται η μολυσματικότητα. Οι νοσοκομειακές λοιμώξεις τείνουν να είναι πλέον μολυσματικές έναντι εκείνων της κοινότητας. Τέτοιες καταστάσεις παρατηρούνται συνηθέστερα στην εντατική μονάδα και σε ασθενείς με εγκαύματα οι οποίοι μολύνονται πολλάκις με ανθεκτικά βακτήρια και τα οποία πολλές φορές εκριζώνονται δύσκολα.4,8,11
- Τύπος και εστία της λοίμωξης: Η πυώδης μηνιγγίτις είναι γενικά περισσότερο σοβαρή έναντι του ενδοκοιλιακού αποστήματος, το οποίο με τη σειρά του είναι σοβαρότερο του δερματικού αποστήματος. Τα αντιβιοτικά θα πρέπει να επιλέγονται σύμφωνα και με τη διάρκεια της θεραπείας. Η πυώδης μηνιγγίτις μπορεί να χρειάζεται τη χρήση αντιβιοτικών που έχουν υψηλή απέκκριση στο εγκεφαλονωτιαίο υγρό, όπως επίσης η ενδορραχιαία αντιβιοτική θεραπεία. Η ενδοκοιλιακή σήψη θεραπεύεται με αντιβιοτικά που είναι δραστικά εναντίον αμφότερων των εντερικών αερόβιων και αναερόβιων παθογόνων. Το δερματικό απόστημα, αντιθέτως, μπορεί να χρειάζεται διάνοιξη και παροχέτευση αλλά όχι αντιβιοτικά.4,8,11
- Ευαισθησία του ξενιστού: Σε ανοσοκατεσταλμένους ασθενείς ακόμη και ήπιες λοιμώξεις μπορεί να καταστούν σοβαρές. Η ανοσολογική ικανότητα μπορεί να επηρεαστεί κατ’ ανεπιθύμητο τρόπο από διάφορους παράγοντες, συμπεριλαμβανομένων της υποθρεψίας, σακχαρώδους διαβήτη, αλκοολισμού και προκεχωρημένης ηλικίας. Η παρουσία ενός ή περισσοτέρων από αυτούς τους παράγοντες είναι ένδειξη για πλέον επιθετική θεραπεία της λοίμωξης. Παρομοίως, υψηλή προτεραιότητα θα πρέπει να δίδεται σε ασθενή με σπληνεκτομή, μεταμοσχευθέντες και υποβαλλόμενους σε θεραπεία με κορτικοστεροειδή ή ανοσοκατασταλτικά φάρμακα.
- Επίτευξη του ισοζυγίου μεταξύ αποτελεσματικότητας και τοξικότητας: Στην απλή μορφή της, η υπάρχουσα δοξασία είναι ότι ο ιατρός χρειάζεται να είναι βέβαιος ότι η αρχική δόση του επιλεγέντος αντιβιοτικού είναι κατάλληλη για την ηλικία, βάρος και οργανική λειτουργία (π.χ. ηπατονεφρική). Σχεδόν εν είδη ρουτίνας, πάντως, το δοσολογικό σχήμα ορισμένων αντιβιοτικών (π.χ. αμινογλυκοσίδες, βανκομυκίνη) είναι ανάγκη να διαφοροποιείται από τις βασικές συστάσεις. Όταν η κάθαρση του φαρμάκου είναι ερωτηματική, η παρακολούθηση των συγκεντρώσεων του φαρμάκου στον ορό μπορεί να είναι χρήσιμη, όχι μόνο για τη μέγιστη αποτελεσματικότητα αλλά, πλέον προφανώς για τον περιορισμό ή αποφυγή τοξικών ανεπιθύμητων επιδράσεων που παρατηρούνται με το ιδιαίτερο αντιβιοτικό. Έχει αποδειχθεί ότι είναι ωφέλιμη η παρακολούθηση της φαρμακοκινητικής ορισμένων φαρμάκων, όπως είναι οι αμινογλυκοσίδες και βανκομυκίνη, ειδικότερα στη μονάδα εντατικής θεραπείας. Η φαρμακοκινητική μπορεί να είναι αρκετά ευμετάβλητη από ασθενή σε ασθενή και η αυτή γνώση καθίσταται σημαντικότερη στη θεραπεία των σοβαρών λοιμώξεων, πάλι για τη μεγιστοποίηση της θεραπευτικής επιδράσεως και ελαχιστοποιήσεως της τοξικότητας.4,8,11
- Παρακολούθηση της αποτελεσματικότητας: Η εν είδη ρουτίνας, 3 ημέρες μετά την έναρξη της θεραπείας, παρακολούθηση της απαντήσεως του ασθενούς είναι σημαντική για να εξασφαλιστεί ότι ο ασθενής λαμβάνει κατάλληλη θεραπεία.13 Μετά την ανασκόπηση ο ιατρός θα έχει τη δυνατότητα να αποφασίσει εάν πρέπει να:
- συνεχίσει με το παρόν σχήμα
- αυξήσει το επίπεδο της θεραπείας δια της αλλαγής από την από του στόματος θεραπεία στην παρεντερική χορήγηση και να αυξήσει τη δόση ή να αλλάξει σε αντιβιοτικό ευρύτερου φάσματος
- ελαττώσει το επίπεδο της θεραπείας από την παρεντερική στην από του στόματος χορήγηση, ελάττωση της δόσης ή αλλαγή σε περισσότερο ειδικού στενότερου φάσματος αντιβιοτικό
- διακοπή των αντιβιοτικών εάν η λοίμωξη έχει υποχωρήσει, ο σκοπός της θεραπείας είναι επιτυχής ή η διάγνωση έχει αλλάξει.
Εάν ο ασθενής έχει απαντήσει στη θεραπεία δεν υπάρχει ανάγκη για την αλλαγή αντιβιοτικού ακόμη και εάν τα εργαστηριακά αποτελέσματα δείχνουν ανθεκτικό μικροοργανισμό. Η απάντηση σε αυτό το ερώτημα είναι ότι μπορεί να είναι εποικισμός ή επιμόλυνση. Η λοίμωξη μπορεί υποχωρήσει αυτόματα και το αντιβιοτικό μπορεί να έχει επιδράσει στο βακτήριο κατά τρόπο που είναι πλέον ευαίσθητος προς την ανοσολογική άμυνα του ξενιστού. Εάν η κατάσταση του ασθενούς δεν έχει αλλάξει επί τα βελτίω, η αλλαγή του αντιβιοτικού μπορεί να καταστεί αναγκαία ακόμη και όταν τα εργαστηριακά ευρήματα δείχνουν ευαίσθητο μικροοργανισμό.
Ο ασθενής μπορεί να αποτυγχάνει όπως απαντήσει στο αντιβιοτικό και αυτό οφείλεται σε διάφορους λόγους στους οποίους συμπεριλαμβάνονται:
- ο αιτιολογικός παράγοντας είναι ανθεκτικός στο αντιβιοτικό
- η διάγνωση είναι εσφαλμένη
- η εκλογή του αντιβιοτικού είναι ορθή αλλά η δόση και/ή οδός της χορήγησης είναι λάθος
- το αντιβιοτικό δεν μπορεί να φτάσει στην περιοχή της λοίμωξης
- υπάρχει συλλογή πύου η οποία θα πρέπει να παροχετευθεί χειρουργικά ή ξένο σώμα/νεκρωμένος ιστός το οποίο θα πρέπει να αφαιρεθεί
- υπάρχει δευτεροπαθής λοίμωξη
- πυρετός από το αντιβιοτικό
- μη συμμόρφωση του ασθενούς.
Ένα άλλο θέμα είναι, εφόσον είναι εφικτό, η μετάβαση από την ενδοφλέβιο στην από του στόματος θεραπεία για όλους τους ήδη αναφερθέντες λόγους. Το αντιβιοτικό από το στόμα (δεν είναι απαραίτητη η αυτή μορφή από το στόμα έναντι εκείνης παρεντερικώς) θα πρέπει να επιλέγεται βάσει των κλινικών και εργαστηριακών ευρημάτων.
Συμπέρασμα
Τααντιβιοτικά είναι από τα πλέον χρησιμοποιούμενα φάρμακα. Μετά τον προσδιορισμό ότι ο ασθενής έχει λοίμωξη και πριν ακόμη εκλεγεί το αντιβιοτικό, είναι σημαντικό να απαντηθεί το ερώτημα κατά πόσον το αντιβιοτικό είναι απαραίτητο ως πρώτη επιλογή προκειμένου να ωφεληθεί ο ασθενής. Η εκλογή του αντιβιοτικού βασίζεται σε διάφορους παράγοντες (που ήδη αναφέρθηκαν) ενώ είναι εξαιρετικής σημασίας η παρακολούθηση της αποτελεσματικότητας και η ανάλογη λήψη αποφάσεων.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Schmitt S, McQuillen OP, Nahass R, et al. Infectious diseases specialty intervention is associated with decreased mortality and lower health care costs. Clin Infect Dis 2014; 58: 22-28.
- Dellinger RP, Levy MM, Rhodes A, et al. Surviving Sepsis Campaign: International guidelines for management of severe sepsis and septic shock. 2012. Crit Care Med 2013; 41: 580-637.
- Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3) JAMA 2016; 315: 801-810.
- Leekha S, Terrell ChL, Edson RS. General principles of antimicrobial therapy. Mayo Clin Proc 2011; 86: 156-167.
- Kollef MH, Guillamet CV. If antibiotic did not exist. Intensive Care Med 2015; 41: 525-527.
- Smith DRM, Dolk ChK, Powels KB, et al. Defining the appropriateness and inappropriateness of antibiotic prescribed in primary care. J Antimicrob Chemother 2018; 73: Suppl2: ii11-ii18.
- Cham G, Yan S, Hang BH, et al. Predicting positive blood cultures in patients presenting with pneumonia at an emergency department in Singapore. Ann Acad Med Singapore 2009; 39: 508-514.
- Allison MG, Hell El, Hayes BD. Appropriate and antibiotic therapy. Emerg Med Clin N Am 2017; 35: 25-42.
- Davery PG, Marwick C. Appropriate and inappropriate antimicrobial therapy. Clin Microbiol Infect 2008; 14 (Suppl3): 15-21.
- Vildemoliris M, Nuvials X, Palornat M, et al. Appropriateness is critical. Crit Care Clin 2011; 27: 35-51.
- Pines JM. Timing of antibiotic for acute, severe infections. Emerg Med Clin N Am 2008; 26: 245-257.
- Ho JJ. Appropriate use of antibiotics in the NICU. Eastern J Med 2010; 15: 133-138.
- Wiodever CG, May ChL. Why do physicians unnecessarily prolong antibiotics? Infec Dis Clin Pract 2014; 22: 318-319.









Άφησε σχόλιο