Περίληψη
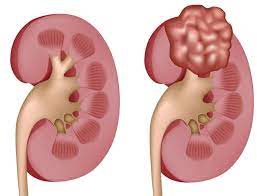
Ο καρκίνος του νεφρού είναι ένας σχετικά συχνός καρκίνος, καθώς αποτελεί το 3% των καρκίνων. Ο πιο συχνός όγκος του νεφρού είναι το νεφροκυτταρικό καρκίνωμα. Περίπου το 50% των διαγνώσεων του νεφροκυτταρικού καρκινώματος γίνεται τυχαία σε απεικονιστικό έλεγχο για άλλες παθήσεις ή μη ειδικά συμπτώματα. Ωστόσο, οι ασθενείς μπορεί να εμφανιστούν είτε με την κλασσική τριάδα συμπτωμάτων (αιματουρία, οσφυαλγία, ψηλαφητή μάζα), είτε με παρανεοπλασματικά σύνδρομα, είτε με συμπτώματα λόγω μεταστατικής νόσου. Η θεραπεία βασίζεται στη χειρουργική εξαίρεση του όγκου. Στις περιπτώσεις που είναι δυνατή η μερική νεφρεκτομή θα πρέπει να προτιμάται. Οι ασθενείς με μεταστατική νόσο θα πρέπει να κατηγοριοποιούνται σε ομάδα κινδύνου, με τη θεραπεία να βασίζεται στο συνδυασμό ανοσοθεραπείας και κυτταρομειωτικής νεφρεκτομής υπό προϋποθέσεις.
Kidney Cancer. Symptoms – Treatment
Douroumis K, Stravodimos K
Abstract
Renal cancer is a relatively common cancer, accounting for 3% of all cancers. The most common kidney tumour is renal cell carcinoma. Almost 50% of renal cell carcinomas are detected incidentally by imaging investigation for other conditions or non-specific symptoms. However, patients can present with either the classic triad of symptoms (haematuria, back pain, palpable mass), paraneoplastic syndromes, or symptoms due to metastatic disease. Treatment is based on surgical removal of the tumour. In cases where partial nephrectomy is possible, it should be preferred. Patients with metastatic disease should be categorized into a risk group. Metastatic disease treatment is based on a combination of immunotherapy and, under conditions, cytoreductive nephrectomy.
Εισαγωγή
Το νεφροκυτταρικό καρκίνωμα αποτελεί τον πιο συχνό όγκο του νεφρού, σε ένα ποσοστό περίπου 90%. Το υπόλοιπο 10% αποτελούν κυρίως οι όγκοι εκ μεταβατικού επιθηλίου (αποχετευτικής μοίρας), το ογκοκύττωμα, το αγγειομυολίπωμα, τα σαρκώματα, οι μεταστάσεις και τα λεμφώματα του νεφρού.1
Αντιπροσωπεύει περίπου το 3% όλων των καρκίνων.2 Κατηγοριοποιείται σε διαυγοκυτταρικό, θηλώδες και χρωμόφοβο κατά ιστολογικούς τύπους. Είναι όγκος με μεγαλύτερη εμφάνιση στις ηλικίες μεταξύ 50-70 ετών και η συχνότητα εμφάνισης μεταξύ ανδρών και γυναικών είναι 2:1.3 Η συγκεκριμένη ανασκόπηση θα εστιάσει στο νεφροκυτταρικό καρκίνωμα (RCC), τη συμπτωματολογία που μπορεί να εμφανίσει και τη θεραπεία του.
Συμπτώματα
Λόγω της θέσης του νεφρού στο οπισθοπεριτόναιο ο καρκίνος του νεφρού είναι συνήθως ασυμπτωματική νόσος στα πρώιμα στάδια. Σε ποσοστό περίπου 50% η διάγνωση γίνεται τυχαία, σε απεικονιστικό έλεγχο για μη ειδικά συμπτώματα ή για άλλες παθήσεις της κοιλιάς.4
Η κλασική τριάδα συμπτωμάτων (αιματουρία, ψηλαφητή μάζα, οσφυαλγία) θεωρείτο διαγνωστική, ωστόσο πλέον παρατηρείται σπάνια (6-10%) και σχετίζεται με προχωρημένη νόσο και επιθετικό νεόπλασμα.5 Η αιματουρία είναι γενικά ολική και ανώδυνη, ωστόσο μπορεί να συνοδεύεται από κωλικοειδές άλγος σε περιπτώσεις απόφραξης της αποχετευτικής οδού από αιματοπήγματα. Η οσφυαλγία οφείλεται σε διήθηση παρακείμενων ιστών από τον όγκο.
Πυρετός εμφανίζεται στο 20-30% των ασθενών, ενώ στο 2% αποτελεί το μόνο σύμπτωμα.6 Αυτός ο πυρετός θεωρείται ότι οφείλεται στην έκκριση κυτταροκινών από τον όγκο. Αναιμία έχει παρατηρηθεί στο 20% των ασθενών με RCC, η οποία δε σχετίζεται με την αιματουρία.7 Πρόκειται για αναιμία χρόνιας νόσου και σχετίζεται με την παραγωγή σιδηροδεσμευτικών πρωτεϊνών από τον όγκο. Σε περίπτωση διήθησης της έσω σπερματικής φλέβας από τον όγκο μπορεί να εμφανιστεί κιρσοκήλη.. Σημαντική είναι η υποψία νεφροκυτταρικού καρκίνου σε περιπτώσεις αιφνίδιας εμφάνισης κιρσοκήλης, ιδίως δεξιά. Σπάνια ένας νεφρικός όγκος μπορεί να παρουσιαστεί ως αυτόματο περινεφρικό αιμάτωμα.8
Παρανεοπλασματικά σύνδρομα εμφανίζονται στο 30% των συμπτωματικών ασθενών με RCC.6 Είναι πολύ πιο συχνά σε ασθενείς με μεταστατική νόσο και λιγότερο σε ασθενείς με μικρούς, τυχαία ανευρεθέντες όγκους.9 Σε φυσιολογικές συνθήκες ο νεφρός παράγει 1,25-διυδροξυχοληκαλσιφερόλη, ρενίνη, ερυθροποιητίνη και διάφορες προσταγλαδίνες. Τα παρανεοπλασματικά σύνδρομα οφείλονται είτε στην υπερέκκριση αυτών των ουσιών, είτε στην έκκριση ουσιών που φυσιολογικά παράγονται από άλλα όργανα.
Υπέρταση έχει αναφερθεί στο 14-35% των ασθενών με παρανεοπλασματικό σύνδρομο.10 Οι μηχανισμοί που την προκαλούν είναι η υπερέκκριση ρενίνης, η ύπαρξη αρτηριοφλεβώδους επικοινωνίας, η άμεση πίεση του όγκου στη νεφρική αρτηρία ή σε κλάδους της και η πολυκυτταραιμία.11 Εφόσον διαγνωσθεί εγκαίρως αποκαθίσταται με τη νεφρεκτομή.
Ερυθροκυττάρωση παρατηρείται στο 1-8% των ασθενών με καρκίνο του νεφρού12 και οφείλεται στην υπερέκκριση ερυθροποιητίνης. Αυτή η υπερέκκριση γίνεται τόσο από τα καρκινικά κύτταρα, όσο και από φυσιολογικά κύτταρα, λόγω της ιστικής υποξίας που προκαλείται από τον όγκο. Σε ασθενείς με τοπική νόσο βελτιώνεται με τη νεφρεκτομή εν αντιθέσει με αυτούς με μεταστατική νόσο, ενώ εμφανίζεται σε αυτούς με υποτροπή, κάτι που αναδεικνύει ότι έχει ρόλο ως δείκτης της θεραπευτικής απόκρισης σε κάποιες περιπτώσεις.13
Η υπερασβεστιαιμία είναι το πιο συχνό παρανεοπλασματικό σύνδρομο σε ασθενείς με RCC σε ποσοστά 13-20%.14 Οφείλεται στην υπερέκκριση του PTHrP, ενός πεπτιδίου σχετιζόμενου με την παραθορμόνη, καθώς και στην ύπαρξη οστεολυτικών μεταστάσεων. Τα συμπτώματα είναι μη ειδικά και περιλαμβάνουν τη ναυτία, αδυναμία, και ανορεξία.
Ένα πολύ ενδιαφέρον παρανεοπλασματικό σύνδρομο είναι το σύνδρομο Stauffer. Παρατηρείται στο 3-20% των ασθενών με RCC και πρόκειται για ηπατική δυσλειτουργία χωρίς την ύπαρξη ηπατικών μεταστάσεων.15,16 Χαρακτηρίζεται από αύξηση τρανσαμινασών, αλκαλικής φωσφατάσης, χολερυθρίνης, παράταση χρόνου προθρομβίνης, ενώ κλινικά εκδηλώνεται με ηπατοσπληνομεγαλία, πυρετό και απώλεια βάρους. Ο παθοφυσιολογικός μηχανισμός του είναι άγνωστος, με τις υποθέσεις να είναι η παραγωγή ηπατοτοξινών ή ιντερλευκίνης-6 από τα καρκινικά κύτταρα. Η ηπατική λειτουργία επανέρχεται μετά τη νεφρεκτομή στο 60-70% των περιπτώσεων, ενώ παραμονή του σχετίζεται με μεταστατική νόσο και κακή πρόγνωση.
Άλλα πιο σπάνια παρανεοπλασματικά σύνδρομα που έχουν παρατηρηθεί είναι το σύνδρομο Cushing (έκκριση ουσίας παρόμοιας με την ACTH), λευκοκυττάρωση (έκκριση G-CSF), υπογλυκαιμία (έκκριση ινσουλίνης), γαλακτόρροια (έκκριση προλακτίνης), νευρομυοπάθεια, γυναικομαστία και μείωση της λίμπιντο στους άνδρες και αμηνόρροια, ανδρογενετική αλωπεκία στις γυναίκες (έκκριση γοναδοτροτροπινών).17
Σε γενικές γραμμές η θεραπεία των παρανεοπλασματικών συνδρόμων απαιτεί χειρουργική αφαίρεση ή συστημική αντινεοπλασματική θεραπεία για μείωση του φορτίου της νόσου. Τέλος, ένα μικρό ποσοστό μπορεί να εμφανιστεί με συμπτώματα σχετιζόμενα με μεταστατική νόσο, όπως βήχα, δύσπνοια ή οστικά άλγη.
Σε κάθε περίπτωση η διάγνωση βασίζεται στην απεικόνιση. Η εξέταση εκλογής τόσο για τη διάγνωση όσο και τη σταδιοποίηση είναι η αξονική τομογραφία. Παθογνωμονικό εύρημα είναι των κακοηθών βλαβών είναι η σκιαγραφική τους ενίσχυση.18 Η μαγνητική τομογραφία είναι ισοδύναμη στη διάγνωση και ενδείκνυται σε περιπτώσεις ασθενών με αλλεργία στο ενδοφλέβιο σκιαγραφικό και σε περίπτωση εγκυμοσύνης. Επίσης, είναι πολύ χρήσιμη σε περιπτώσεις που δεν είναι ξεκάθαρη η επέκταση ενός θρόμβου στην κάτω κοίλη.19 Τέλος, η βιοψία έχει ένδειξη μόνο σε περιπτώσεις ασθενών που θα υποβληθούν σε ablation συστημική θεραπεία ή active surveillance.20
Θεραπεία
Εντοπισμένη Νόσος
Η χειρουργική εξαίρεση του όγκου είναι η θεραπεία εκλογής για τον εντοπισμένο καρκίνο του νεφρού. Ιστορικά η επέμβαση εκλογής ήταν η ριζική νεφρεκτομή, όπως αυτή περιγράφει από τον Robson το 1963.21 Η επέμβαση αυτή περιλαμβάνει την αφαίρεση όλων των στοιχείων εντός της περιτονίας του Gerota, δηλαδή το νεφρό, το εγγύς τμήμα του ουρητήρα, το σύστοιχο επινεφρίδιο, το περινεφρικό λίπος και τους επιχώριους λεμφαδένες.
Ωστόσο, τα τελευταία χρόνια προτιμάται η μερική νεφρεκτομή από τη ριζική στις περιπτώσεις που αυτό είναι εφικτό, διότι μειώνει την πιθανότητα ανάπτυξης χρόνιας νεφρικής νόσου και καρδιαγγειακών νοσημάτων ως επακόλουθο αυτής22, χωρίς να επηρεάζει τα ογκολογικά αποτελέσματα. Ενδείξεις για διενέργεια μερικής νεφρεκτομής είναι όσοι μικροί νεφρικοί όγκοι (pT1, <7 cm) είναι χειρουργικά εφικτό, καρκίνος σε μονήρη νεφρό, αμφοτερόπλευρος καρκίνος και το οικογενές νεφροκυτταρικό καρκίνωμα. Σχετικές ενδείξεις αποτελούν η ήδη υπάρχουσα χρόνια νεφρική νόσος και η ύπαρξη συστηματικής νόσου που προδιαθέτει στην ανάπτυξη νεφρικής νόσου. Διάφορα score έχουν αναπτυχθεί για τον υπολογισμό του κατά πόσο είναι δυνατή η διενέργεια μερικής νεφρεκτομής με το RENAL SCORE και το PADUA SCORE να είναι τα πιο γνωστά και ευρέως χρησιμοποιούμενα.
Η επινεφριδεκτομή θα πρέπει να αποφεύγεται όταν δεν υπάρχει διήθηση του σύστοιχου επινεφριδίου.20 Όσον αφορά το ρόλο της λεμφαδενεκτομής φαίνεται ότι είναι κυρίως προγνωστικός23 και διενεργείται μόνο σε περιπτώσεις που οι λεμφαδένες έχουν αυξημένο μέγεθος στην απεικόνιση ή είναι ψηλαφητοί διεγχειρητικά.
Η προσπέλαση μπορεί να γίνει είτε διαπεριτοναϊκά με μέση τομή, κατά Kocher ή ακόμα και με θωρακοκοιλιακή τομή για μεγάλους πιθανών διηθητικούς όγκου του άνω πόλου είτε οπισθοπεριτοναϊκά με οσφυϊκή τομή. Οι ελάχιστα επεμβατικές τεχνικές (λαπαροσκοπική, ρομποτική) φαίνεται να έχουν λιγότερη νοσηρότητα από την ανοιχτή μέθοδο, χωρίς να επηρεάζεται το ογκολογικό αποτέλεσμα.24
Σε ασθενείς με μικρούς όγκους και πολλαπλές συνοσσηρότητες μπορεί κανείς να σκεφτεί και μη χειρουργικές θεραπείες όπως το active surveillance και το ablation. Σημαντική είναι η γνώση ότι αυτές οι θεραπείες έχουν αυξημένη θνητότητα σχετιζόμενη με τον καρκίνο (cancer specific mortality) σε σχέση με τη χειρουργική θεραπεία. Απαραίτητη προϋπόθεση πριν τη θεραπεία είναι η λήψη βιοψίας.20
Τοπικά Εκτεταμένη Νόσος
Σε αυτές τις περιπτώσεις η μόνη πιθανότητα ίασης είναι η enbloc αφαίρεση του νεφρού μαζί με παρακείμενα διηθημένα όργανα. Σε περιπτώσεις που δεν είναι δυνατή η χειρουργική εξαίρεση λόγω τοπικής διήθησης παρακείμενων ιστών, ο εμβολισμός της νεφρικής αρτηρίας μπορεί να βοηθήσει στον έλεγχο του άλγους και της αιματουρίας.25
Η ύπαρξη φλεβικού θρόμβου απαιτεί πέραν της νεφρεκτομής και την αφαίρεση του θρόμβου. Το 45-70% αυτών των ασθενών μπορεί να θεραπευτεί με αυτόν τον τρόπο, ακόμη και ασθενείς με θρόμβους που εκτείνονται έως το δεξιό κόλπο.26,27
Μεταστατική Νόσος
Η νεφρεκτομή σε αυτούς τους ασθενείς έχει σκοπό την ίαση μόνο σε περιπτώσεις μονήρους μετάστασης ή ολιγομεταστατικής νόσου χειρουργικά εξαιρέσιμης. Στις υπόλοιπες περιπτώσεις η κυτταρομειωτική νεφρεκτομή έχει παρηγορητικό ρόλο και είναι απαραίτητες οι συστημικές θεραπείες. Η κυτταρομειωτική νεφρεκτομή σε συνδυασμό με ανοσοθεραπεία με ιντερφερόνη φαίνεται πως είχε καλύτερα αποτελέσματα όσον αφορά την επιβίωση σε σχέση με τη θεραπεία μόνο με ιντερφερόνη.28 Ωστόσο, η ιντερφερόνη έχει αντικατασταθεί από πιο αποτελεσματικά φάρμακα. Αυτά είναι οι αναστολείς της τυροσινικής κινάσης, οι αναστολείς mTOR , το bevacizumab (μονοκλωνικό αντίσωμα έναντι του VEGF) και οι αναστολείς του PD-1 υποδοχέα.
Την απάντηση στην αναγκαιότητα της κυτταρομειωτικής νεφρεκτομής ήρθε να δώσει η μελέτη CARMENA, η οποία έδειξε ότι σε ασθενείς ενδιάμεσου και υψηλού κινδύνου κατά IMDC (International Metastatic RCC Database Consortium) η θεραπεία με sunitinib δεν ήταν κατώτερη όσον αφορά την επιβίωση σε σχέση με το συνδυασμό κυτταρομειωτικής νεφρεκτομής και sunitinib.29 Με βάση την CARMENA κυτταρομειωτική νεφρεκτομή γίνεται στους ασθενείς χαμηλού κινδύνου και τους ολιγομεταστατικούς, ενώ στους ασθενείς ενδιάμεσου και υψηλού κινδύνου γίνεται άμεση έναρξη συστημικής θεραπείας και κυτταρομειωτική νεφρεκτομή επί κλινικής ανταπόκρισης.
Μεταστασεκτομή θα πρέπει να γίνεται στους ασθενείς όπου είναι δυνατή η πλήρης εξαίρεση των μεταστάσεων. Η μεταστασεκτομή δεν ακολουθείται από χορήγηση συστημικής θεραπείας όταν αυτή είναι πλήρης.20
Για την ύφεση των συμπτωμάτων από τις οστικές και τις εγκεφαλικές μεταστάσεις εφαρμόζεται στερεοτακτική ακτινοθεραπεία. Τέλος, η χημειοθεραπεία με εξαίρεση τα καρκινώματα αθροιστικού σωληναρίου και τα μυελοειδή καρκινώματα είναι αναποτελεσματική στον καρκίνο του νεφρού.30
Συζήτηση
Το νεφροκυτταρικό καρκίνωμα είναι ο πιο συχνός όγκος του νεφρού. Λόγω της θέσης του νεφρού στο οπισθοπεριτόναιο είναι ένας ασυμπτωματικός καρκίνος στα πρώιμα στάδια και η διάγνωσή του γίνεται συνήθως τυχαία σε απεικονιστικό έλεγχο.
Ωστόσο, το 50% περίπου των ασθενών εμφανίζονται με συμπτώματα. Η κλασσική τριάδα συμπτωμάτων (αιματουρία, οσφυαλγία, ψηλαφητή μάζα) θεωρείτο διαγνωστική, ωστόσο πλέον συναντάται σπάνια. Σημαντικό ποσοστό των ασθενών μπορεί να προσέλθει με παρανεοπλασματικά σύνδρομα, τα οποία αυξάνουν σημαντικά τη νοσηρότητα αυτών των ασθενών. Τα πιο συνήθη είναι η υπέρταση, η ερυθροκυττάρωση, η υπερασβεστιαιμία και το σύνδρομο Stauffer. Τα σύνδρομα αυτά συνήθως υφίενται μετά τη νεφρεκτομή.
Κεντρικό ρόλο στη θεραπεία έχει η χειρουργική εξαίρεση του όγκου. Τα τελευταία χρόνια η τάση είναι για προσπάθεια διατήρησης όσο το δυνατόν περισσότερου φυσιολογικού παρεγχύματος. Η μερική νεφρεκτομή θα πρέπει να προτιμάται στις περιπτώσεις που είναι εφικτή από τη ριζική νεφρεκτομή. Η επινεφριδεκτομή θα πρέπει να αποφεύγεται εάν δεν υπάρχει διήθηση του επινεφριδίου, ενώ η λεμφαδενεκτομή έχει κυρίως σταδιοποιητικό ρόλο και θα πρέπει να διενεργείται όταν υπάρχει η υποψία διηθημένων λεμφαδένων. Για μικρούς όγκους σε ασθενείς με συνοσσηρότητες υπάρχει η δυνατότητα του active surveillance και του ablation. Ωστόσο, τα ογκολογικά αποτελέσματα αυτών των μη χειρουργικών θεραπειών φαίνεται να είναι κατώτερα της χειρουργικής αντιμετώπισης.
Στις περιπτώσεις ύπαρξης θρόμβου στην κάτω κοίλη φλέβα η νεφρεκτομή θα πρέπει να συνοδεύεται από θρομβεκτομή. Για μη εξαιρέσιμους όγκους ο εμβολισμός αποτελεί μια εναλλακτική για τον έλεγχο των συμπτωμάτων.
Όσον αφορά τη μεταστατική νόσο οι ασθενείς θα πρέπει να κατηγοριοποιούνται σε κατηγορία κινδύνου κατά IMDC. Οι ασθενείς χαμηλού κινδύνου θα πρέπει να υποβάλλονται σε κυτταρομειωτική νεφρεκτομή και μεταστασεκτομή όπου αυτό είναι εφικτό. Οι ασθενείς μέτριου και υψηλού κινδύνου πρέπει να υποβάλλονται σε συστημική θεραπεία και μόνο επί κλινικής ανταπόκρισης σε κυτταρομειωτική νεφρεκτομή. Η συστημική θεραπεία γίνεται με ανοσοθεραπεία (αναστολείς τυροσινικής κινάσης, αναστολείς mTOR, bevacizumab, αναστολείς PD-1 υποδοχέα). Σε κάθε περίπτωση αναγκαία είναι η συνεργασία μεταξύ ουρολόγων και ογκολόγων για τη βέλτιστη αντιμετώπιση αυτών των ασθενών, ειδικά στις περιπτώσεις μεταστατικής νόσου κατά την πρωτοδιάγνωση.
BΙΒΛΙΟΓΡΑΦΙΑ
- Hsieh JJ,Purdue MP,Signoretti S, et al. Renal cell carcinoma. Nature reviews. Disease primers. 2017; 3: 17009.
- Ferlay J, Colombet M, Soerjomataram I, et al. Cancer incidence and mortality patterns in Europe: Estimates for 40 countries and 25 major cancers in 2018. Eur J Cancer, 2018; 103: 356-387.
- Siegel RL, Miller KD, Jemal A. Cancer statistics, 2020. CA Cancer J Clin. 2020; 70: 7-30.
- Jayson M, Sanders H. Increased incidence of serendipitously discovered renal cell carcinoma. Urology, 1998; 51: 203-205.
- Patard JJ, Leray E, Rodriguez A, et al. Correlation between symptom graduation, tumor characteristics and survival in renal cell carcinoma. Eur Urol, 2003. 44: 226-232.
- Sacco E, Pinto F, Sasso F, et al. Paraneoplastic syndromes in patients with urological malignancies. Urol Int, 2009. 83: 1-11.
- Kirkali Z, Esen AA, Kirkali G, Guner G: Ferritin: a tumor marker expressed by renal cell carcinoma. Eur Urol 1995; 28: 131–134.
- Zhang JQ, Fielding JR, Zou KH. Etiology of spontaneous perirenal hemorrhage: a meta-analysis. J Urol. 2002; 167: 1593–1596.
- Moreira DM, Gershman B, Lohse CM, et al. Paraneoplastic syndromes are associated with adverse prognosis among patients with renal cell carcinoma undergoing nephrectomy. World J Urol. 2016; 34: 1465–1472.
- Moein MR, Dehghani VO: Hypertension: a rare presentation of renal cell carcinoma. J Urol 2000; 164: 2019.
- Lindop GBM, Fleming S: Renin in renal cell carcinoma – an immuno-cytochemical study using an antibody to pure human renin. J Clin Pathol 1984; 37: 27–31.
- Nielsen OJ, Jespersen FF, Hilden M: Erythropoietin-induced secondary polycythemia in a patient with a renal cell carcinoma. APMIS 1988; 96: 688–694.
- Murphy GP, Kenny GM, Mirand EA: Erythropoietin levels in patients with renal tumors or cysts. Cancer 1970; 26: 191–194.
- Buckle RM, McMillan M, Mallinson C: Ectopic secretion of parathyroid hormone by a renal adenocarcinoma in a patient with hypercalcemia. BMJ 1970; 4: 724–726.
- Marshall FF, Walsh PC: Extrarenal manifestations of renal cell carcinoma. J Urol 1977; 117: 439–440.
- Morla D, Alazemi S, Lichtstein D: Stauffer’s syndrome variant with cholestatic jaundice: a case report. J Gen Intern Med 2006; 21: C11–C13.
- Sufrin G, Chasan S, Golio A, et al. Paraneoplastic and serologic syndromes of renal adenocarcinoma. Semin Urol. 1989; 7: 158–171.
- Israel GM, Bosniak MA. How I do it: evaluating renal masses. Radiology, 2005; 236: 441-450.
- Hallscheidt PJ, Fink C, Haferkamp A, et al. Preoperative staging of renal cell carcinoma with inferior vena cava thrombus using multidetector CT and MRI: prospective study with histopathological correlation. J Comput Assist Tomogr, 2005. 29: 64-68.
- EAU Guidelines. Edn. presented at the EAU Annual Congress Milan 2021. ISBN 978-94-92671-13-4.
- Robson CJ. Radical nephrectomy for renal cell carcinoma. J Urol. 1963; 89: 37–42.
- MacLennan S, Imamura M, Lapitan MC, et al. Systematic review of perioperative and quality-of-life outcomes following surgical management of localised renal cancer. Eur Urol, 2012. 62: 1097-2117.
- Blom JHM, van Poppel, H, Maréchal JM, et al. Radical nephrectomy with and without lymph-node dissection: final results of European Organization for Research and Treatment of Cancer (EORTC) randomized phase 3 trial 30881. Eur Urol, 2009. 55: 28-34.
- Maxwell NJ, Amer NS, Rogers E, et al. Renal artery embolisation in the palliative treatment of renal carcinoma. Br J Radiol, 2007. 80: 96-102.
- Blute ML, Leibovich BC, Lohse CM, et al. The Mayo Clinic experience with surgical management, complications and outcome for patients with renal cell carcinoma and venous tumour thrombus. BJU Int. 2004; 94: 33–41.
- Martinez-Salamanca JI, Huang WC, Millan I, et al. Prognostic impact of the 2009 UICC/AJCC TNM staging system for renal cell carcinoma with venous extension. Eur Urol. 2011; 59: 120–127.
- Flanigan RC, Mickisch G, Sylvester R, et al. Cytoreductive nephrectomy in patients with metastatic renal cancer: a combined analysis. J Urol, 2004. 171: 1071-1076.
- Méjean A, Ravaud A, Thezenas S, et al. Sunitinib Alone or after Nephrectomy in Metastatic Renal-Cell Carcinoma. N Engl J Med, 2018. 379: 417-427.
- Amato RJ. Chemotherapy for renal cell carcinoma. Semin Oncol, 2000; 27: 177-186.
CMJ 2022; 4: 251-254