Autoimmune Pancreatitis
Η αυτοάνοση παγκρεατίτις (ΑΠ) είναι ασυνήθης διαταραχή αυτοανόσου αιτιολογίας η οποία εκδηλώνεται με χαρακτηριστικά ιστολογικά, κλινικά και μορφολογικά χαρακτηριστικά τα οποία απαντούν στη θεραπεία με κορτικοστεροειδή.1
Η συχνότητα και επίπτωση της ΑΠ εξακολουθεί να παραμένει σε μεγάλο βαθμό άγνωστη, αλλά τα τελευταία χρόνια, διαπιστώνεται ολοένα και συχνότερα. Σε μια μελέτη από την Ιαπωνία αναφέρθηκε η επίπτωση 1:100.000, ενώ η επίπτωσή της εκτιμάται σε ποσοστό 5-6% όλων των ασθενών με χρόνια παγκρεατίτιδα.2 Η ΑΠ συχνά μιμείται τον καρκίνο του παγκρέατος και διαπιστώνεται σε ποσοστό 2-3% των χειρουργικών αφαιρέσεων για υποτιθέμενο καρκίνο του παγκρέατος.3
Τα διεθνώς ομόφωνα διαγνωστικά κριτήρια (ICDC) ταξινομούν την ΑΠ σε δύο τύπους: Τύπος 1 και τύπος 2 ΑΠ. Σύμφωνα με την ICDC στην ΑΠ συνίσταται ότι το πάγκρεας είναι πυκνώς διηθημένο με ανοσοκύτταρα και CD4 θετικά Τ κύτταρα. Πολλά από αυτά τα πλασματοκύτταρα είναι IgG4 θετικά και στη βιοψία περισσότερα από 10 IgG4 θετικά κύτταρα ανά πεδίο υψηλής ισχύος είναι σύμφωνα με τη διάγνωση του τύπου 1 ΑΠ (ή λεμφοκυτταρική σκληρυντική παγκρεατίτιδα). Ο τύπος 2 χαρακτηρίζεται από διαφορετικό πρότυπο ονομαζόμενο ιδιοπαθής σωληνοκεντρική παγκρεατίτις (IDCP) με ή χωρίς κοκκιωματώδη φλεγμονή μαζί με την απουσία IgG4 θετικών κυττάρων (0-10 κύτταρα ανά οπτικό πεδίο) και χωρίς προσβολή άλλου οργάνου εξαιρέσει για φλεγμονώδη νόσο του εντέρου (περίπου 15-30%).4
Κλινικές Εκδηλώσεις: Οι εκδηλώσεις παρατηρούνται από το πάγκρεας, χοληφόρο οδό και άλλα όργανα. Οι ασθενείς με ΑΠ πλέον συχνά παρουσιάζονται με αποφρακτικό ίκτερο και κοιλιακό άλγος και/ή βιοχημική ένδειξη οξείας παγκρεατίτιδας. Ο τύπος 1 ΑΠ παρατηρείται στα υπερήλικα άτομα (μέση ηλικία 70 έτη) έναντι των ασθενών με τύπου 2 ΑΠ και είναι πλέον συχνός στους άρρενες.5 Το πλέον συχνά αρχικά εμφανιζόμενο σημείο είναι ο αποφρακτικός ίκτερος, ενώ άλλα συμπτώματα μπορεί να συμπεριλαμβάνουν τον έμετο, απώλεια βάρους και μη ανοχή της γλυκόζης, το δε κοιλιακό άλγος δεν είναι συχνό σύμπτωμα στον τύπο 1 ΑΠ αλλά είναι συχνό στον τύπο 2.6
Ο τύπος 1 ΑΠ συνοδεύεται με προσβολές άλλων οργάνων σε ποσοστό 60% των ασθενών και περιλαμβάνει την οπισθοπεριτοναϊκή ίνωση, στένωση των χοληφόρων (η οποία μιμείται την πρωτοπαθή σκληρυντική χολαγγειΐτιδα και χολαγγειοκαρκίνωμα), πυλαία λεμφαδενοπάθεια, σκληρυντική σιαλοαδενίτιδα και νεφρίτιδα. Η φλεγμονώδης νόσος του εντέρου, ειδικότερα η ελκώδης κολίτις, συνοδεύει σε μεγάλο βαθμό την ΑΠ και οι περισσότεροι των ασθενών διαγιγνώσκονται με φλεγμονώδη νόσο του εντέρου προ ή ταυτόχρονα με τη ΑΠ.7
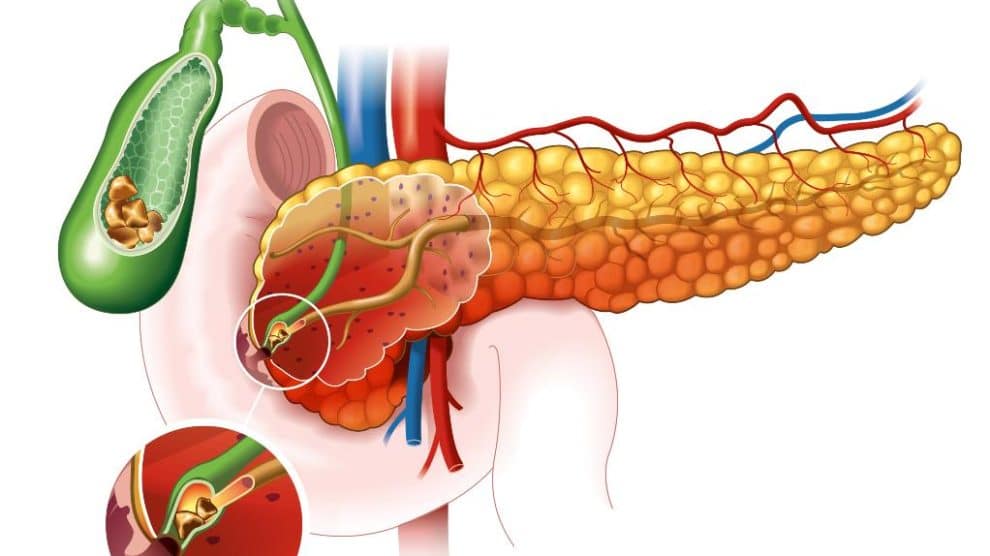
Τα ακτινογραφικά χαρακτηριστικά είναι παρόμοια σε αμφότερους τους τύπους ΑΠ και συνίστανται σε διάχυτη διόγκωση του παγκρέατος και η αξονική τομογραφία δείχνει διάχυτη διόγκωση του παγκρέατος σε σχήμα σωλήνος.3 Η μαγνητική υπερηχητική χολαγγειοπαγκρεατογραφία ή ενδοσκοπική παλίνδρομη χολαγγειοπαγκρεατογραφία (ERCP) μπορεί να δείξει διάχυτη πολυεστιακή στένωση του παγκρεατικού πόρου χωρίς ανάντη διάταση.7
Για τη διάγνωση της ΑΠ έχουν προταθεί διάφορες οδηγίες και αυτές οι οδηγίες περιλαμβάνουν 5 κριτήρια:4,7
- Απεικόνιση του παγκρέατος είτε του παρεγχύματος ή πόρων
- Ορολογικός έλεγχος
- Προσβολή άλλων οργάνων
- Ιστολογία του παγκρέατος και
- Απάντηση στη θεραπεία με κορτικοστεροειδή.
Σύμφωνα με τους Chiari και συνεργάτες, αυτή η οδηγία, εξαρτωμένη από την μείξη των παρόντων κριτηρίων, επιτρέπει την κατηγοριοποίηση των ασθενών ως οριστική ή πιθανή ΑΠ.8 Θα πρέπει να γίνουν προσπάθειες για τον αποκλεισμό του καρκίνου του παγκρέατος.8
Θεραπεία: Η κύρια θεραπεία είναι τα κορτικοστεροειδή, η χορήγηση των οποίων βελτιώνει τα συμπτώματα και προλαμβάνει τις μακράς διαρκείας επιπτώσεις. Η θεραπεία με κορτικοστεροειδή είναι συνήθως αποτελεσματική εντός 2-4 εβδομάδων με ταχεία υποχώρηση των συμπτωμάτων και ακτινογραφικών ανωμαλιών.4,6,7 Σε ασθενείς οι οποίοι εμφανίζουν υποτροπή μετά την απόσυρση της θεραπείας με κορτικοστεροειδή, αποτυχίας της θεραπείας με κορτικοστεροειδή ή ασθενείς οι οποίοι δεν ανέχονται τα κορτικοστεροειδή, εφαρμόζεται θεραπεία με ανοσοδιεγερτικούς παράγοντες (κυκλοσπορίνη, θειοπουρίνες, ριτουξιμάμπη).4,6,7,9,10
Συμπέρασμα
Η ΑΠ είναι σχετικώς σπάνια αιτία αποφρακτικού ικτέρου και υποτροπιάζουσας οξείας παγκρεατίτιδας αλλά απαντά στη θεραπεία με κορτικοστεροειδή. Η διάγνωση της ΑΠ όπως επίσης η διαφορική διάγνωση αυτών από τον καρκίνο του παγκρέατος βασίζεται στον συνδυασμό των ορολογικών, απεικονιστικών και ιστολογικών χαρακτηριστικών. Αν και, η IgG4, ο κλασσικός περιγραφόμενος ορολογικός δείκτης της τύπου 1 ΑΠ, έχει περιορισμένη χρησιμότητα στην παρακολούθηση για τον κίνδυνο της υποτροπής ή τη διάγνωση της υποτροπής. Ο ήπιος αποφρακτικός ίκτερος στην περίπτωση του τύπου 1 ΑΠ χωρίς σημεία της λοιμώξεως μπορεί να θεραπεύεται με κορτικοστεροειδή μόνον και δεν χρειάζεται παρεμβάσεις για χοληφόρο παροχέτευση. Η IgG4 σκληρυντική χολαγγειΐτιδα ή τις εγγύς χοληφόρες στενώσεις και αυξημένα επίπεδα ανοσοσφαιρίνης Ε μπορεί να διαπιστωθούν σε ασθενείς με υψηλό κίνδυνο της υποτροπής. Η θεραπεία περιλαμβάνει την χορήγηση κορτικοστεροειδών ως φαρμάκων πρώτης εκλογής και εναλλακτικώς ανοσοδιεγερτικούς παράγοντες.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Madhani k, Farrell JJ. Autoimmune pancreatitis an update on diagnosis and management. Gastroenterol Clin N Am 2016; 45: 29-45.
- Vchida K, Masamune A, Shimosegava T, et al. Prevalence of IgG4-related in Japan on nationwide survey in 2009. Int J Rheumatol 2012; 2012: 358371.
- Hardacre JM, Iacobuzio-Donahue CA, Soph TA, et al. Results of pancreaticoduodenectomy for lymphoplasmatic sclerosing pancreatitis. Ann Surg 2003; 237: 853-858.
- Shimosegawa T, Chari ST, Frulloni L, et al. International consensus criteria for autoimmune pancreatitis: guidelines of the International Association of Pancreatology. Pancreas 2011; 40: 352-358.
- Kamisawa T, Chari ST, Lereh MM, et al. Recent advances in autoimmune pancreatitis.: Type 1 and Type 2. Gut 2013; 62: 1373-1380.
- Lascarez-Gonzalez M, Ruiz-Blard E. Autoimmune pancreatitis. Gastroenterol Hepatol Open Access 2019; 10: I.DOI: 10.5406/ghoa.2019.10.00346.
- Akshintala VS, Singh VK. Management of autoimmune pancreatitis. Clin Gastroenterol Hepatol 2019; 17: 1937-1939.
- Chari ST, Takahashi N, Levy NJ, et al. A diagnostic strategy to distinguish autoimmune pancreatitis from pancreatic cancer. Clin Gastroenterol Hepatol 2009; 7: 1097-1103.
- Hart PA, Topazian MD, Wizing TE, et al. Treatment of relapsing autoimmune pancreatitis with immunomodulation and rifuxinad; the Mayo Clinic experiences. Gut 2013; 62: 1607-1615.
- Culver EL, Sadler R, Baterman AC, et al. Increases in IgE, eosinophilia, and mast cells can be used in diagnosis and to predict relapses of the IgG4-related disease. Clin Gastroenterol Hepatol 2017; 15: 1444-1452. e6. doi: 10.1016/j.cgh.2017.02.007.










Άφησε σχόλιο