Εισαγωγή
Οι διακαθετηριακές τεχνικές τα τελευταία χρόνια έχουν γνωρίσει αλματώδη ανάπτυξη και συνιστούν βασικό πυλώνα της θεραπείας των βαλβιδικών νοσημάτων της καρδιάς, ιδίως των νοσημάτων της αορτικής βαλβίδας.1–6 Ωστόσο, η πιο κοινή μορφή βαλβιδοπάθειας στον ανεπτυγμένο κόσμο είναι η ανεπάρκεια της μιτροειδούς βαλβίδας (MR).7 Ο επιπολασμός της ανεπάρκειας μιτροειδούς αυξάνεται με την ηλικία, με σχετικά χαμηλό επιπολασμό σε νεαρούς ενήλικες 0,5% (ηλικίας 18 έως 44 ετών) και μία σημαντική αύξηση περί το 10% σε ηλικιωμένους (ηλικίας 75 ετών και άνω).8 Καθώς οι προηγμένες θεραπείες καρδιακής ανεπάρκειας έχουν βελτιωθεί με την πάροδο του χρόνου, η επίπτωση της ισχαιμικής καρδιοπάθειας έχει αυξηθεί, οδηγώντας στη συνέχεια σε αύξηση της λειτουργικής ανεπάρκειας μιτροειδούς.9 Αυτό, σε συνδυασμό με την αύξηση του προσδόκιμου ζωής στον ανεπτυγμένο κόσμο, οδήγησε σε έναν γηράσκοντα πληθυσμό με νόσο της μιτροειδούς βαλβίδας που μπορεί να μην είναι ιδανικοί υποψήφιοι για μια τυπική χειρουργική θεραπεία, εξαιτίας ανατομικών περιορισμών ή αυξημένου χειρουργικού κινδύνου.10 Η μελέτη Euro Heart Survey κατέδειξε πως οι μισοί από τους ασθενείς που νοσηλεύονταν για συμπτωματική σοβαρή MR δεν υποβάλλονται σε δυνητικά θεραπευτική χειρουργική επιδιόρθωση/αντικατάσταση λόγω προχωρημένης ηλικίας, συννοσηροτήτων και δυσλειτουργίας της αριστερής κοιλίας.11,12 Πιο συγκεκριμένα, μόλις το 16% των ασθενών με σοβαρή συμπτωματική λειτουργική MR και το 53% των ασθενών με εκφυλιστική MR υποβάλλονται σε χειρουργική επέμβαση.13 Επιπλέον, δεδομένα πληθυσμιακών μελετών υποδηλώνουν ότι στις ΗΠΑ μόνο το 2% των επιλέξιμων ασθενών (MR≥grade 3) υποβάλλονται σε χειρουργική επέμβαση μιτροειδούς βαλβίδας.14–16 Τέτοιοι ασθενείς απορρίπτονται από τη χειρουργική επέμβαση, είτε επειδή η Ομάδα Καρδιάς του ιδρύματος θεωρεί ότι ο κίνδυνος της παρέμβασης υπερβαίνει το πιθανό όφελος,17 είτε επειδή οι ασθενείς και οι οικογένειές τους πιστεύουν ότι η νοσηρότητα της χειρουργικής επέμβασης μιτροειδούς είναι ιδιαίτερα υψηλή. Η διακαθετηριακή edge-to-edge επιδιόρθωση είναι μία καθιερωμένη θεραπεία της ανεπάρκειας της μιτροειδούς βαλβίδας (MR)18–20 , αλλά δεν δύναται να εφαρμοσθεί σε όλες τις ανατομίες των μιτροειδών βαλβίδων των ασθενών. Άλλες διακαθετηριακές λύσεις, ιδίως συσκευές δακτυλοπλαστικής, βρίσκονται υπό διερεύνηση και ενδέχεται να διευρύνουν το φάσμα των ασθενών που θα επιδέχονται διαδερμική αποκατάσταση. Ανεξάρτητα από την επιλεγμένη θεραπεία όμως, απαιτείται αποτελεσματική μείωση της MR καθώς η υπολειπόμενη σημαντική ανεπάρκεια οδηγεί σε πτωχή έκβαση.21,22 Συνεπώς, μια διακαθετηριακή προσέγγιση για την αντικατάσταση της μιτροειδούς βαλβίδας έγινε τάχιστα στόχος τόσο των ερευνητών όσο και της βιομηχανίας διακαθετηριακών θεραπειών, με την έως τώρα εμπειρία να υποδεικνύει ότι η διακαθετηριακή εμφύτευση/αντικατάσταση μιτροειδούς βαλβίδας (TMVI/TMVR) μπορεί να προσφέρει μία βελτιωμένη μείωση της MR. 23 Απαιτούνται ασφαλείς και αποτελεσματικές τεχνολογίες TMVI για την ολοκλήρωση των θεραπευτικών όπλων θεραπείας των νοσημάτων της μιτροειδούς βαλβίδας.
Αιτιολογία και Ταξινόμηση MR
Η μιτροειδής βαλβίδα είναι μία σύμπλοκη συσκευή που συνίσταται από τις γλωχίνες, το δακτύλιο, τους θηλοειδείς μύες και τις τενόντιες χορδές, καθώς και το υποκείμενο μυοκάρδιο της αριστερής κοιλίας και του αριστερού κόλπου. Η φυσιολογική κινητικότητα και σύγκλιση των γλωχίνων μπορεί να διαταραχθεί από βλάβη σε οποιοδήποτε επίπεδο και να οδηγήσει σε σοβαρή παλινδρόμηση και/ή στένωση.24 Η MR τυπικά ταξινομείται ως πρωτοπαθής (επίσης αναφέρεται ως εκφυλιστική – degenerative-DMR), είτε δευτεροπαθής (λειτουργική – functional-FMR), ή μικτή, με τις θεραπευτικές επιλογές να είναι διαφορετικές για καθεμία.
Στην πρωτοπαθή MR η ένοχη βλάβη εντοπίζεται τυπικά στις γλωχίνες. Νοσήματα που οδηγούν σε πρωτοπαθή MR είναι η μυξωματώδης εκφύλιση, η ρήξη γλωχίνας (flail), η πρόπτωση μιτροειδούς, η ρευματική βαλβιδική νόσος και νοσήματα του συνδετικού ιστού.
Η δευτεροπαθής ανεπάρκεια μιτροειδούς προκαλείται από ασθένειες του αριστερού κόλπου και της αριστερής κοιλίας και συνήθως προστατεύει τις γλωχίνες της μιτροειδούς. Ωστόσο, και εδώ αρκετά τμήματα της μιτροειδικής συσκευής μπορούν να επηρεαστούν. Οι μυοκαρδιοπάθειες της αριστερής κοιλίας (ισχαιμικές ή μη) μπορεί να οδηγήσουν σε σύμπτωση των γλωχίνων της μιτροειδούς βαλβίδας (που σχετίζονται με εντοπισμένες δυσκινησίες του τοιχώματος ή αναδιαμόρφωση της αριστερής κοιλίας), διάταση δακτυλίου (η οποία μπορεί να προκληθεί είτε από διάταση του αριστερού κόλπου είτε της αριστερής κοιλίας) και δυσλειτουργικό κλείσιμο της μιτροειδούς βαλβίδας (που σχετίζεται είτε με μειωμένη συσταλτικότητα της αριστερής κοιλίας είτε με δυσσυγχρονισμό). Αν και πιστεύεται ότι οι γλωχίνες δεν επηρεάζονται στη δευτερογενή ανεπάρκεια μιτροειδούς, μπορεί να συμβούν αντισταθμιστικές αλλαγές επί αυτών, όπως πάχυνση των γλωχίνων και αύξηση της επιφάνειάς τους, οδηγώντας έτσι σε μικτή νόσο που εμφανίζει στοιχεία τόσο πρωτοπαθούς όσο και δευτεροπαθούς MR.25
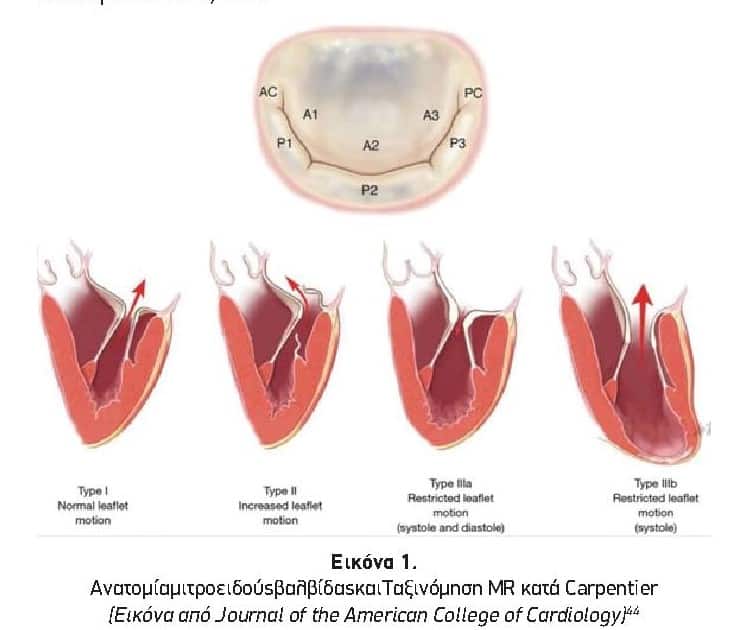
Η κλασσική παθοφυσιολογική ταξινόμηση της MR κατά Carpentier 26 (Εικόνα 1) διακρίνει ανάλογα με την κινητικότητα των γλωχίνων τρεις τύπους:
- Τύπος Ι: φυσιολογική κινητικότητα γλωχίνων. Στο φαινότυπο αυτό η MR τυπικά σχετίζεται με ένα διατεταμένο μιτροειδικό δακτύλιο που με τη σειρά του σχετίζεται συχνότερα με την πρόσδεση (tethering) της οπίσθιας γλωχίνας του δακτυλίου,27 αλλά μπορεί επίσης να σχετίζεται με τη διάταση του κόλπου (φαινόμενο γνωστό ως «κολπική λειτουργική ανεπάρκεια μιτροειδούς») όπου συναντάται συχνότερα σε κολπική μαρμαρυγή και δύναται να αναστραφεί όταν διορθωθεί η υποκείμενη αρρυθμία.28
- Τύπος ΙΙ: υπέρμετρη κινητικότητα γλωχίνων. Παθολογίες των γλωχίνων και/ή των χορδών είναι πιο συχνά υπεύθυνες, ενώ οι πρωτογενείς ανωμαλίες των γλωχίνων λόγω εκφυλιστικής νόσου εμπίπτουν γενικά σε αυτήν την κατηγορία.
- Τύπος ΙΙΙ: μειωμένη κινητικότητα γλωχίνων. Διακρίνεται περαιτέρω σε: Τύπος ΙΙΙa: περιορισμένη κινητικότητα γλωχίνων τόσο στη συστολή όσο και στη διαστολή, με συνήθεις αιτίες την ακτινοθεραπεία και τη ρευματική καρδιοπάθεια. Και, Τύπος ΙΙΙb: η κινητικότητα είναι περιορισμένη κατά τη διάρκεια της συστολής, που προκαλείται από ισχαιμία/δυσλειτουργία του μυοκαρδίου και αναδιαμόρφωση της αριστερής κοιλίας, με διατήρηση των γλωχίνων.29
Εικόνα 1: Ανατομία μιτροειδούς βαλβίδας και Ταξινόμηση MR κατά Carpentier (εικόνα από Journal of the American College of Cardiology)44
Κατευθυντήριες Οδηγίες ESC 2021
Το μοναδικό σημείο που γίνεται λόγος περί TMVI είναι στην δευτεροπαθή MR, σε ασθενείς χωρίς συνοδό στεφανιαία νόσο ή άλλη καρδιοπάθεια που να χρήζει θεραπείας και ειδικότερα σε συμπτωματικούς ασθενείς υψηλού κινδύνου που δεν είναι κατάλληλοι για χειρουργική επέμβαση και δεν πληρούν τα κριτήρια που υποδεικνύουν αυξημένη πιθανότητα ανταπόκρισης σε διακαθετηριακή συμπλησίαση γλωχίνων (edge-to-edge, TEER) (πχ MitraClipÒ), η Ομάδα Καρδιάς μπορεί να εξετάσει σε επιλεγμένες περιπτώσεις μία άλλη διακαθετηριακή edge-to-edge διαδικασία ή άλλη διακαθετηριακή θεραπεία με βαλβίδα εάν υφίσταται, μετά από προσεκτική αξιολόγηση για συσκευή υποβοήθησης της αριστερής κοιλίας ή μεταμόσχευση καρδιάς (Ένδειξη IIa).30
Προκλήσεις
Το πραγματικά ευρύτατο φάσμα προσεγγίσεων που ακολουθούνται στο σχεδιασμό των συστημάτων TMVR αντικατοπτρίζει τις πολλές προκλήσεις που αντιμετωπίζονται στην κατασκευή μιας επιτυχημένης συσκευής. Τα κυριότερα τεχνικά θέματα αφορούν σε: σταθεροποίηση στη μιτροειδική θέση (συνήθης η απουσία επασβεστώσεων – που από την εμπειρία μας με τη διακαθετηριακή αντικατάσταση αορτικής βαλβίδας (TAVI) βοηθούν σημαντικά στη σταθερότητα – μεγάλη ανατομία, μη-κυκλοτερής επιφάνεια αλλά ασύμμετρη και ετερογενής, με δυναμική διαφοροποίηση κατά τον καρδιακό κύκλο), στεγανοποίηση [μεγάλες κλίσεις πίεσης αριστερής κοιλίας/κόλπου, κίνδυνος απόφραξης του χώρου εξόδου της αριστερής κοιλίας (LVOT)], τοποθέτηση στη σωστή θέση (προσανατολισμός, δακτύλιος σε σχήμα εφιππίου, με ιδιοτροπία στην ακτινική αγκίστρωση στοιχείων πρόσδεσης και σταθεροποίησης), απεικόνιση (σχεδιασμός και καθοδήγηση), κλινικές ενδείξεις χρήσης (επιδιόρθωση ή αντικατάσταση, αντιπηκτική αγωγή, χρόνος επέμβασης) και την ανθεκτικότητα στο χρόνο (εκφύλιση γλωχίνων, αντοχή της ενδοπρόθεσης (stent) που αναλόγως την εταιρεία χρησιμοποιείται εξωτερικά για πρόσφυση στο μιτροειδικό δακτύλιο και εσωτερικά φέροντας τη βαλβίδα), ενώ να θυμόμαστε πως η μιτροειδική συσκευή είναι στενά συνδεδεμένη με το στεφανιαίο κόλπο και την περισπώμενη στεφανιαία αρτηρία (LCx). Γίνεται λοιπόν εύκολα κατανοητό πως η μιτροειδής δεν επιτελεί απλά μία αιμοδυναμική λειτουργία, αλλά έχει κρίσιμο ρόλο και στη διατήρηση της μορφολογίας και λειτουργικότητας της αριστερής κοιλίας.
Προσέγγιση
Όσον αφορά στην προσέγγιση η αρχική εμπειρία με TMVI ήταν μέσω διακορυφαίας προσέγγισης (transapical – TA), καθώς αυτή είναι η πιο άμεση οδός προς τη μιτροειδή βαλβίδα. Ωστόσο, είναι μία αρκετά επεμβατική διαδικασία και από την εμπειρία μας στην TAVI έχει συσχετιστεί με σημαντική νοσηρότητα και θνησιμότητα,3,4,6,31 επομένως η εξέλιξη εστιάζει στη διαμηριαία δια-διαφραγματική TMVI (transseptal – TS) παρά τις διαδικαστικές και μηχανικές προκλήσεις της.
Στην TS προσέγγιση πραγματοποιείται παρακέντηση του διαφράγματος από διαμηριαία οδό. Για τη μεταφορά μιας βαλβίδας από αυτή την προσέγγιση, το σύστημα μεταφοράς πρέπει να είναι εξοπλισμένο με υψηλό βαθμό ευλυγισίας, ώστε να μπορεί να πλοηγεί τη διαφραγματική παρακέντηση και στη συνέχεια να προσανατολίζεται κατάλληλα εντός της φυσικής μιτροειδούς βαλβίδας. Η μιτροειδής είναι μεγαλύτερη από την αορτική βαλβίδα, έτσι ένα μεγάλο σύστημα μεταφοράς πρέπει να μπορεί να περάσει μέσα από την παρακέντηση του διαφράγματος.
Επιλογή Ασθενούς
Η επιλογή των ασθενών, πέρα από τα κλινικά δεδομένα (σοβαρή ανεπάρκεια, υψηλός ή απαγορευτικός χειρουργικός κίνδυνος) απαιτεί και λεπτομερή έλεγχο καταλληλότητας με αξονική τομογραφία (CT) και ανασύνθεση για επιλογή μεγέθους βαλβίδας και αποφυγή απόφραξης του LVOT.
Αξονική Τομογραφία Καρδιάς για Σχεδίαση της TMVI
Αν και η υπερηχοκαρδιογραφία παραμένει η κυρίαρχη μέθοδος απεικόνισης για την αξιολόγηση της μιτροειδούς βαλβίδας, η αξονική τομογραφία (CT) είναι ζωτικής σημασίας για τον προγραμματισμό της διαδικασίας.
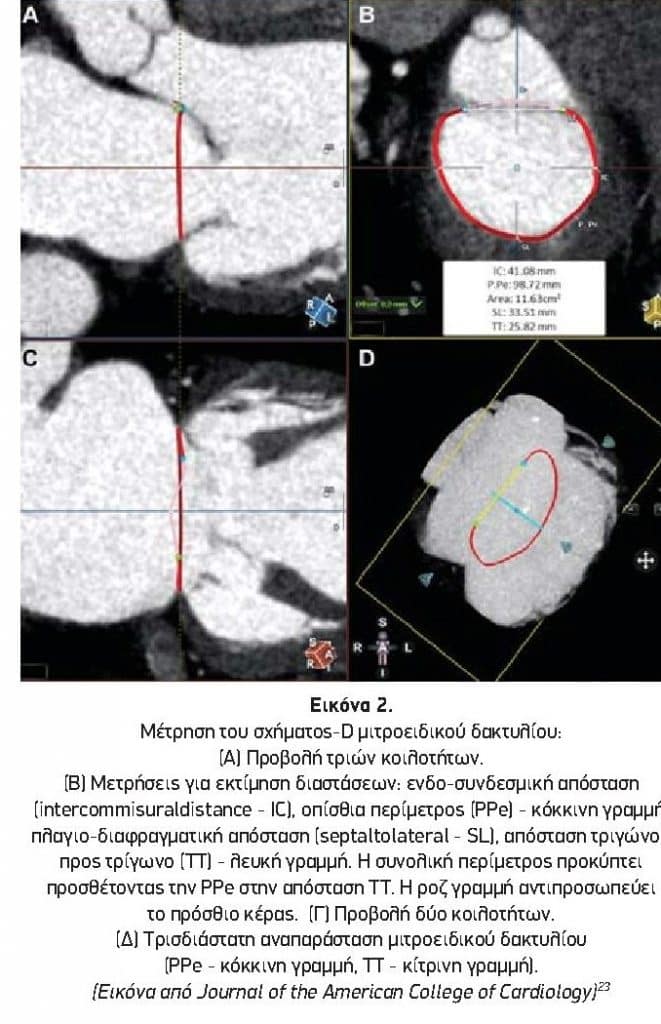
- Διαστάσεις δακτυλίου: Η μέτρηση του μιτροειδικού δακτυλίου μπορεί να πραγματοποιηθεί με άμεση μέτρηση της περιοχής σχήματος εφιππίου και της περιμέτρου ή αποκλείοντας το πρόσθιο κέρας, συνδέοντας το μέσο και το πλάγιο ινώδες τρίγωνο κατά μήκος μιας εικονικής ευθείας γραμμής, δημιουργώντας έναν μιτροειδικό δακτύλιο σε σχήμα «D».32 Μπορεί να χρησιμοποιηθεί λογισμικό για τη δημιουργία ενός τρισδιάστατου μοντέλου του δακτυλίου, από το οποίο γίνονται οι μετρήσεις (Εικόνες 2Α έως 2Δ).
- Κατανομή ασβεστοποίησης μιτροειδικού δακτυλίου: Ο βαθμός και η κατανομή της ασβεστοποίησης του μιτροειδικού δακτυλίου (mitral annular calcification – MAC) είναι σημαντικά, καθώς η μη σοβαρή, ιδιαίτερα αν είναι και μη κυκλοτερής, MAC μπορεί να οδηγήσει σε κακή σταθεροποίηση – στεγανοποίηση της συσκευής, οδηγώντας σε παραβαλβιδική διαφυγή ή εμβολισμό ή μετανάστευση της συσκευής. Επί του παρόντος, δεν υπάρχει αποδεκτό πρότυπο για τμηματοποίηση του δακτυλίου για έντονη MAC. Σε μελέτες προτείνεται ένα ομαλά τραβηγμένο περίγραμμα εντός της γραμμή της MAC, αγνοώντας τυχόν προπίπτοντα οζίδια, παρομοίως ως πραγματοποιείται στην TAVI.33
- Αξιολόγηση LVOT: Ο κίνδυνος για LVOTO επηρεάζεται από διάφορους παράγοντες, όπως η αορτο-μιτροειδική γωνία, το μέγεθος και το σχήμα της αριστερής κοιλίας, η υπερτροφία του διαφράγματος, το μέγεθος της πρόσθιας γλωχίνας της μιτροειδούς βαλβίδας και η επιλογή και τοποθέτηση της πρόθεσης.34 Μετά την TMVI σχηματίζεται το neo-LVOT από το μεσοκοιλιακό διάφραγμα προς τα εμπρός και τη μετατοπισμένη πρόσθια γλωχίνα της μιτροειδούς οπισθίως. Η ελάχιστη neo-LVOT περιοχή μπορεί να προβλεφθεί ανάλογα με τον ασθενή και τη συσκευή χρησιμοποιώντας προηγμένο λογισμικό. Ένα neo-LVOT ≤1,7 cm2 μετρημένο στην τελο-συστολή θεωρείται υψηλού κινδύνου,34 αν και στοιχεία από πρόσφατες μελέτες υποστηρίζουν ότι αυτό μπορεί να είναι αρκετά συντηρητικό και πιθανώς μετρήσεις που λαμβάνονται σε όλο τον καρδιακό κύκλο να προσφέρουν μια πιο ολοκληρωμένη αξιολόγηση.35
- Ακτινοσκοπική πρόβλεψη γωνίας και σχεδιασμός πρόσβασης: Η CT μπορεί να προβλέψει τις βέλτιστες ακτινοσκοπικές γωνίες για να εξασφαλισθεί ομοαξονική έκπτυξη της TMVI.36 Μπορεί επίσης να προσδιοριστεί η εγγύτητα του στεφανιαίου κόλπου και της LCx στο δακτύλιο.33 Για τη διακορυφαία (TA) εμφύτευση η CT μπορεί να προσδιορίσει τη βέλτιστη θέση παρακέντησης της αριστερής κοιλίας, διευκολύνοντας σημαντικά την κάθετη πρόσβαση στο μιτροειδικό δακτύλιο.37 Στη δια-διαφραγματική (TS) εμφύτευση TMVI η CT βοηθά στην αξιολόγηση του μεσοκολπικού διαφράγματος και στον σχεδιασμό της βέλτιστης θέσης TS παρακέντησης.
Υπερηχοκαρδιογραφία για Σχεδίαση και Καθοδήγηση της TMVI
Η επιτυχία της TMVI στηρίζεται στην πολυτροπική απεικόνιση (multimodality imaging) όπου το υπερηχογράφημα καρδιάς είναι ζωτικής σημασίας για την προ-επεμβατική, την ενδο-επεμβατική και τη μετεπεμβατική αξιολόγηση.
Προ-επεμβατική Υπερηχοκαρδιογραφία
- Για την πλήρη περιγραφή της ανατομίας και της παθολογίας της μιτροειδούς βαλβίδας απαιτείται αξιολόγηση με διαθωρακικό και διοισοφαγικό υπερηχοκαρδιογράφημα (δισδιάστατη – 2D και τρισδιάστατη – 3D εικόνα). Μια επιτυχημένη επέμβαση απαιτεί προσεκτική αξιολόγηση της μιτροειδικής συσκευής, της παρουσίας και κατανομής ασβεστοποίησης, της σχέσης της με το LVOT, την αριστερή κοιλία και τον αριστερό κόλπο, την ανατομία του μεσοκολπικού και βασικού μεσοκοιλιακού διαφράγματος, το μέγεθος και λειτουργία της δεξιάς κοιλίας, την πίεση της πνευμονικής αρτηρίας και άλλες βαλβιδικές βλάβες με κλινική σημαντικότητα (ιδιαίτερα η ανεπάρκεια τριγλώχινας).38
Ενδο-επεμβατική Υπερηχοκαρδιογραφία
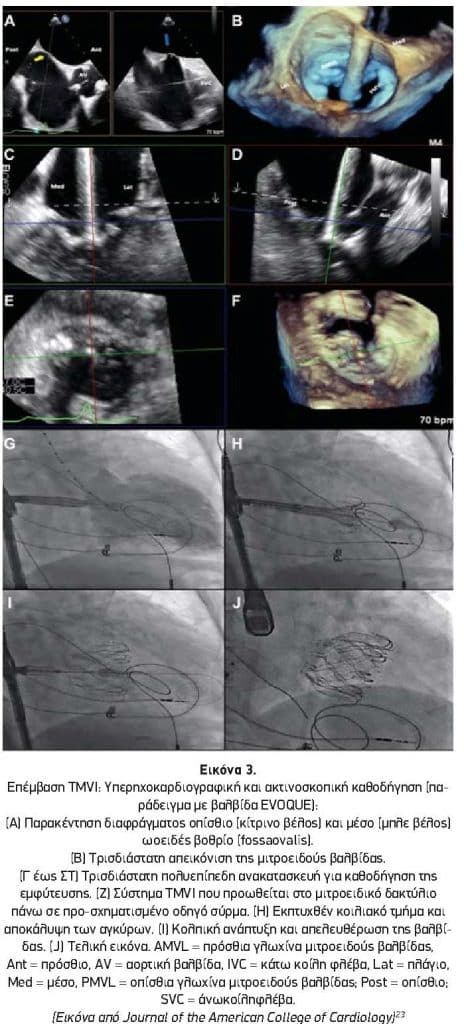
- Πρόσβαση: Για την TA TMVI η καθοδήγηση με διοισοφαγικό υπερηχοκαρδιογράφημα επιτρέπει τον εντοπισμό του σημείου παρακέντησης της κορυφής (σημείο «finger-poking»). Για την TS TMVI, το διοισοφαγικό υπερηχοκαρδιογράφημα είναι υποχρεωτικό για την κατανόηση της ανατομίας του μεσοκολπικού διαφράγματος και της σχέσης του με τη μιτροειδή βαλβίδα. Για την καθοδήγηση της TS παρακέντησης χρησιμοποιείται συμβατικά μια μεσο-οισοφαγική 2-D τομή δύο κοιλοτήτων, με ορθογώνια απεικόνιση κατά το βραχύ άξονα (short-axis) του μεσοκολπικού διαφράγματος. Γενικά προτιμάται μια θέση που είναι κεντρικά στην τομή δύο κοιλοτήτων και οπίσθια στη short-axis. (Εικόνα 3Α).
- Τοποθέτηση και έκπτυξη της βαλβίδας: Η ακριβής έκπτυξη της βαλβίδας απαιτεί ταυτόχρονη 2-D και 3-D υπερηχοκαρδιογραφική καθοδήγηση σε πραγματικό χρόνο σε συνδυασμό με ακτινοσκόπηση (Εικόνες 3Β έως 3J). Η πολυεπίπεδη ανακατασκευή έχει αναδειχθεί ως μια πολλά υποσχόμενη συμπληρωματική ικανότητα. Κατά τη διάρκεια της έκπτυξης αξιολογούνται διάφορες πτυχές, όπως: η αγκίστρωση της βαλβίδας, η παραβαλβιδική στεγανοποίηση, η λειτουργία της βαλβίδας, η LVOTO, η λειτουργία της αριστερής και δεξιάς κοιλίας και πιθανές επιπλοκές όπως περικαρδιακή συλλογή ή νέα ανωμαλία κίνησης του τοιχώματος (λόγω συμπίεσης της LCx). Ειδικότερα για τα TS συστήματα, πραγματοποιείται αξιολόγηση του ιατρογενούς ελλείμματος του μεσοκολπικού διαφράγματος, για να καθοριστεί εάν απαιτείται κλείσιμο.
Μετ–επεμβατική Υπερηχοκαρδιογραφία
Η παρακολούθηση (follow-up) με διαθωρακική υπερηχοκαρδιογραφία μετά την επέμβαση θα πρέπει να γίνεται: πριν το εξιτήριο, στον 1 μήνα, στους 6 μήνες, στον 1 χρόνο και στη συνέχεια ετησίως. Η αξιολόγηση θα πρέπει να περιλαμβάνει επιβεβαίωση της κατάλληλης θέσης της συσκευής, της σταθερότητας, της λειτουργίας, της αιμοδυναμικής κατάστασης, της παραβαλβιδικής διαφυγής και της ροής εκ του LVOT.39
Συζήτηση
Η ανάπτυξη ενός ευρέως εφαρμόσιμου συστήματος TMVI έχει πολλές ανατομικές, σχετικές με τον ασθενή και μηχανολογικές προκλήσεις. Ένα ιδανικό σύστημα TMVI θα είχε μια ασφαλή και απλή δια-διαφραγματική μεταφορά, θα απέφευγε την LVOTO, θα μπορούσε πλήρως να επανατοποθετηθεί και να επαναθηλακοποιηθεί και θα επιδείκνυε αποδεκτή αντοχή και επαναληψιμότητα. Επιπλέον, σε περίπτωση οξείας ή χρόνιας ανεπάρκειας της βαλβίδας, θα απαιτείται η ύπαρξη δυνατότητας εμφύτευσης βαλβίδας σε βαλβίδα (valve-in-valve). Ο πληθυσμός – στόχος ασθενών είναι γενικά υψηλού κινδύνου, με πολλαπλές συννοσηρότητες, ιδιαίτερα στις πρώιμες μελέτες σκοπιμότητας (early feasibility studies – EFS). Πολλές συσκευές TMVI έχουν αποτύχει ή έχουν εγκαταλειφθεί λόγω διαφόρων προβλημάτων αποτελεσματικότητας, ασφάλειας ή/και οικονομικών προβλημάτων. Είναι απίθανο ότι μια διακορυφαία (TA) προσέγγιση θα είναι αποδεκτή στο μέλλον, και η μετάβαση των υφιστάμενων συστημάτων ΤΑ στη δια-διαφραγματική (TS) προσέγγιση μπορεί να είναι το κλειδί για την επιτυχία τους.
Με την εξαιρετική ασφάλεια, αποτελεσματικότητα και κλινικές εκβάσεις που επιτεύχθηκαν με τη διακαθετηριακή επισκευή,19,40 επί του παρόντος η TMVI θα πρέπει να προορίζεται για ανατομία που δεν είναι βέλτιστη για επισκευή, κάτι που θα ήταν σύμφωνο με τη χειρουργική εμπειρία στη DMR, όπου η επισκευή έχει δείξει καλύτερα αποτελέσματα σε σύγκριση με την αντικατάσταση.41 Ο ρόλος της χειρουργικής επισκευής έναντι της αντικατάστασης στη FMR είναι πιο αμφιλεγόμενος, αλλά δεδομένων των τρεχόντων στοιχείων για τη διακαθετηριακή επισκευή, θα πρέπει επί του παρόντος να παραμείνει προτιμητέα.19 Το προφίλ ασφάλειας της διακαθετηριακής επισκευής είναι εξαιρετικό και αποτελεί ένα από τα κύρια «εμπόδια» τόσο στην ανάπτυξη όσο και στην ευρεία χρήση της TMVI. Ωστόσο, καλύτερα αποτελέσματα παρατηρούνται στις τρέχουσες συσκευές όσο βελτιώνεται ο σχεδιασμός, η διαδικασία στο σύνολό της και η εκτέλεση, περιλαμβάνοντας μεγαλύτερη κατανόηση των ανατομικών περιορισμών, βελτιώνοντας έτσι την επιλογή ασθενών και τη συσκευής οδήγησης, την ανάπτυξη συμπληρωματικών διαδικασιών για τοποθέτηση της TMVI σε προηγουμένως ακατάλληλη ανατομία (π.χ. ρήξη της πρόσθιας γλωχίνας της μιτροειδούς για την πρόληψη LVOTO, κατάλυση διαφράγματος), ανάπτυξη στρατηγικών συστημάτων μεταφοράς χαμηλού προφίλ και ανάπτυξη βαλβίδων με δυνατότητα επανασύλληψης και επανατοποθέτησης. Επίσης έχει πρόσφατα αναφερθεί η χρήση TMVI για αποτυχημένη edge-to-edge επισκευή με χρήση διακαθετηριακής ηλεκτροχειρουργικής και μπορεί να προσφέρει μια επιλογή για υποδεέστερα αποτελέσματα.42
Η χειρουργική επέμβαση παραμένει η συνιστώμενη θεραπεία για τους υποψηφίους για εγχείρηση με DMR και συνιστάται για ασθενείς με FMR που υποβάλλονται σε αορτοστεφανιαία παράκαμψη (CABG) ή άλλη χειρουργική επέμβαση.43 Μέχρι σήμερα, η πλειονότητα της εμπειρίας TMVI είναι στην κοόρτη της FMR, αλλά είναι εύλογο ότι η επισκευή ή η διακαθετηριακή αντικατάσταση θα μπορούσε να γίνει η κύρια θεραπεία για σημαντική νόσο της μιτροειδούς βαλβίδας σε πολλούς ή ακόμη και στους περισσότερους ασθενείς. Έχει αποδειχθεί ότι η αποτυχία επίτευξης σημαντικής μείωσης της MR είτε με χειρουργική επέμβαση είτε με διακαθετηριακή επισκευή σχετίζεται με πτωχά αποτελέσματα.21,22 Επιπλέον, έχουν καταδειχθεί υψηλότερα ποσοστά επανεπεμβάσεων σε ασθενείς με DMR που υποβάλλονται σε edge-to-edge επισκευή σε σύγκριση με τη χειρουργική αποκατάσταση.20 Βάσει αυτών λοιπόν, υπάρχουν αρκετοί παράγοντες που θα μπορούσαν να προβλέψουν βελτιωμένα αποτελέσματα με τη διακαθετηριακή αντικατάσταση έναντι της επισκευής. Τέλος, η θεραπεία της νόσου της μιτροειδούς βαλβίδας στο πλαίσιο της MAC συνιστά μια ιδιαίτερη πρόκληση τόσο για τη χειρουργική όσο και για τη διακαθετηριακή προσέγγιση, με την TMVI να είναι μια πολλά υποσχόμενη πιθανή λύση.
Συμπεράσματα
Ενώ ο τομέας της TAVI έχει αναπτυχθεί ταχύτατα και έχει μεταμορφώσει την εφαρμογή θεραπείας στη νόσο της αορτικής βαλβίδας, ο τομέας της TMVI έχει γνωρίσει βραδύτερο ρυθμό προόδου. Αυτή η πρόοδος έχει περιοριστεί σε μεγάλο βαθμό τόσο από τη θέση, όσο και από το μέγεθος και την πολυπλοκότητα της μιτροειδούς βαλβίδας. Η προαγωγή της ανάπτυξης της TMVI είναι κρίσιμης σημασίας, καθώς η ανεπάρκεια μιτροειδούς είναι η πιο κοινή βαλβιδική βλάβη στον κόσμο και η σημαντική πρόοδος στη θεραπεία της καρδιακής ανεπάρκειας έχει οδηγήσει σε γηράσκοντα πληθυσμό με ανεπάρκεια μιτροειδούς που μπορεί να διατρέχει είτε υψηλό είτε απαγορευτικό κίνδυνο για ανοιχτή χειρουργική επέμβαση. Επί του παρόντος, πολλές συσκευές βρίσκονται υπό ανάπτυξη, με την πλειονότητα των πλατφορμών να περιλαμβάνουν ένα επεκτεινόμενο πλαίσιο stent με τοποθετημένη μία τριγλώχινα βιοπρόθεση. Παρά την πρώιμη επιτυχία της διακορυφαίας πλατφόρμας, οι τεχνολογικές βελτιώσεις που μειώνουν το προφίλ μεταφοράς της συσκευής (μία πρόκληση δεδομένου του μεγάλου μεγέθους της μιτροειδούς βαλβίδας σε σύγκριση με την αορτική βαλβίδα) και τα συστήματα μεταφοράς (συμπεριλαμβανομένης της σημαντικής ικανότητας για κάμψη και στροφή) για την ευόδωση της δια-διαφραγματικής διαφλέβιας μεταφοράς θα συνεχιστεί και πιθανότατα η δια-διαφραγματική προσέγγιση θα καταστεί εφικτή και προτιμώμενη.
Θεμελιώδες στην επιτυχία των ανωτέρω σχεδιασμών είναι η κατανόηση πως η πολυπλοκότητα τόσο της μιτροειδούς βαλβίδας όσο και της διακαθετηριακής θεραπείας απαιτούν σύνθετη λήψη αποφάσεων και κάθε ασθενής θα πρέπει να αξιολογείται σε ατομική βάση με την προσέγγιση της Ομάδας Καρδιάς (Heart Team), η οποία με εξειδίκευση στην απεικόνιση, την καρδιαγγειακή χειρουργική και την επεμβατική καρδιολογία θα αναθέσει τις κατάλληλες θεραπείες στους κατάλληλους ασθενείς.
ΒΙΒΛΙΟΓΡΑΦΙΑ
- Mack MJ, Leon MB, Thourani VH, et al. Transcatheter Aortic-Valve Replacement with a Balloon-Expandable Valve in Low-Risk Patients. N Engl J Med. 2019;380(18):1695-1705. doi:10.1056/NEJMoa1814052.
- Popma JJ, Deeb GM, Yakubov SJ, et al. Transcatheter Aortic-Valve Replacement with a Self-Expanding Valve in Low-Risk Patients. N Engl J Med. 2019;380(18):1706-1715. doi:10.1056/NEJMoa1816885.
- Leon MB, Smith CR, Mack MJ, et al. Transcatheter or Surgical Aortic-Valve Replacement in Intermediate-Risk Patients. N Engl J Med. 2016;374(17):1609-1620. doi:10.1056/NEJMoa1514616.
- Adams DH, Popma JJ, Reardon MJ. Transcatheter aortic-valve replacement with a self-expanding prosthesis. N Engl J Med. 2014;371(10):967-968. doi:10.1056/NEJMc1408396.
- Reardon MJ, van Mieghem NM, Popma JJ. Surgical or Transcatheter Aortic-Valve Replacement. N Engl J Med. 2017;377(2):197-198. doi:10.1056/NEJMc1706234.
- Smith CR, Leon MB, Mack MJ, et al. Transcatheter versus surgical aortic-valve replacement in high-risk patients. N Engl J Med. 2011;364(23):2187-2198. doi:10.1056/NEJMoa1103510.
- Coffey S, Cairns BJ, Iung B. The modern epidemiology of heart valve disease. Heart. 2016;102(1):75-85. doi:10.1136/heartjnl-2014-307020.
- Nkomo VT, Gardin JM, Skelton TN, Gottdiener JS, Scott CG, Enriquez-Sarano M. Burden of valvular heart diseases: a population-based study. Lancet. 2006;368(9540):1005-1011. doi:10.1016/S0140-6736(06)69208-8.
- Goel SS, Bajaj N, Aggarwal B, et al. Prevalence and outcomes of unoperated patients with severe symptomatic mitral regurgitation and heart failure: comprehensive analysis to determine the potential role of MitraClip for this unmet need. J Am Coll Cardiol. 2014;63(2):185-186. doi:10.1016/j.jacc.2013.08.723.
- Fiorilli PN, Herrmann HC, Szeto WY. Transcatheter mitral valve replacement: latest advances and future directions. Annals of Cardiothoracic Surgery; Vol 10, No 1 (January 2021): Transcatheter Mitral Valve Replacement. Published online 2020. https://www.annalscts.com/article/view/16745.
- Lung B, Baron G, Butchart EG, et al. A prospective survey of patients with valvular heart disease in Europe: The Euro Heart Survey on Valvular Heart Disease. Eur Heart J. 2003;24(13):1231-1243. doi:10.1016/s0195-668x(03)00201-x.
- Mirabel M, Iung B, Baron G, et al. What are the characteristics of patients with severe, symptomatic, mitral regurgitation who are denied surgery? Eur Heart J. 2007;28(11):1358-1365. doi:10.1093/eurheartj/ehm001.
- Bach DS, Awais M, Gurm HS, Kohnstamm S. Failure of guideline adherence for intervention in patients with severe mitral regurgitation. J Am Coll Cardiol. 2009;54(9):860-865. doi:10.1016/j.jacc.2009.03.079.
- Patel JB, Borgeson DD, Barnes ME, Rihal CS, Daly RC, Redfield MM. Mitral regurgitation in patients with advanced systolic heart failure. J Card Fail. 2004;10(4):285-291. doi:10.1016/j.cardfail.2003.12.006.
- Bonow RO, Carabello BA, Chatterjee K, et al. 2008 Focused update incorporated into the ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee t. Circulation. 2008;118(15):e523-661. doi:10.1161/CIRCULATIONAHA.108.190748.
- Gammie JS, Sheng S, Griffith BP, et al. Trends in mitral valve surgery in the United States: results from the Society of Thoracic Surgeons Adult Cardiac Surgery Database. Ann Thorac Surg. 2009;87(5):1431-1439. doi:10.1016/j.athoracsur.2009.01.064.
- Andalib A, Mamane S, Schiller I, et al. A systematic review and meta-analysis of surgical outcomes following mitral valve surgery in octogenarians: implications for transcatheter mitral valve interventions. EuroIntervention : journal of EuroPCR in collaboration with the Working Group on Interventional Cardiology of the European Society of Cardiology. 2014;9(10):1225-1234. doi:10.4244/EIJV9I10A205.
- Molly S, S. SK, Raj M, et al. 2-Year Outcomes for Transcatheter Repair in Patients With Mitral Regurgitation From the CLASP Study. JACC: Cardiovascular Interventions. 2021;14(14):1538-1548. doi:10.1016/j.jcin.2021.04.001.
- Stone GW, Lindenfeld J, Abraham WT, et al. Transcatheter Mitral-Valve Repair in Patients with Heart Failure. N Engl J Med. 2018;379(24):2307-2318. doi:10.1056/NEJMoa1806640.
- Ted F, Saibal K, Sammy E, et al. Randomized Comparison of Percutaneous Repair and Surgery for Mitral Regurgitation. J Am Coll Cardiol. 2015;66(25):2844-2854. doi:10.1016/j.jacc.2015.10.018.
- M. SR, Marie-Annick C, V. SH, et al. Effect of Recurrent Mitral Regurgitation Following Degenerative Mitral Valve Repair. J Am Coll Cardiol. 2016;67(5):488-498. doi:10.1016/j.jacc.2015.10.098.
- Paul S, Sreekanth V, Ted F, et al. Outcomes With Transcatheter Mitral Valve Repair in the United States. J Am Coll Cardiol. 2017;70(19):2315-2327. doi:10.1016/j.jacc.2017.09.015.
- Mark H, A. BR, Sudish L, et al. Transcatheter Mitral Valve Replacement. JACC: Cardiovascular Interventions. 2021;14(5):489-500. doi:10.1016/j.jcin.2020.12.038.
- Τούτουζας Κ, Δαγρέ Α, Ζιάκας Α, et al. Επεμβατική Καρδιολογία. B.; 2020.
- Chaput M, Handschumacher MD, Tournoux F, et al. Mitral leaflet adaptation to ventricular remodeling: occurrence and adequacy in patients with functional mitral regurgitation. Circulation. 2008;118(8):845-852. doi:10.1161/CIRCULATIONAHA.107.749440.
- Carpentier A. Cardiac valve surgery–the “French correction”. J Thorac Cardiovasc Surg. 1983;86(3):323-337.
- Maslow A. Mitral valve repair: an echocardiographic review: part 1. J Cardiothorac Vasc Anesth. 2015;29(1):156-177. doi:10.1053/j.jvca.2014.03.007.
- Gertz ZM, Raina A, Saghy L, et al. Evidence of atrial functional mitral regurgitation due to atrial fibrillation: reversal with arrhythmia control. J Am Coll Cardiol. 2011;58(14):1474-1481. doi:10.1016/j.jacc.2011.06.032.
- Bursi F, Enriquez-Sarano M, Nkomo VT, et al. Heart failure and death after myocardial infarction in the community: the emerging role of mitral regurgitation. Circulation. 2005;111(3):295-301. doi:10.1161/01.CIR.0000151097.30779.04.
- Vahanian A, Beyersdorf F, Praz F, et al. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J. 2022;43(7):561-632. doi:10.1093/eurheartj/ehab395.
- Blackstone EH, Suri RM, Rajeswaran J, et al. Propensity-matched comparisons of clinical outcomes after transapical or transfemoral transcatheter aortic valve replacement: a placement of aortic transcatheter valves (PARTNER)-I trial substudy. Circulation. 2015;131(22):1989-2000. doi:10.1161/CIRCULATIONAHA.114.012525.
- Blanke P, Dvir D, Cheung A, et al. A simplified D-shaped model of the mitral annulus to facilitate CT-based sizing before transcatheter mitral valve implantation. J Cardiovasc Comput Tomogr. 2014;8(6):459-467. doi:10.1016/j.jcct.2014.09.009.
- Weir-McCall JR, Blanke P, Naoum C, Delgado V, Bax JJ, Leipsic J. Mitral Valve Imaging with CT: Relationship with Transcatheter Mitral Valve Interventions. Radiology. 2018;288(3):638-655. doi:10.1148/radiol.2018172758.
- Sung-Han Y, Sabine B, Azeem L, et al. Predictors of Left Ventricular Outflow Tract Obstruction After Transcatheter Mitral Valve Replacement. JACC: Cardiovascular Interventions. 2019;12(2):182-193. doi:10.1016/j.jcin.2018.12.001.
- U. MC, J. RM, Scott LD, et al. Novel Multiphase Assessment for Predicting Left Ventricular Outflow Tract Obstruction Before Transcatheter Mitral Valve Replacement. JACC: Cardiovascular Interventions. 2019;12(23):2402-2412. doi:10.1016/j.jcin.2019.06.015.
- Blanke P, Dvir D, Naoum C, et al. Prediction of fluoroscopic angulation and coronary sinus location by CT in the context of transcatheter mitral valve implantation. J Cardiovasc Comput Tomogr. 2015;9(3):183-192. doi:10.1016/j.jcct.2015.02.007.
- Blanke P, Park JK, Grayburn P, et al. Left ventricular access point determination for a coaxial approach to the mitral annular landing zone in transcatheter mitral valve replacement. J Cardiovasc Comput Tomogr. 2017;11(4):281-287. doi:10.1016/j.jcct.2017.04.002.
- Natarajan N, Patel P, Bartel T, et al. Peri-procedural imaging for transcatheter mitral valve replacement. Cardiovasc Diagn Ther. 2016;6(2):144-159. doi:10.21037/cdt.2016.02.04.
- Hensey M, Brown RA, Lal S, et al. Transcatheter mitral valve replacement: an update on current techniques, technologies, and future directions. JACC: Cardiovascular Interventions. 2021;14(5):489-500.
- G. WJ, Mark H, Molly S, et al. 1-Year Outcomes for Transcatheter Repair in Patients With Mitral Regurgitation From the CLASP Study. JACC: Cardiovascular Interventions. 2020;13(20):2344-2357. doi:10.1016/j.jcin.2020.06.019.
- Jung JC, Jang MJ, Hwang HY. Meta-Analysis Comparing Mitral Valve Repair Versus Replacement for Degenerative Mitral Regurgitation Across All Ages. Am J Cardiol. 2019;123(3):446-453. doi:10.1016/j.amjcard.2018.10.024.
- C. LJ, B. GA, A. GR, et al. Electrosurgical Detachment of MitraClips From the Anterior Mitral Leaflet Prior to Transcatheter Mitral Valve Implantation. JACC: Cardiovascular Interventions. 2020;13(20):2361-2370. doi:10.1016/j.jcin.2020.06.047.
- O. BR, T. OP, H. AD, et al. 2020 Focused Update of the 2017 ACC Expert Consensus Decision Pathway on the Management of Mitral Regurgitation. J Am Coll Cardiol. 2020;75(17):2236-2270. doi:10.1016/j.jacc.2020.02.005.
- Stone GW, Vahanian AS, Adams DH, et al. Clinical Trial Design Principles and Endpoint Definitions for Transcatheter Mitral Valve Repair and Replacement: Part 1: Clinical Trial Design Principles: A Consensus Document From the Mitral Valve Academic Research Consortium. J Am Coll Cardiol. 2015;66(3):278-307. doi:10.1016/j.jacc.2015.05.046.
CMJ 2022; 3: 152-159